يُعرَّف كسر مفصل اليد طبيًا بأنه كسر في إحدى العظام التي تُكوّن مفصل الرسغ، والذي يتألف تشريحيًا من ثماني عظام صغيرة تُعرف بالعظام الرسغية، وتتصل بالنهايتين البعيدتين لعظم الكعبرة والزند، وهما العظمان الطويلان في الساعد. وعلى الرغم من أن الكسر قد يحدث في أي من هذه العظام، فإن النوع الأكثر شيوعًا من كسور المعصم هو كسر النهاية البعيدة لعظم الكعبرة.
تُعد كسور المعصم من الإصابات الشائعة، خاصة في الأطفال نتيجة السقوط على اليد الممدودة إلى الخلف، مما يؤدي إلى كسر في المفصل أو في نهايتي عظم الزند أو الكعبرة. كما تزداد نسبة حدوث هذه الكسور عند النساء فوق سن الخمسين والرجال فوق سن الخامسة والستين، بسبب التقدم في العمر وتأثير هشاشة العظام، مما يجعل العظام أكثر عرضة للكسور حتى في حال السقوط البسيط.
معلومات عن كسر مفصل اليد
يتكوّن مفصل اليد من مجموعة معقّدة من العظام الصغيرة تُعرف بعظام الرسغ، والجزء القاصي (البعيد) من عظام الساعد. تتألف عظام الرسغ من سبعة عظام: العظم الزورقي، الهلالي، المثلثي، المنحرفي، المربعي، الكلابي، والعظم الكبير. أما الساعد فيتكون من عظمي الكعبرة والزند، حيث يتصل هذان العظمان في الجزء القريب بمفصل المِرفَق، وفي الجزء البعيد بمفصل الرسغ، مع ملاحظة أن عظم الكعبرة يُشارك بشكل أكبر في تكوين مفصل الرسغ، في حين أن عظم الزند يُساهم بصورة رئيسية في مفصل المرفق.
يُطلق مصطلح كسر مفصل اليد على أي كسر يصيب إحدى عظام الرسغ أو الجزء البعيد من الساعد، ويشمل ذلك الكعبرة والزند. قد يكون الكسر متبدلًا أي أن أجزاء العظم قد تحرّكت من مكانها الطبيعي، أو غير متبدل عندما تبقى العظام في موضعها الصحيح رغم الكسر. كما تُصنّف الكسور إلى مستقرة، حيث تبقى الأجزاء في مكانها أثناء الشفاء، أو غير مستقرة، عندما تتحرك الأجزاء وتحتاج إلى تثبيت جراحي. بعض الكسور تكون معقدة، مثل تلك التي تُفتت العظم إلى عدة أجزاء أو تُصيب سطح المفصل الأملس، ما يزيد من احتمالية اختلال الاستقامة المفصلية ويستلزم تدخلًا جراحيًا لإعادة التراصف وتثبيت الأجزاء المكسورة.
كما أشرنا سابقا، الكسر الأكثر شيوعًا في مفصل اليد هو كسر النهاية البعيدة لعظم الكعبرة، وهو غالبًا ما يحدث نتيجة السقوط على اليد الممدودة للخلف. وتعتمد شدة الإصابة على قوة السقوط ووزن الجسم، وقد تترافق أحيانًا مع كسور إضافية في اليد مثل كسر عظام الكفّ أو الأصابع، أو حتى كسر الساعد نفسه.
وتجدر الإشارة إلى أن عظم الكعبرة يقع من جهة الإبهام، بينما عظم الزند يكون بمحاذاة الخنصر. وفي المنطقة القريبة من المرفق، يكون الزند أكبر حجمًا، أما في المنطقة القريبة من الرسغ، فتكون الكعبرة هي الأكبر وتشكل المكوّن الأساسي لمفصل الرسغ.
في بعض الحالات الشديدة، قد يحدث كسر مفتوح، وهو كسر يخترق الجلد ويُعرّض العظم لخطر العدوى، ما يستدعي تدخلاً جراحيًا عاجلًا ومعالجة دقيقة لتجنّب المضاعفات.
أنواع كسر مفصل اليد
تتنوّع كسور مفصل اليد من حيث النمط والشدّة، ويتم تصنيفها وفقًا لعدة معايير تشمل آلية الكسر، مدى تضرر العظام، ومشاركة المفصل أو الأنسجة المحيطة في الإصابة. يُعدّ فهم هذه الأنواع أمرًا بالغ الأهمية في اختيار النهج العلاجي المناسب وتحديد خطة التعافي. من حيث البنية العامة للكسر، تنقسم الكسور إلى:
- الكسر البسيط: هو كسر مغلق تنقسم فيه العظمة إلى قطعتين دون أن يخترق العظم الجلد أو يتسبب في تمزق الأنسجة الرخوة المحيطة.
- الكسر المركب (المعقد): يُعرف أيضًا بالكسر المفتوح، حيث يتفتت العظم إلى عدة شظايا ويحدث تمزق في الجلد والأنسجة المجاورة، ما يؤدي إلى بروز الشظايا العظمية للخارج ويزيد خطر العدوى.
- الكسر الكامل (المتبدّل): تنفصل فيه العظمة تمامًا إلى جزئين أو أكثر، مع حدوث انزياح واضح في محاذاة العظام المكسورة.
- الكسر الجزئي (غير المتبدّل): هو كسر متصدع لا تنفصل فيه العظمة بالكامل، وتبقى أجزاؤها متصلة نسبيًا وبدون تبدل في موضعها الطبيعي.
أما من حيث العلاقة بالمفصل، فتصنّف الكسور إلى:
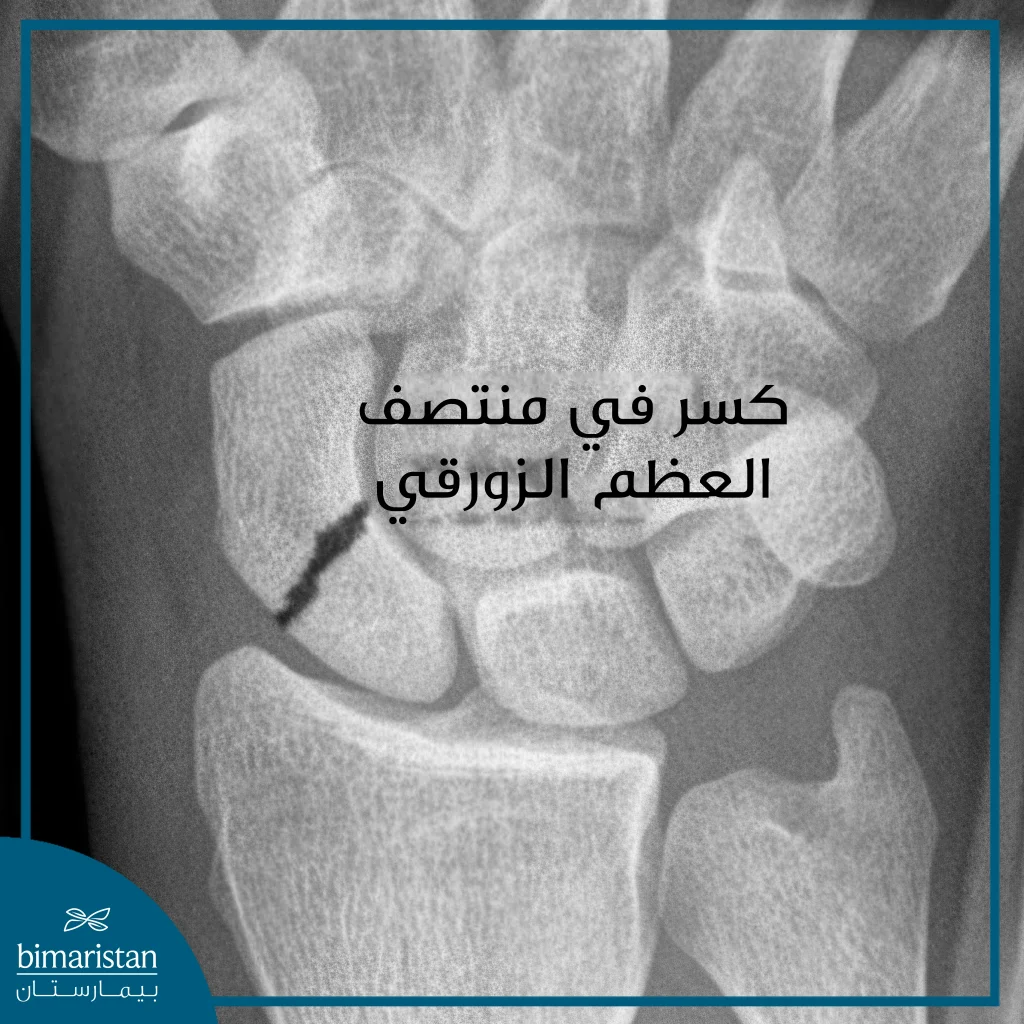
- كسر داخل المفصل: وهو كسر يمتد إلى سطح المفصل، ككسور العظمة الزورقية أو كسور نهاية الكعبرة التي تُصيب غضروف المفصل.
- كسر خارج المفصل: لا يمتد إلى سطح المفصل ويُعتبر أقل تعقيدًا من الكسر داخل المفصل، مثل كسر مشط اليد أو بعض كسور الكعبرة والزند البعيدة.
توجد أيضًا أنواع سريرية شائعة تشمل:
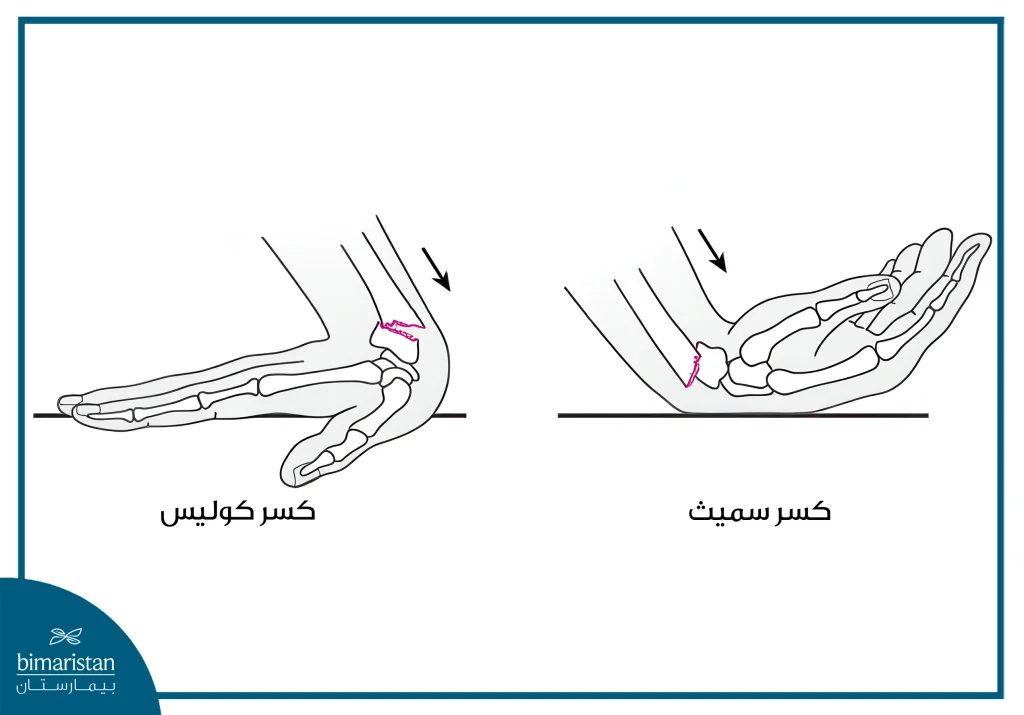
- كسر كوليس: يحدث عند السقوط على اليد الممتدة إلى الخلف، حيث تميل النهاية البعيدة لعظم الكعبرة باتجاه ظهر اليد. يُعد من أكثر أنواع الكسور شيوعًا، خاصة لدى كبار السن.
- كسر سميث: عكس كسر كوليس، ويحدث عند السقوط على اليد وهي منثنية للأمام، مما يؤدي إلى ميل النهاية البعيدة للكعبرة باتجاه راحة اليد.
أسباب كسر مفصل اليد
تتعدد العوامل المؤدية إلى كسور مفصل اليد، وتختلف طبيعتها باختلاف الفئة العمرية، والحالة الصحية العامة، ونمط النشاط البدني أو المهني الذي يمارسه الفرد. ويُعد فهم الآليات المسببة للكسور أمرًا أساسيًا في الوقاية، والتشخيص، والتدبير العلاجي السليم.
- السقوط على اليد الممدودة: يُعد السبب الأكثر شيوعًا لحدوث كسر مفصل اليد، وخاصة كسر النهاية البعيدة لعظم الكعبرة، حيث تحدث الإصابة نتيجة امتداد اليد بشكل تلقائي لحماية الجسم أثناء السقوط، مما يؤدي إلى انتقال قوة الاصطدام إلى الرسغ. شائع بشكل خاص لدى الأطفال أثناء اللعب أو الجري، ولدى كبار السن بسبب فقدان التوازن أو الانزلاق داخل المنزل أو خارجه.
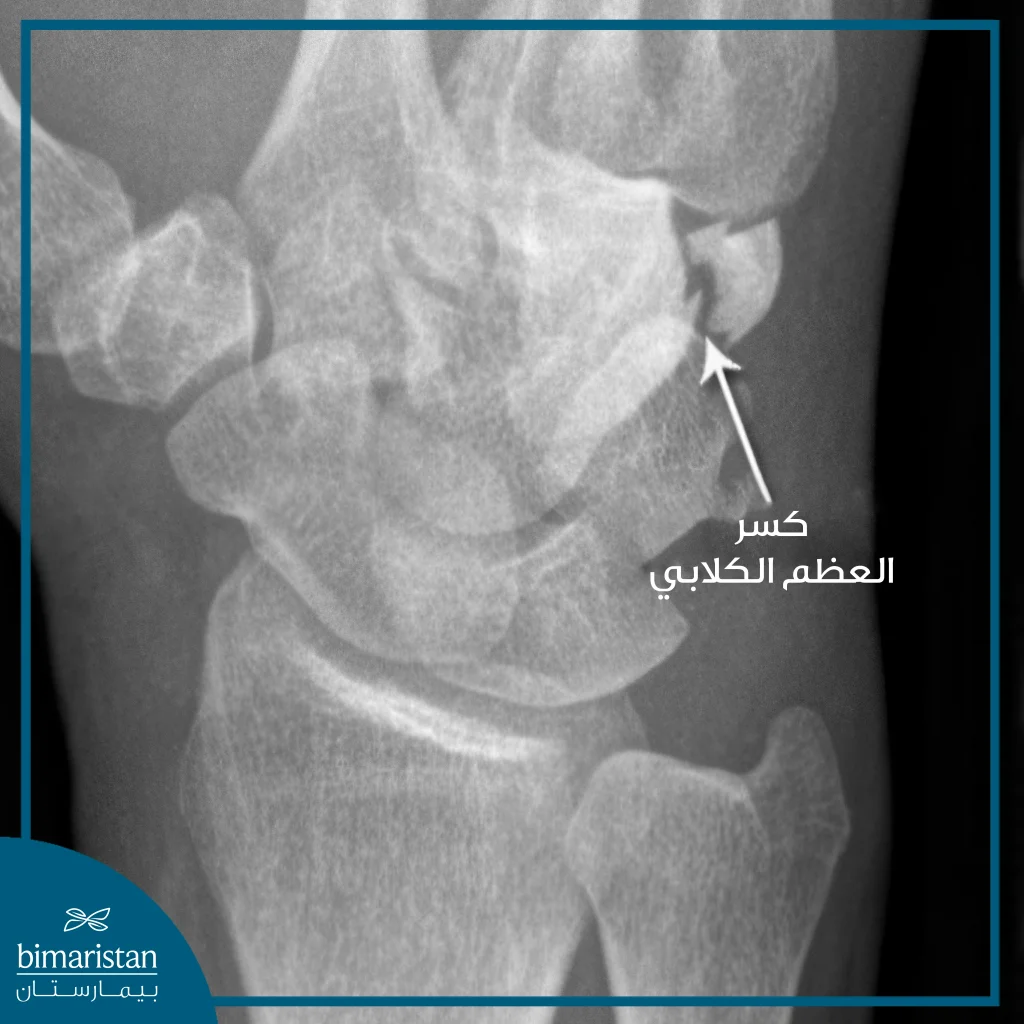
- الرضوض المباشرة: تحدث نتيجة صدمة مباشرة على الرسغ أو اليد، مثل الارتطام بجسم صلب أو عند الإصابة بضربة قوية. أقل شيوعًا من السقوط، لكنها قد تُسبب كسرًا في العظام الرسغية أو قاعدة الإبهام أو عظم الكعبرة، حسب موضع وشدة الإصابة.
- الإصابات الرياضية: تشمل الرياضات التي يُحتمل فيها السقوط أو الصدمات المباشرة، مثل كرة السلة، كرة القدم، التزلج، التنس، وتسلق الجبال. قد تؤدي إلى كسر العظام، تمزق الأربطة، أو إصابات مشتركة في الرسغ والأصابع واليد وحتى مشط القدم.
- هشاشة العظام، وهي حالة شائعة لدى البالغين فوق سن الستين، تُعد من أبرز العوامل المساهمة في زيادة قابلية العظام للكسر حتى في حال السقوط البسيط من وضعية الوقوف.
أعراض كسر مفصل اليد
تتفاوت أعراض كسر مفصل اليد حسب شدة الإصابة، ونوع الكسر، وموضع العظم المكسور، كما قد تختلف بين الأفراد باختلاف العمر والبنية العظمية. وتُعدّ الأعراض السريرية مؤشراً مهماً لتوجيه التشخيص والعلاج المبكر، حيث تشمل ما يلي:
- ألم حاد ومباشر في موضع الكسر: يُعد الألم من أولى العلامات، ويكون غالبًا حادًا ومتمركزًا فوق موضع الكسر مباشرة.
- تورم ملحوظ: يظهر بسرعة في المنطقة المصابة نتيجة الاستجابة الالتهابية والنزف الموضعي حول الكسر.
- كدمات وتغير في لون الجلد: تتكوّن الكدمات نتيجة النزف تحت الجلد، وقد تظهر بلون أزرق أو أرجواني حول المعصم والأصابع. في بعض الحالات، قد يتغير لون الأصابع بسبب ضعف الدورة الدموية أو انضغاط الأعصاب.
- تشوه ظاهر في شكل الرسغ أو اليد: في الكسور المتبدلة أو غير المستقرة، قد يظهر الرسغ مائلاً أو مثنيًا بطريقة غير طبيعية.
- الخدر والتنميل في راحة اليد والأصابع: قد تتأثر الأعصاب نتيجة ضغط الكسر عليها، مما يؤدي إلى شعور بالخدر أو التنميل، خاصة في أطراف الأصابع. قد يفقد المصاب القدرة على تحريك المعصم أو استخدام اليد بشكل طبيعي.
علامات كسر مفصل اليد
تعد علامات كسر اليد واضحة ومميزة، ويتمكن الطبيب من ملاحظتها بسهولة أثناء الفحص السريري. ومن أبرز الأعراض والعلامات التي تشير إلى حدوث كسر في اليد:
- ألم عند استخدام مفصل الرسغ أو اليد: سواء في الحركة أو أثناء أي نشاط يتطلب تحميل وزن على اليد مثل الكتابة أو الإمساك بالأشياء.
- ألم عند تحريك السلاميات: خاصةً إذا كانت الإصابة تشمل الأصابع أو العظام المحيطة بالمفصل.
- تحدد في نطاق حركة المفاصل المصابة: هذا التحديد في الحركة قد يستمر لفترة بعد الشفاء إذا لم يتم علاج الكسر بشكل مناسب.
- شلل كامل كف اليد: يحدث نتيجة لتأثر الأعصاب أو الأوتار المحيطة بالكسر.
- ألم عند حمل الأشياء باليد المصابة.
مضاعفات كسر مفصل اليد
رغم أن معظم حالات كسر مفصل اليد تُشفى دون مشاكل تذكر عند تلقي العلاج المناسب، إلا أن بعض المضاعفات قد تنشأ، خاصة في حالات الكسور المفتوحة، أو المتبدلة، أو الشديدة من حيث الانزياح أو التفتت. هذه المضاعفات، وإن كانت نادرة، قد تؤثر بشكل كبير على الوظيفة الحركية للمفصل، وتتضمن ما يلي:
- إصابة الأوعية الدموية أو الأعصاب المحيطة بمكان الكسر: تظهر هذه الإصابة عادةً على شكل خدر، تنميل، أو تغير في لون وحرارة اليد والأصابع.
- تيبس المفصل والأصابع مع ألم مزمن أو مستمر.
- تمزق الأوتار والعضلات المحيطة بالمفصل: يحدث نتيجة الانزياح العظمي أو ضغط الشظايا العظمية عليها.
- التهاب العظم والنقي: يُعد من أخطر المضاعفات المرتبطة بالكسور المفتوحة، حيث يمكن أن تتسلل البكتيريا إلى العظم المكشوف مسببة التهابًا مزمنًا قد يصعب علاجه.
- التهاب المفاصل المزمن أو تحفيز التهاب المفاصل الروماتويدي.
- متلازمة النفق الرسغي: يؤدي التورم الناتج عن الكسر أو الانزياح العظمي إلى ضغط على العصب الناصف داخل النفق الرسغي، ما يسبب خدرًا وألمًا في الأصابع، خاصة أثناء الليل.
تشخيص كسر مفصل اليد
يعتمد تشخيص كسر مفصل اليد على تقييم سريري دقيق يتضمن فحصًا جسديًا شاملاً وإجراء مجموعة من الفحوص التصويرية المتقدمة. يبدأ الطبيب المختص، سواء طبيب الطوارئ أو جرّاح اليد، بإجراء فحص بدني للمفصل المصاب، حيث يقوم بتحسس الرسغ وتحري وجود نقاط الألم، بالإضافة إلى اختبار نطاق الحركة من خلال ثني المفصل بلطف في اتجاهات متعددة. كما يُطرح على المريض عدد من الأسئلة المرتبطة بالأعراض الحالية، وتاريخ الإصابة، وطبيعة الرض المباشر الذي أدى إلى الكسر.
ولتأكيد التشخيص، يُطلب تصوير شعاعي (أشعة سينية) للرسغ، حيث تتيح الأشعة الكشف عن وجود كسر في العظام، تحديد موقعه، ومعرفة ما إذا كان الكسر متبدلًا أو غير متبدل، وعدد الأجزاء المتكسرة. في بعض الحالات، قد لا تظهر الكسور بشكل واضح على الصور الشعاعية الأولية، لا سيما في الساعات الأولى بعد الإصابة، ولهذا قد يُوصي الطبيب بإعادة التصوير الشعاعي بعد فترة قصيرة لرؤية التغيرات التي تحدث أثناء بدء عملية التئام العظم.
في حال كانت الإصابة ناتجة عن رض عالي الشدة، أو في حال الاشتباه بوجود إصابات مرافقة في الأربطة، الأوتار، العضلات أو الأعصاب، يتم اللجوء إلى وسائل تصوير متقدمة مثل:
- التصوير المقطعي المحوسب (CT Scan): يُستخدم لتقديم صور ثلاثية الأبعاد عالية الدقة للعظام المكسورة، وهو مفيد في تحديد تفاصيل الكسور المعقدة، التي قد لا تكون مرئية بوضوح في الأشعة السينية. كما يمكن أن يكشف عن إصابات مرافقة في الأنسجة الرخوة والأوعية الدموية.
- التصوير بالرنين المغناطيسي (MRI): يُعتمد عليه للكشف عن الكسور الدقيقة جدًا التي يصعب رؤيتها في الأشعة السينية، بالإضافة إلى تقييم إصابات الأربطة والأنسجة الرخوة المحيطة بالمفصل. يمتاز بقدرته العالية على إظهار البنى العميقة والتغيرات المبكرة داخل المفصل.
علاج كسر مفصل اليد
هنالك أنواع مختلفة من أجل علاج كسر اليد حسب نوع الكسر وشدته ويقسم العلاج إلى قسمين:
العلاج المحافظ
يُعدُّ العلاج المحافظ الخيار الأول والأكثر شيوعًا في تدبير كسور مفصل اليد، خاصةً في الحالات التي تكون فيها الكسور بسيطة وغير متبدلة. ويشمل هذا النهج التجبير، حيث يتم تثبيت اليد بوضعية تشبه حمل الكأس، ثم يُطبق الشاش أو القطن من منتصف الكف حتى منتصف الساعد، ويُلف فوقه الجبس لتثبيت العظام في وضعية الشفاء. في حال وجود تبدل في الكسر، يجب إجراء رد مغلق للكسر تحت التخدير، ويتم ذلك من قبل أخصائي جراحة العظام. بعد التجبير، يُنصح المريض بتجنب تحريك اليد لعدة أيام، ومراقبة التورم أو تغير اللون الذي قد يظهر نتيجة التثبيت، وفي حال حدوث ذلك يجب مراجعة الطبيب فورًا. كما يُشدد على أهمية التغذية السليمة الغنية بالكالسيوم وفيتامين د لتعزيز عملية التئام العظام.
في المراحل المبكرة من العلاج المحافظ، غالبًا ما يُستخدم الجبصين أو الجبيرة القابلة للإزالة، ويتم تغييرها حسب الحاجة تبعًا لانخفاض التورم. يستمر تثبيت اليد عادةً لمدة تتراوح بين خمسة إلى ستة أسابيع، يتبعها برنامج علاج فيزيائي لاستعادة القوة والمدى الحركي للمفصل. وخلال فترة الشفاء، يتم إجراء صور شعاعية دورية — عادة أسبوعيًا خلال الأسابيع الثلاثة الأولى ثم مرة أخرى في الأسبوع السادس — لمراقبة التئام العظم والتأكد من عدم انزياحه. إذا حدث أي انحراف في موضع الكسر أثناء المتابعة، فقد يتطلب الأمر تدخلاً جراحيًا.
العلاج الجراحي
في الحالات التي يكون فيها الكسر شديدًا أو مفتوحًا، أو عندما يفشل العلاج المحافظ في الحفاظ على استقرار العظام، فهنا يُلجأ إلى العلاج الجراحي. وتتعدد الأساليب الجراحية بحسب نوع الكسر وشدته، وتشمل:
- جراحة التثبيت الداخلي: وهي الخيار الأكثر شيوعًا، حيث تُستخدم صفائح معدنية وبراغٍ أو مسامير لتثبيت العظام بعد إعادة وضعها جراحيًا (الرد المفتوح). هذا الإجراء يتم تحت تخدير عام أو موضعي، ويُعد آمنًا وفعّالًا في الحفاظ على محاذاة العظام بدقة.
- التثبيت بواسطة القضيب والدبابيس الخارجية: ويتم فيه وضع دبابيس فوق وتحت مفصل الرسغ المكسور وتُربط بواسطة قضيب خارجي يحافظ على ثبات العظم حتى يكتمل الالتئام.
بشكل عام، يُختار نوع العلاج بناءً على عدة عوامل: نوع الكسر، موضعه، وعدد الأجزاء المكسورة، وجود تمزق في الأربطة أو إصابات أخرى مرافقة، بالإضافة إلى عمر المريض، يده المسيطرة، ومستوى نشاطه اليومي. وكما يؤكد الخبراء، فإن الهدف الأساسي من كل خيارات العلاج هو استعادة الوظيفة الكاملة للمفصل وضمان عودة المريض إلى نشاطه الطبيعي بأسرع وقت ممكن.
يُعد كسر مفصل اليد من أكثر الإصابات شيوعًا، لا سيما عند الأطفال وكبار السن، نظرًا لطبيعة هذا المفصل المعقّدة وحساسيته للصدمات. ورغم تنوع أنماط الكسور ما بين البسيطة والمعقدة، يبقى التشخيص المبكر والعلاج المناسب عاملين حاسمين في استعادة الوظيفة الكاملة لليد وتجنب المضاعفات طويلة الأمد. وهنا يبرز دور المؤسسات الطبية المتقدمة في تقديم الرعاية المثلى، كما هو الحال في مشفى بيماريستان في تركيا. حيث يتميّز مشفى بيماريستان بكادر طبي متخصص وتجهيزات حديثة تتيح دقة في التشخيص وتنوّعًا في خيارات العلاج، من التجبير والعلاج المحافظ، إلى التدخلات الجراحية الدقيقة باستخدام أحدث تقنيات التثبيت الداخلي والخارجي. ويعتمد المشفى على وسائل تصوير متطورة مثل التصوير بالرنين المغناطيسي والتصوير المقطعي لتقييم الحالة بدقة، مما يسهم في اتخاذ القرار العلاجي الأنسب لكل مريض.
كما يقدم المشفى في تركيا خدمات إعادة التأهيل المتقدمة، بإشراف فريق علاج فيزيائي مدرّب، لضمان استعادة حركة اليد وقوتها بشكل كامل بعد الشفاء. ولذلك، يُعد مشفى بيماريستان في تركيا نموذجًا رائدًا في علاج كسور مفصل اليد، لما يتمتع به من كفاءة طبية عالية، ورعاية متكاملة وفق أحدث المعايير العالمية.
المصادر التي استُعين بها في كتابة المقال:
- Wrist fracture, NHS Foundation Trust.
- A Patient’s Guide to Distal Radius Fractures (Broken Wrist)
- What is a wrist fracture? American Society for Surgery of the Hand
- Wrist Fracture. The Sports Medicine Patient Advisor
- An Overview of the Named Wrist Fractures Jenna A. Saxton, DO, Justin R. Montgomery, MD, and Paul J. Spicer, MD
- Distal radius fractures. Virtual Hand Fracture Clinic