تعتبر عملية زراعة الكبد في تركيا العلاج الجراحي المحدد لمرضى المرحلة النهائية من أمراض الكبد ومرضى الفشل الكبدي الحاد والذي يحسن وظائف الكبد والبقاء على قيد الحياة بعد الزرع، إن عملية زراعة الكبد هي حل نهائي للعديد من المشاكل الكبدية حيث أن هذه العملية تنقذ حياة المرضى المصابين بالفشل الكبدي الحاد وأضرار زراعة الكبد يمكن تلافيها مع تقدم الطب في تركيا.
ما هي عملية زراعة الكبد؟
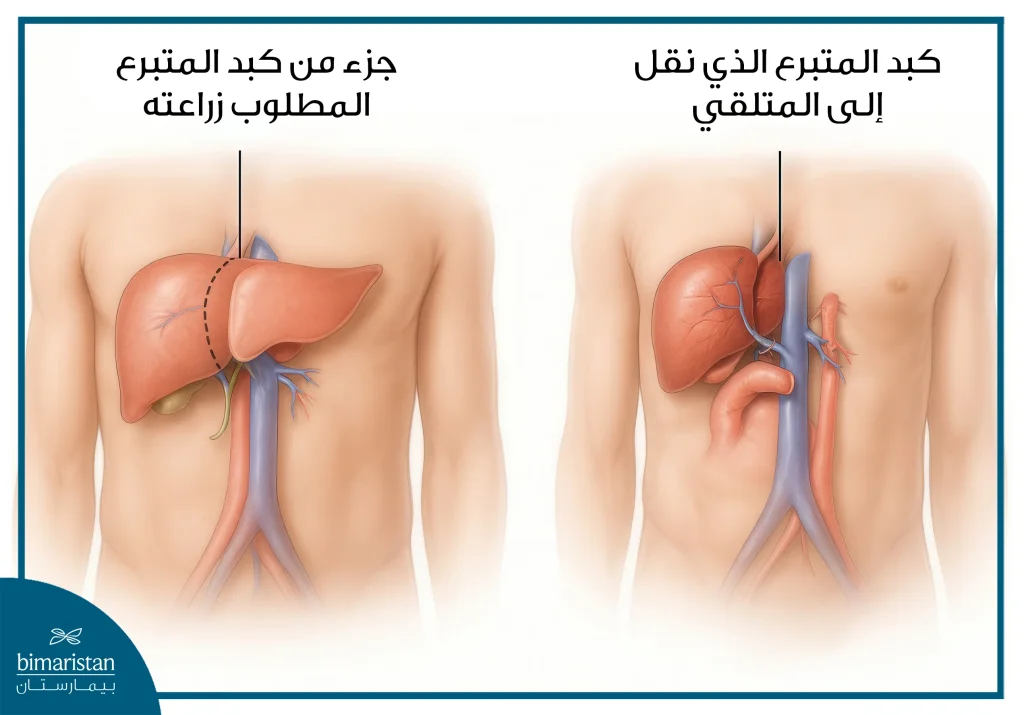
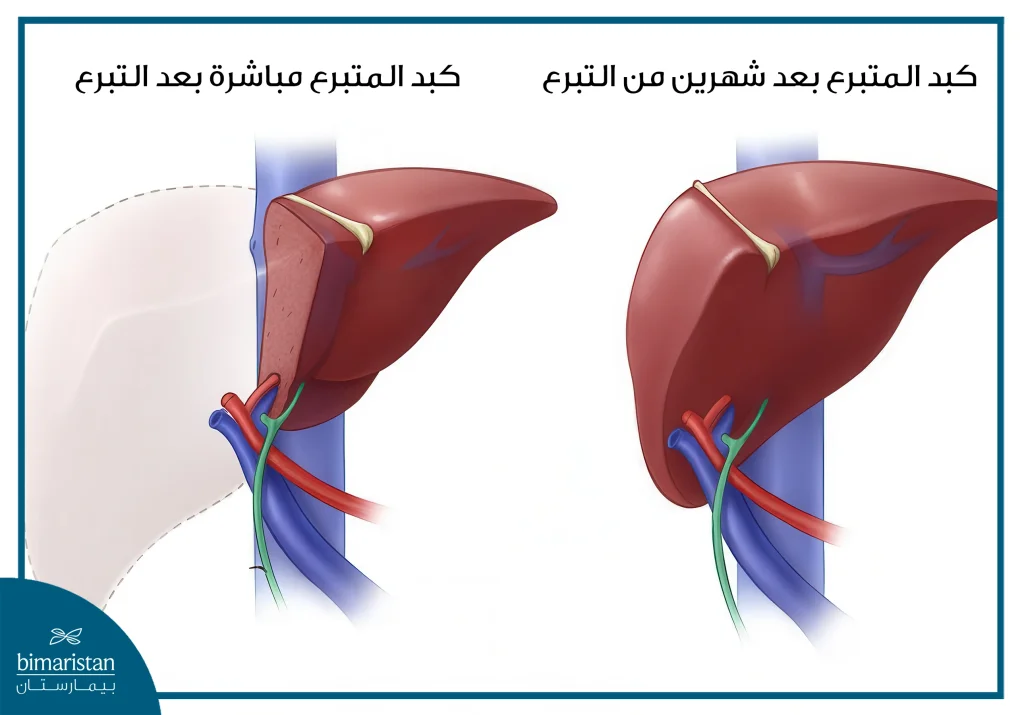
عملية زراعة الكبد هي إجراء جراحي يُستبدل فيه الكبد التالف بكبد سليم من متبرع متوفى أو حي وتُستخدم هذه العملية لعلاج الفشل الكبدي الحاد أو المزمن عندما تفشل العلاجات الأخرى ونظراً لأهمية الكبد في استقلاب الأدوية وتنقية الدم وإنتاج البروتينات الحيوية فإن زراعته تُعد منقذة للحياة وبفضل قدرته على التجدد يمكن استخدام جزء من كبد متبرع حي حيث ينمو ليعود إلى الحجم الطبيعي. يعتمد نجاح عملية زراعة الكبد على التقييم الدقيق للحالة واختيار المتبرع المناسب والمتابعة بعد الجراحة.
شروط عملية زراعة الكبد في تركيا
هناك ثلاثة مبادئ أساسية لتحديد المرضى الذين يجب إحالتهم ومن المحتمل أن يخضعوا لعملية زرع الكبد:
- يجب أن يعاني المريض من مرض كبدي حاد أو مزمن لا يمكن علاجه بالوسائل الطبية التقليدية ويُتوقع أن يؤدي إلى الوفاة دون إجراء الزراعة.
- يجب أن تكون الحالة الصحية العامة للمريض كافية لتحمّل العملية الجراحية وفترة النقاهة بعدها.
- يُتوقع أن يتمتع المريض بعد الزراعة بنسبة بقاء عالية وجودة حياة مقبولة، تبرّر المخاطر المرتبطة بالعملية.
ما هي أسباب عملية زرع الكبد؟
- الفشل الكبدي الحاد: السبب الأكثر شيوعًا هو تناول جرعة زائدة من الأسيتامينوفين (بنسبة تقارب 39%).
- خثار الشريان الكبدي: من مضاعفات الزراعة المبكرة وقد يحدث خلال أول 14 يوماً ويتطلب إعادة زراعة.
- تشمع الكبد غير المعاوض: يترافق مع مضاعفات مثل نزف دوالي المريء أو الاعتلال الدماغي أو الاستسقاء أو متلازمة الكبد الرئوي وارتفاع الضغط الرئوي البابي.
- الأورام الكبدية الأولية: مثل سرطان الخلايا الكبدية وسرطان الأقنية الصفراوية النقيري (ضمن شروط محددة).
- أمراض استقلابية وراثية: مثل التليف الكيسي أو فرط أوكسالات البول الأولي أو الاعتلال العصبي النشواني العائلي خاصة عند وجود مضاعفات متعددة.
موانع زراعة الكبد في تركيا
تشمل الموانع الأكيدة لعملية عملية زراعة الكبد كل من:
- الأورام الخبيثة خارج الكبد (Extrahepatic Malignancies ) في حال كانت فعالة أو منتشرة تعتبر مانعاً مطلقاً
- سرطان القنوات الصفراوية داخل الكبد (Intrahepatic Cholangiocarcinoma) يُعد مانعاً مطلقًا في معظم المراكز ما لم يكن ضمن بروتوكولات بحثية خاصة
- سرطان الخلايا الكبدية خارج معايير ميلانو أو المنتشر (Metastatic HCC) يعتبر غير مؤهل للزراعة إذا تجاوز معايير ميلانو أو انتشر خارج الكبد
- أمراض قلبية أو رئوية شديدة (Severe Cardiopulmonary Disease) تمنع تحمل التخدير والجراحة وتُعد مانعًا مطلقًا ما لم يتم تصحيحها
- الانتانات الفعالة غير المضبوطة (Uncontrolled Infections) مثل الإنتان الدموي أو الالتهاب الرئوي الحاد
- تعاطي الكحول أو المخدرات النشط (Active Substance Abuse) يُشترط عادة إثبات الامتناع لفترة (6 أشهر أو أكثر) قبل إدراج المريض
- الإيدز غير المضبوط (Uncontrolled AIDS) مع حمولة فيروسية عالية أو انخفاض شديد في عدد CD4
- عوائق تقنية أو تشريحية تمنع إجراء الجراحة (Uncorrectable Anatomic or Technical Barriers)مثل انصباب دموي معقد أو تليف بطن شديد أو شذوذات وعائية لا تسمح بإجراء الزراعة بأمان
تشمل الموانع المحتملة لعملية زرع الكبد كل من:
- العمر المتقدم (Advanced Age): لا يوجد حد أقصى صارم للعمر، لكن العمر > 70 سنة يُعد عاملاً خطراً ويتطلب تقييمًا دقيقًا للقدرة الوظيفية والحالة العامة، وليس مانعًا بحد ذاته.
- خثار الوريد البابي (Portal Vein Thrombosis): قد يُعقّد الجراحة لكنه لم يعد مانعاً مطلقاً في معظم المراكز خاصة مع وجود تقنيات إعادة التوعية (Revascularization techniques) أو زراعة من متبرع حي.
- عدوى فيروس نقص المناعة المكتسب (HIV Infection): لم يعد مانعًا مطلقًا، شرط أن تكون العدوى مضبوطة (حمولة فيروسية غير قابلة للكشف، وعدد CD4 > 100–200/μL) واستقرار الحالة المناعية.
- السمنة المرضية (Morbid Obesity – BMI ≥ 40): ترتبط بمضاعفات جراحية وتخديرية أعلى وتُعتبر مانعاً نسبياً في بعض المراكز. قد يُطلب من المريض خفض الوزن قبل إدراجه.
- ضعف الالتزام الطبي أو غياب الدعم الاجتماعي: يُعد مانعاً نسبياً إذا أثبتت التقييمات النفسية والاجتماعية أن المريض غير قادر على الالتزام طويل الأمد بالعلاج المثبط للمناعة أو المتابعة الطبية.
- الاضطرابات النفسية غير المضبوطة (Uncontrolled Psychiatric Illness): مثل الذهان أو الاكتئاب الحاد غير المعالج. يجب السيطرة على الحالة النفسية قبل الزراعة لضمان الالتزام بعد العملية.
تقييم حالة المتلقي قبل عملية زراعة الكبد
تُعد عملية زراعة الكبد من العمليات الجراحية الكبرى، وتتطلب تقييمًا شاملًا ودقيقًا للمريض قبل إدراجه على قائمة الانتظار. يهدف تقييم المريض قبل زراعة الكبد إلى التأكد من قدرة المريض على تحمّل الجراحة، والالتزام بالرعاية طويلة الأمد، وضمان أفضل فرصة للنجاح بعد العملية.
أهداف تقييم المرشح لزراعة الكبد
يركز التقييم على الجوانب التالية:
- التأكد من أن المريض يعاني من مرض كبدي لا يمكن علاجه بوسائل أخرى، وأنه مهدد بالوفاة دون زراعة
- التأكد من أن الحالة الجسدية للقلب والرئتين والكلى وغيرها تسمح بتحمل الجراحة وفترة ما بعد الزراعة
- التأكد من وجود التزام طبي فعّال، ودعم نفسي واجتماعي كافٍ بعد العملية
الفحوصات المطلوبة قبل زراعة الكبد
الفحوصات المخبرية
تشمل التحاليل المخبرية الأساسية ما يلي:
- فصيلة الدم (ABO وRh) للتطابق مع المتبرع
- وظائف الكبد والكلى
- تعداد الدم الكامل
- إنزيمات الكبد وعوامل التخثر
- الكالسيوم، فيتامين D
- تحليل البول، وتحري الأدوية في البول
- التحاليل المصلية لفيروسات: التهاب الكبد A, B, C وفيروس نقص المناعة (HIV) وفيروس CMV، EBV والحماق النطاقي (VZV) والسل (TB)
الفحوصات الشعاعية
يُعد التصوير الشعاعي جزءً أساسياً من تقييم المريض قبل زراعة الكبد ويشمل:
- تصوير مقطعي محوسب ثلاثي الطور أو تصوير بالرنين المغناطيسي المعزز بالجادولينيوم لتقييم:
- الأورام الكبدية.
- خثار الوريد البابي.
- الدوالي البطنية أو التشوهات التشريحية.
- في حال عدم توفر CT أو MRI، يمكن الاعتماد على الإيكو دوبلر الكبدي بشكل مبدئي.
تقييم القلب
يشمل التقييم القلبي فحصاً للتحري عن:
- أمراض الشرايين التاجية.
- أمراض الصمامات أو ضعف عضلة القلب.
- في حال وجود اعتلال قلبي متقدم لا يمكن تصحيحه، قد تُمنع زراعة الكبد.
التحري عن الأورام الخبيثة
يجب إجراء فحوص كشف السرطان المناسبة لعمر المريض (مثل تنظير القولون، تصوير الثدي، عنق الرحم…)، لأن وجود سرطان خارج الكبد غير قابل للعلاج يُعد مانعًا مطلقًا للزراعة.
اختبار كثافة العظام
مرضى الكبد المتقدم معرضون لهشاشة العظام بسبب نقص فيتامين D، نقص النشاط البدني، الكحول، الستيرويدات أو فرط الحديد. يُجرى فحص DEXA لتقييم خطر الكسور.
التحري عن الانتانات
يزداد خطر الانتانات (مثل التهاب الصفاق، ذات الرئة، انتانات بولية أو دموية) لدى مرضى التليف الكبدي. يجب علاج أي عدوى فعالة بشكل كامل قبل المضي في زراعة الكبد.
حالة التلقيح
يُنصح بتحديث اللقاحات قبل الزراعة، ويشمل ذلك:
- لقاحات التهاب الكبد A و B (إن لم يكن لدى المريض مناعة).
- الكزاز، الدفتيريا، السعال الديكي.
- لقاح الإنفلونزا الموسمي والمكورات الرئوية.
ارتفاع الضغط الرئوي البابي
يرتبط التليف الكبدي في بعض الحالات بحدوث ارتفاع ضغط الدم الرئوي (POPH). يُقيّم عبر قياس متوسط ضغط الشريان الرئوي (mPAP).
- mPAP < 35 ملم زئبقي: يمكن الزراعة بأمان نسبي.
- mPAP > 45 ملم زئبقي: يرتبط بارتفاع معدل الوفيات بعد الزرع.
التدخين
يُعد التدخين عامل خطر مؤكد بعد زراعة الكبد، إذ يزيد من خطر:
- الوفاة القلبية الوعائية
- خثار الشريان الكبدي
- السرطانات الفموية والبلعومية
بعض مراكز الزراعة تشترط الإقلاع الكامل عن التدخين، موثقًا باختبارات نيكوتين سلبية قبل إدراج المريض.
خطوات عملية زراعة الكبد في تركيا
تمر عملية زراعة الكبد بأربع مراحل جراحية رئيسية تبدأ باستئصال الكبد التالف وتنتهي بمفاغرة القناة الصفراوية، تختلف التفاصيل التقنية حسب الحالة السريرية والتشريح الفردي للمريض إلا أن الخطوات التالية تمثل التسلسل القياسي في معظم المراكز المتقدمة في تركيا.
1. استئصال كبد المتلقي (Recipient Hepatectomy)
تمثل هذه الخطوة البداية الفعلية لـ خطوات عملية زراعة الكبد وقد تكون معقدة جراحياً بسبب وجود تليف شديد أو اعتلال تخثر الدم أو ارتفاع ضغط الوريد البابي، ما يزيد من خطر النزف حيث يُستخدم في هذه المرحلة أحد أسلوبين جراحيين:
- التقنية التقليدية (Conventional Technique): يتم فيها استئصال الكبد كاملاً مع الجزء الكبدي من الوريد الأجوف السفلي. وقد يؤدي ذلك إلى انقطاع العود الوريدي للقلب، لذا يُفضل استخدام مجازة وريدية (Venovenous Bypass) أثناء المرحلة اللاكبدية لتقليل اختلال الديناميكا الدموية.
- تقنية الحفاظ على الوريد الأجوف (Piggyback Technique): يُزال الكبد مع الحفاظ على الوريد الأجوف السفلي في مكانه، ويتم استئصال الرافد الكبدي فقط. تتيح هذه الطريقة استمرار العود الوريدي، وتُعد الخيار الأفضل في حال غياب الوريد الكبدي في الطُعم.
2. مفاغرة الوريد الأجوف والوريد البابي (Vascular Anastomosis)
بعد استئصال الكبد تُجرى مفاغرات الأوعية الدموية الرئيسية:
- مفاغرة الوريد الأجوف السفلي: تُربط نهاية الوريد الأجوف للطُعم مع وريد المتلقي، إما من خلال مفاغرة نهائية أو جانبية.
- مفاغرة الوريد البابي: يُعاد تدفق الدم عبر الوريد البابي إلى الكبد المزروع، وهي لحظة حرجة قد تترافق مع انخفاض حاد في الضغط أو بطء القلب نتيجة دخول السوائل الباردة والمحفزات الالتهابية من الكبد الجديد إلى الدورة الدموية
لتقليل هذه المخاطر يُغسل الكبد المزروع مسبقًا بمحلول ملحي دافئ ثم بالدم الجهازي قبل إعادة الضخ.
3. مفاغرة الشريان الكبدي (Hepatic Artery Anastomosis)
يُعاد بناء التروية الشريانية للكبد عادة من خلال مفاغرة طرف لطرف بين الشريان الكبدي العام للمتلقي عند التقائه بالشريان المعدي الاثني عشري والشريان الكبدي للكبد المزروع. يُختار موقع المفاغرة حسب التفرعات الشريانية المتاحة وتُفضل المفاغرات البسيطة لتقليل خطر التضيّق أو الخثار. في حال وجود تفرع شرياني منفصل (مثل الشريان الكبدي الأيمن) يُجرى التوصيل مباشرة مع الجذع الشرياني المناسب في الكبد المزروع
4. مفاغرة القناة الصفراوية (Biliary Reconstruction)
المرحلة الأخيرة في خطوات عملية زراعة الكبد هي إعادة بناء القنوات الصفراوية. وتتم غالباً باستخدام:
- مفاغرة قناة إلى قناة (Duct-to-Duct): بين القناة الصفراوية المشتركة في الطُعم وتلك لدى المتلقي، وهي الخيار المفضل في حال كان حجم القنوات متقاربًا وحالتها جيدة.
- مفاغرة قنوية مع الأمعاء (Roux-en-Y Hepaticojejunostomy): تُستخدم إذا كانت القناة الصفراوية للمريض غير صالحة (كما في التهاب الأقنية الصفراوية التصلبي الأولي)، أو في حال وجود تشوه تشريحي.
الرعاية بعد عملية زراعة الكبد في تركيا
تُعد الرعاية ما بعد عملية زراعة الكبد خطوة حاسمة لضمان نجاح العملية واستقرار حالة المريض. وتشمل عدة جوانب سريرية دقيقة يجب مراقبتها بعناية.
مراقبة الدورة الدموية
بعد الجراحة، يُعاد تقييم الوظائف القلبية والوعائية نظرًا لانعكاس التغيرات الدورانية الناجمة عن الفشل الكبدي المزمن، مثل ارتفاع النتاج القلبي وانخفاض المقاومة الوعائية. يؤدي تثبيت الكبد المزروع إلى تحسن تدريجي في ضغط الدم ومقاومة الأوعية.
الدعم التنفسي ونزع أنبوب الرغامى
يساعد نزع أنبوب التنفس الباكر على تقليل خطر الإصابة بالالتهابات الرئوية المرتبطة بالمنفسة. لكن قد يتأخر ذلك لدى المرضى المصابين بأمراض رئوية أو اضطرابات استقلابية.
تسكين الألم
يُستخدم الفنتانيل في البداية ويُتجنب المورفين بسبب بطء استقلابه لدى مرضى الكبد وقد تُستخدم مضخات تسكين يتحكم بها المريض أو يُستبدل العلاج بمسكنات فموية لاحقاً. التخدير فوق الجافية يُستخدم بحذر ولا يُطبق روتينيًا.
تصحيح اضطرابات الشوارد والسكر
قد يعاني المريض من فرط بوتاسيوم الدم ونقص كلس الد، واضطرابات سكر الدم حيث يتم مراقبة الشوارد وتصحيحها بدقة لأن الاختلالات قد تشير إلى قصور في الكبد المزروع أو انتانات.
اضطرابات التخثر
تستمر مشاكل التخثر بعد الجراحة وتُعزى لأسباب متعددة مثل تحلل الفيبرين أو احتباس الصفيحات في الكبد المزروع كما قد يحدث فرط تخثر يتطلب توازناً دقيقاً في التقييم والعلاج.
كبت المناعة
تُستخدم الستيروئيدات ومثبطات المناعة الأخرى لتجنب رفض الكبد المزروع وتُضبط الجرعات لتقليل خطر الانتانات أو تكرار الأورام وتشمل الآثار الجانبية ارتفاع الضغط واضطراب السكر والتئام الجروح البطيء.
إعادة التأهيل بعد عملية زراعة الكبد في تركيا
تلعب إعادة التأهيل بعد عملية زراعة الكبد دوراً أساسياً في تحسين النتائج طويلة الأمد واستعادة جودة حياة المريض وتشمل برامج التأهيل تقوية العضلات وزيادة تمارين التهوية الرئوية وتعزيز النشاط البدني والتقليل من الإرهاق المزمن ويُشرف أخصائيو العلاج الفيزيائي على تصميم البرنامج العلاجي وفقاً لحالة المريض مع مراعاة موانع مثل: الرفض الحاد أو اختلالات الشوارد أو النزيف أو الأمراض القلبية الشديدة.
يُجرى تقييم شامل يشمل القوة العضلية والقدرة التنفسية ومستوى الاستقلال والألم، والأمراض المرافقة، يُعتبر هذا التقييم أساسياً لتحديد البرنامج التأهيلي الأنسب والذي يبدأ عادة خلال فترة قصيرة من العملية ويستمر على مراحل.
أهم مضاعفات زراعة الكبد
تُعد مضاعفات ما بعد زراعة الكبد شائعة وتتطلب تدبيراً دقيقاً لضمان نجاح العملية:
1. مشاكل التنفس
تنتشر المضاعفات الرئوية خصوصاً لدى المرضى المدخنين أو المصابين بأمراض رئوية مزمنة ويُعد نقص الأكسجة الناجم عن المتلازمة الكبدية الرئوية خطراً حقيقياً بعد العملية.
2. الانتانات (العدوى)
العدوى هي السبب الأول للوفاة خلال أول شهر بعد الزرع وتشمل الالتهابات: الجرح والرئة والبول وتسمم الدم وتُستخدم المضادات الحيوية الوقائية لتقليل هذا الخطر.
3. القصور الكلوي
يصيب أكثر من 40% من المرضى بعد الزرع ويُعد النخر الأنبوبي الإقفاري أبرز أسبابه تتداخل عدة عوامل مثل: نقص التروية والسكري وفيروس C واستخدام الأدوية السامة للكلية.
4. نقص الصفائح الدموية
ناتج عن احتجازها في الطُعم الجديد أو الطحال، أو انخفاض إنتاج الثرومبوبويتين في حالات تليف الكبد.
5. رفض الكبد المزروع
يتنوع بين مفرط الحدة وحاد ومزمن وقد يحدث بوساطة الخلايا اللمفاوية أو الأجسام المضادة ويُعالج بمثبطات مناعية مثل الستيروئيدات أو الريتوكسيماب وفي بعض الحالات إعادة الزرع.
نتائج زراعة الكبد في تركيا
تُظهر نتائج زراعة الكبد في تركيا تحسناً مستمراً بفضل الخبرات الطبية وتطور الأدوية المناعية وتُؤخذ الحالة الفيزيولوجية بعين الاعتبار أكثر من العمر الزمني إذ أن بعض المرضى فوق 70 عاماً أظهروا نتائج مقبولة.
- 75% من المرضى يعيشون أكثر من 5 سنوات.
- 50% يعيشون أكثر من 10 سنوات.
- 20% يعيشون أكثر من 20 سنة.
تشير الدراسات إلى أن جودة الحياة بعد الزرع جيدة بشكل عام مع تحسن في القدرة البدنية خاصة لدى الذكور.
تكلفة عملية زراعة الكبد في تركيا
تُعد تركيا من الدول الرائدة في عمليات زراعة الكبد وتقدم جودة عالية بتكلفة تنافسية:
| نوع المستشفى | تكلفة زراعة الكبد |
|---|---|
| المستشفيات الحكومية | 35,000 – 45,000 دولار |
| المستشفيات الجامعية | 45,000 – 55,000 دولار |
| المستشفيات الخاصة | 50,000 – 80,000 دولار |
تُعد عملية زراعة الكبد خياراً علاجياً حاسماً للمرضى الذين يعانون من فشل كبدي متقدم أو أورام كبدية لا يمكن علاجها بالطرق التقليدية ومع التطور الكبير في التقنيات الجراحية وأساليب كبت المناعة أصبحت عملية زراعة الكبد أكثر أماناً ونجاحاً من أي وقت مضى ويعتمد نجاح عملية زراعة الكبد على دقة التقييم ما قبل الجراحة والالتزام بخطة العلاج بعد العملية بالإضافة إلى الدعم النفسي والاجتماعي طويل الأمد. وباختصار فإن عملية زراعة الكبد تمثل أملاً حقيقياً لاستعادة الحياة الطبيعية وتحسين جودة الحياة بشكل ملحوظ.
المصادر:
- Bulur A and Sevmiş M. Clinical, surgical and histopathological characteristics of liver transplant recipients: An analysis of a large sample from Turkey. Gulhane Medical Journal 2022;64:60-66.
- Ionescu, V.A, Diaconu C.C, Bungau S, Jinga V, Gheorghe G. Current Approaches in the Allocation of Liver Transplantation. J. Pers. Med. 2022;12,1661.
- Mahmod N. Selection for Liver Transplantation: Indications and Evaluation. Current Hepatology Reports 2020;19:203-212.
- European Association for the Study of the Liver. EASL Clinical Practice Guidelines: Liver transplantation. Journal of Hepatology 2016;64:433-485.
- Guyatt GH, Oxman AD, Vist GE, Kunz R, Falck-Ytter Y, Alono-Coello P, et al. Evaluation for Liver Transplantation in Adults: 2013 Practice Guideline by the American Association for the Study of Liver Diseases and the American Society of Transplantation. BMJ 2008;336:924-926.
- Miller C and Diago Uso T. The Liver Transplant Operation. Clinical Liver Disease 2013; 2,(4):192-196.
- Parekh K.N, et al. Postoperative Care of the Liver Transplant Recipient. Springer 2017;29:365-384.
- Yıldırım M.S, Yurdalan S.U. Physiotherapy in Liver Transplantation. InTech 2012;21:445-454.
- Zhu J.H, et al. Medical complications of liver transplantation. AME Medical Journal 2018;3:1-10.