عملية زراعة الكبد تُعد إجراءً جراحياً يُستخدم لعلاج حالات الفشل الكبدي الحاد أو المزمن عندما لا تكون هناك خيارات علاجية أخرى فعالة، إذ يُعد الكبد أكبر عضو داخلي في الجسم ويؤدي وظائف حيوية مثل إزالة السموم وتصنيع البروتينات وتنظيم الجهاز المناعي وعندما يعجز الكبد عن أداء هذه الوظائف الأساسية تصبح زراعة الكبد الخيار الوحيد لإنقاذ حياة المريض.
رغم أهمية هذه العملية، إلا أن المضاعفات بعد عملية زراعة الكبد قد تُشكل تحدياً كبيراً وتشمل مشاكل مناعية أو رفض العضو المزروع ونظراً لقلة عدد المتبرعين مقارنة بالطلب الكبير تُعد زراعة الكبد من متبرع حي خياراً فعالًا، بفضل قدرة الكبد على التجدد لدى كل من المتبرع والمتلقي رغم أن المضاعفات بعد عملية زراعة الكبد قد تستدعي متابعة طبية دقيقة بعد الجراحة لضمان نجاحها.
ما هي عملية زراعة الكبد؟
عملية زراعة الكبد (Orthotopic Liver Transplantation): هي عملية جراحية يتم فيها إزالة الكبد المريض واستبداله بكبد سليم مأخوذ من متبرع متوفى أو بجزء من كبد متبرع حي، تبدأ العملية بتقييم دقيق لحالة المريض من قبل فريق طبي متعدد التخصصات لتحديد مدى ملاءمته للزرع وفي حال التأكيد يُدرج المريض على قائمة الانتظار الجراحة تُجرى في مركز متخصص وتُعد عملية زراعة الكبد من العمليات الكبرى التي تتطلب تخديراً عاماً ورعاية ما بعد الجراحة دقيقة، يتمتع الكبد المزروع بقدرة على التجدد حيث ينمو لدى المتبرع والمتلقي ليصل إلى الحجم الطبيعي خلال بضعة أشهر، مما يمنح المريض فرصة للشفاء واستعادة جودة الحياة.
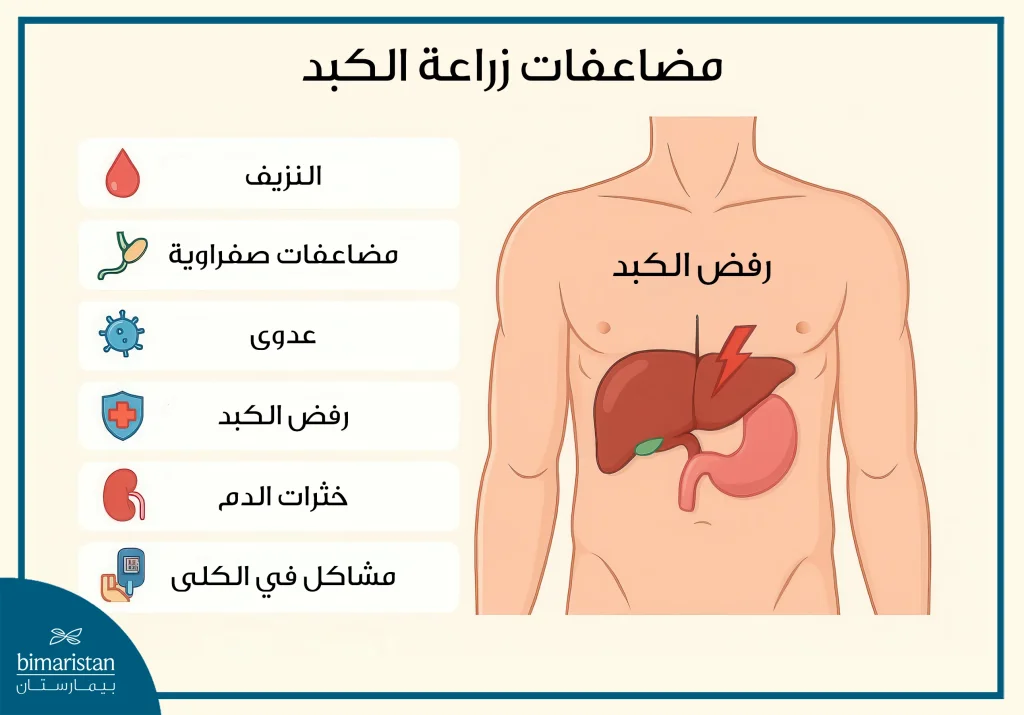
المضاعفات بعد عملية زراعة الكبد (المبكرة)
المضاعفات بعد عملية زراعة الكبد وخاصة المبكرة منها هي مشاكل قد تظهر في الأيام أو الأسابيع الأولى بعد الجراحة وتحتاج إلى متابعة طبية دقيقة تشمل هذه المضاعفات بعد عملية زراعة الكبد حالات مثل رفض الجسم للعضو المزروع أو حدوث التهابات أو مشاكل في الأوعية الدموية.
النزيف أو الحاجة لنقل الدم
يُعد النزيف من أكثر المضاعفات بعد زراعة الكبد شيوعاً، ويحدث لدى نحو 80-90% من المرضى في الأسبوع الأول بعد العملية، يحدث النزيف أثناء الجراحة أو بعدها وقد يتطلب نقل دم أو حتى العودة إلى غرفة العمليات، إن المرضى الذين يستخدمون مميعات الدم معرضون بشكل أكبر للنزيف.
رفض الكبد المزروع (Rejection)
يحدث لدى نحو 30% من المرضى خلال السنة الأولى، تهاجم مناعة الجسم الكبد المزروع باعتباره “جسم غريب” ويتم منع ذلك باستخدام أدوية مثبطة للمناعة إلا أن الرفض قد يحدث رغم ذلك ويُعالج غالباً بالكورتيزون بجرعات عالية.
العدوى (Infections)
تحدث لدى 20-30% من المرضى خلال الأسابيع الأولى بعد الجراحة، حيث السبب الرئيسي لهذه المضاعفات بعد عملية زراعة الكبد هو ضعف المناعة الناتج عن أدوية منع الرفض والعدوى قد تصيب الصدر أو البطن أو البول أو الجرح الجراحي، تُعالج بالمضادات الحيوية لكن في بعض الحالات الخطيرة قد تتطلب تدخلاً جراحياً.
مشاكل القناة الصفراوية (Bile Duct Complications)
تشمل التسرب أو التضيق في القنوات الصفراوية وتؤثر على 15–20% من المرضى ويعالج هذا النوع من المضاعفات بعد عملية زراعة الكبد غالبًا عن طريق تركيب دعامات (Stents) أو باستخدام أدوات التنظير دون الحاجة لجراحة مفتوحة.
ضعف وظيفة الكبد المزروع (Poor Initial Liver Function)
يصيب حوالي 10% من المرضى خاصة عند استخدام أكباد من متبرعين متقدمين بالعمر أو مصابين بتشحم كبدي، حيث تؤدي هذه الحالة إلى تأخر الشفاء وزيادة خطر حدوث المضاعفات بعد عملية زراعة الكبد
خثرة في الشريان الكبدي (Hepatic Artery Thrombosis)
تحدث في 6% من الحالات وتعد من أخطر المضاعفات بعد عملية زراعة الكبد المبكرة التي تمنع تدفق الدم إلى الكبد المزروع مما يؤدي إلى ضرر لا رجعة فيه في القنوات الصفراوية والكبد وقد تتطلب إعادة الزرع بشكل عاجل.
فشل الكبد المزروع (Primary Non-Function – PNF)
يحدث في حوالي 3% من الحالات، ويُعرَف بعدم قيام الكبد المزروع بوظائفه خلال الأيام الأولى وغالباً ما يحتاج لإعادة زراعة كبد جديدة على وجه السرعة.
الحاجة لزراعة كبد ثانية (Re-transplantation)
نحو 3–5% من المرضى يحتاجون إلى زرع كبد جديد بسبب فشل الكبد المزروع أو مشاكل في التروية الدموية، وقد تظهر هذه المشاكل خلال أيام من الزراعة الأولى.
خثرة في الوريد البابي أو الكبدي (Portal or Hepatic Vein Thrombosis)
تصيب 1–2% من المرضى وتؤثر على تدفق الدم إلى أو من الكبد قد تتطلب العلاج بمضادات تخثر أو تدخل بالأشعة التداخلية وأحياناً إعادة الزراعة.
تجلط الأوردة العميقة (DVT)
تؤثر على 1 من كل 100 مريض. تحدث في أوردة الساقين وقد تنتقل إلى الرئتين ويتم الوقاية منها عبر الأدوية المضادة للتخثر والجوارب الضاغطة.
مشاكل القلب والأوعية الدموية (Cardiovascular Complications)
حدث لدى 1–3% من المرضى. تشمل اضطراب نظم القلب أو النوبات القلبية أو السكتات الدماغية وتزداد الخطورة عند وجود تاريخ مرضي قلبي سابق.
عدم القدرة على إتمام عملية الزرع (Failed Surgery)
في حالات نادرة (1 في كل 400)، قد لا يتمكن الجراح من إكمال العملية حيث تشمل الأسباب: نزف شديد أو مشاكل تخدير خطيرة أو اكتشاف أمراض في الكبد المتبرع به أثناء الجراحة.
انتقال السرطان من المتبرع
نادر جدًا (أقل من 1 في 1000). رغم الفحوصات الصارمة للمتبرعين إلا أنه قد تنتقل حالات سرطانية نادرة يتم إعلام المريض ومناقشة الخيار معه مسبقاً.
انتقال عدوى خطيرة من الكبد المتبرع به
نادرة جدًا أيضًا (أقل من 1 في 1000) وتشمل فيروسات مثل التهاب الكبد B أو C أو HIV وأكثر عدوى شيوعاً هي CMV وغالباً ما يعالج هذا النوع من المضاعفات بعد عملية زراعة الكبد بسهولة.
رفض الكبد المزروع وأنواعه
رفض الكبد المزروع هو أحد أكثر المضاعفات بعد زراعة الكبد المناعية شيوعاً، ويحدث عندما يتعامل الجهاز المناعي للمريض مع الكبد الجديد على أنه جسم غريب يجب مهاجمته حيث يظهر الرفض لدى ما يصل إلى 30 من كل 100 مريض خلال السنة الأولى من الزراعة وغالباً خلال الأشهر الستة الأولى ويُعطى المرضى بعد عملية زراعة الكبد أدوية مثبطة للمناعة لتقليل خطر الرفض ومع ذلك، قد يحدث الرفض حتى مع الالتزام بالدواء ويُلاحظ ذلك من خلال تغيرات في إنزيمات الكبد أو أعراض سريرية مثل الحمى أو اليرقان.
يعالج معظم المرضى الذين يتعرضون للرفض الحاد لعملية زراعة الكبد باستخدام جرعات عالية من الكورتيزون عن طريق الوريد لمدة ثلاثة أيام وفي 80% من الحالات يتحسن الوضع بينما قد يحتاج 20% إلى جرعة إضافية من الكورتيزون أو أدوية مناعية أقوى مثل الغلوبولين المضاد للخلايا التائية (ATG) في حالات الرفض الشديد أو المعقد.
العدوى بعد عملية زراعة الكبد
تُعد العدوى من المضاعفات الشائعة بعد زراعة الكبد، حيث يحتاج نحو 20 إلى 30 من كل 100 مريض إلى علاج إضافي بالمضادات الحيوية خلال الأسابيع الأولى بعد الجراحة ويُعزى السبب الأساسي إلى استخدام أدوية تثبيط المناعة التي تضعف قدرة الجسم على مكافحة الجراثيم وقد تظهر العدوى في عدة مواقع ويمكن أن تتفاقم لتصل إلى تعفن الدم إذا لم تُعالج بسرعة.
في بعض الحالات، قد تتراكم سوائل ملوثة حول الكبد المزروع أو في البطن، ما يستدعي تدخلاً جراحياً لتنظيف المنطقة. لحسن الحظ، غالبية العدوى تستجيب للعلاج بالمضادات الحيوية التقليدية ولهذا يبقى الكشف المبكر والمتابعة الطبية الدقيقة أمراً حاسماً في الوقاية وتقليل خطر التعرض لهذا النوع من المضاعفات بعد عملية زراعة الكبد
المضاعفات بعد عملية زراعة الكبد (طويلة الأمد)
بعد إجراء زراعة الكبد والنجاة من مرحلة الشفاء المبكرة قد يُواجه بعض المرضى مضاعفات صحية طويلة الأمد تستمر لأشهر أو سنوات وتختلف هذه المضاعفات بين مريض وآخر لكنها تستدعي مراقبة طبية دائمة وعناية وقائية هذه أبرز هذه المضاعفات:
العدوى المستمرة (Infections)
العدوى تظل شائعة حتى بعد مرور شهور أو سنوات من زراعة الكبد، نتيجة استمرار استخدام أدوية مثبطة للمناعة. أكثر أنواع العدوى شيوعاً تشمل التهابات الصدر والمجاري البولية، وعادة ما تستجيب للمضادات الحيوية. في بعض الحالات، قد تنتقل فيروسات مثل CMV من الكبد المتبرع به.
ارتفاع ضغط الدم (Hypertension)
يعاني ما بين 40 إلى 80 من كل 100 مريض من ارتفاع ضغط الدم بعد الزراعة،حيث يساهم استخدام الكورتيزون وزيادة الوزن في هذا الخطر ويُعالج عادةً بأدوية خافضة للضغط.
مشاكل الكلى (Kidney Problems)
حدث اختلالات في وظائف الكلى لدى ما يصل إلى 40% من المرضى وقد يحتاج بعضهم لغسيل كلوي مؤقت، إن السبب الرئيسي هو الأدوية المثبطة للمناعة مثل التاكروليموس والسيكلوسبورين وقد تتفاقم الحالة لتصل إلى الحاجة لزراعة كلى.
ارتفاع الكوليسترول (High Cholesterol)
الكثير من المرضى يعانون من ارتفاع مستويات الكوليسترول بعد الزرع وغالباً ما يكون ذلك بسبب زيادة الوزن أو استخدام الستيرويدات حيث يتطلب العلاج في معظم الأحيان استخدام أدوية خافضة للكوليسترول.
الحاجة لزراعة كبد ثانية (Re-transplantation)
قد يحتاج ما يصل إلى 9 من كل 100 مريض إلى زراعة كبد ثانية بسبب تدهور مزمن في وظائف الكبد أو عودة المرض الأصلي أو مضاعفات تقنية من الزرع الأول.
الرفض المزمن (Chronic Rejection)
يحدث لدى حوالي 2% من المرضى. ويشير إلى تدهور تدريجي في الكبد المزروع بسبب استجابة مناعية بطيئة قد تؤدي إلى تدمير القنوات الصفراوية (ductopenia). قد يتطلب الأمر زرعاً ثانياً إذا لم تنجح العلاجات المناعية.
تُستخدم أدوية قوية لمنع رفض الكبد وتسبب آثاراً جانبية مثل ارتفاع ضغط الدم ومشاكل في الكلى والتهابات مزمنة وتهيّج المعدة وهشاشة العظام وخلل في السكر أو الدهون. تختلف الأدوية من مركز لآخر.
زيادة خطر الإصابة بالسرطان (Cancer Risk)
المرضى معرضون بدرجة أعلى للإصابة ببعض أنواع السرطان أبرزها سرطان الجلد والأورام اللمفاوية (PTLD) وسرطانات مرتبطة بالتدخين والسبب يعود لتثبيط جهاز المناعة لفترات طويلة.
عودة المرض الكبدي الأصلي (Recurrent Liver Disease)
قد يعود المرض الذي أدى إلى فشل الكبد الأول إلى الكبد المزروع خصوصاً في أمراض المناعة الذاتية مثل PSC وPBC أو في حالات تشحم الكبد وتختلف نسبة التكرار حسب نوع المرض السابق.
مشاكل القلب (Cardiovascular Disease)
مكن أن تظهر أمراض القلب بعد الزراعة بفترة نتيجة انسداد الشرايين أو ضعف عضلة القلب ويشمل العلاج مميعات الدم وقسطرة الشرايين وأدوية تنظيم الدورة الدموية.
الوفاة بعد الزراعة (Mortality)
يموت حوالي 7 من كل 100 مريض خلال السنة الأولى بعد الزراعة ويرتبط خطر الوفاة بعوامل مثل العمر أووجود أمراض مزمنة أو ضعف المناعة أو إصابات سابقة بالسرطان.
كيفية تقليل مخاطر زراعة الكبد
بعد عملية زراعة الكبد، تبدأ مرحلة طويلة من الرعاية الطبية تهدف إلى حماية الكبد المزروع والحفاظ على صحته لأطول فترة ممكنة وهناك عدة خطوات أساسية يجب الالتزام بها لتقليل المضاعفات بعد عملية زراعة الكبد:
الالتزام بتناول الأدوية المثبطة للمناعة
من أهم الإجراءات التي تساعد في تقليل خطر رفض الكبد المزروع هو تناول الأدوية المثبطة للمناعة بشكل منتظم مدى الحياة حيث تعمل هذه الأدوية على تقليل نشاط الجهاز المناعي حتى لا يهاجم الكبد الجديد وتختلف أنواع الأدوية من مريض لآخر وتُضبط الجرعات بحسب الاستجابة الفردية.
يخضع المريض لفحوصات دم دورية لرصد أي إشارات مبكرة للرفض والتي قد تظهر قبل ظهور الأعراض السريرية في حال الاشتباه بالرفض وقد يُجرى خزعة من الكبد لتأكيد التشخيص.
الوقاية من العدوى التي تزيد المضاعفات بعد عملية زراعة الكبد
نظرًا لأن الأدوية المثبطة للمناعة تضعف الجهاز المناعي فإن المريض يصبح أكثر عرضة للعدوى ويمكن تقليل هذا الخطر باتباع إرشادات الوقاية، مثل:
المتابعة الطبية المستمرة
تلعب المتابعة المنتظمة مع فريق الزراعة دوراً حاسماً في الكشف المبكر عن أي مشاكل سواء كانت رفضاً أو تدهوراً في وظائف الكبد أو تأثيرات جانبية للأدوية وتقليل من خطر المضاعفات بعد عملية زراعة الكبد وتشمل المتابعة:
- فحوص وظائف الكبد
- مراقبة ضغط الدم ومستوى السكر والكوليسترول
- فحوص دورية للكشف عن السرطان
نمط حياة صحي لحل مشاكل المضاعفات بعد عملية زراعة الكبد
اتباع نمط حياة صحي يساهم في تقليل العديد من المضاعفات بعد عملية زراعة الكبد، ويشمل ذلك:
- الامتناع عن التدخين
- المحافظة على وزن صحي
- ممارسة الرياضة بانتظام
- تقليل تناول الدهون والسكريات
- السيطرة على ضغط الدم والسكري
تمثل عملية زراعة الكبد خياراً علاجياً منقذاً للحياة لمرضى الفشل الكبدي، إلا أنها تُعد عملية كبرى قد تترافق مع المضاعفات بعد عملية زراعة الكبد سواء على المدى القصير أو الطويل، والتي تختلف في شدتها من مريض لآخر. ومن خلال الالتزام بالعلاج الدوائي والمتابعة الطبية الدقيقة، يمكن التقليل من المضاعفات بعد عملية زراعة الكبد وتحقيق نتائج صحية جيدة على المدى الطويل. إن الوعي الكامل بالمضاعفات بعد عملية زراعة الكبد والاستعداد المسبق لها يُعد من العوامل الأساسية لنجاح الزراعة وتحسين جودة حياة المريض بعد العملية.
المصادر:
- NHS Blood & Transplant. (n.d.). Longer‑term risks of a liver transplant. In Risks of a liver transplant. Retrieved July 18, 2025,
- Johns Hopkins Medicine. (n.d.). Liver transplant. In Treatments, tests & therapies. Retrieved July 18, 2025,