يُعد مرض الحبل الشوكي المربوط من الحالات العصبية النادرة التي يحدث فيها ارتباط غير طبيعي للحبل الشوكي بقناة العمود الفقري، مما يحد من حركته الطبيعية ويسبب أعراضاً مزمنة، وتظهر الإحصاءات أن هذه الحالة تصيب ما يقارب 1 من كل 4000 مولود، كما قد يتم تشخيصها في مراحل لاحقة من الحياة لدى البالغين في بعض الحالات، ويؤدي هذا الارتباط إلى شد غير طبيعي على النخاع، مسبباً ألماً مزمناً وضعفاً في الأطراف واضطرابات في وظيفة المثانة والأمعاء، ويعد التشخيص المبكر عاملاً حاسماً في منع تطور المضاعفات الدائمة وتحسين جودة حياة المريض بشكل كبير.
ما هي متلازمة تثبُّت الحبل الشوكي TCS؟
متلازمة الحبل الشوكي المربوط (Tethered Cord Syndrome) هي حالة عصبية تنشأ نتيجة تثبت غير طبيعي للحبل الشوكي في قناة العمود الفقري مما يقيد حركته الطبيعية، وتحدث هذه المتلازمة غالباً بسبب عيوب خلقية في النمو، وأحياناً نتيجة أسباب مكتسبة مثل الأورام أو الالتصاقات الناتجة عن عمليات جراحية سابقة، ويؤدي هذا التثبت إلى شد تدريجي وتمطط للأنسجة العصبية الحساسة مع نمو الجسم، مما يتسبب في تلفها وظهور أعراض متعددة مع مرور الوقت، ويختلف توقيت ظهور الأعراض بشكل كبير بين المصابين اعتماداً على درجة الربط ومعدل النمو، حيث تظهر عند بعض المرضى في مرحلة الطفولة المبكرة، بينما قد لا تظهر حتى سن البلوغ عند آخرين، كما قد لا تظهر أية أعراض على الإطلاق في الحالات البسيطة.
ما هي أسباب متلازمة الحبل الشوكي المربوط Tethered Cord؟
متلازمة الحبل الشوكي المربوط (Tethered Cord Syndrome) هي اضطراب وظيفي فيزيولوجي يعود سببه الأساسي إلى تمطط الحبل الشوكي وتثبته، مما يؤدي إلى ضعف استقلابي تأكسدي في الخلايا العصبية، وينتج هذا الضعف عن نقص إمدادات الأكسجين (نقص التروية) بسبب الشد المستمر، وإلى خلل في وظيفة القنوات الأيونية نتيجة تمدد أغشية الخلايا العصبية والمحاور، مما يعطل نقل الإشارات العصبية، ويعود التاريخ الطبي لهذه المتلازمة إلى عام 1953 عندما وصف الطبيب غارسو (Garceau) لأول مرة “متلازمة الخيط الانتهائي” لدى ثلاثة مرضى، ثم تم صياغة المصطلح الأشهر “متلازمة الحبل الشوكي المربوط” من قبل هوفمان وزملائه في عام 1976 لوصف حالات مرضية ذات خصائص مميزة. وفي عام 1981، وسّع الدكتور يامادا وفريقه نطاق هذا المصطلح ليشمل تشوهات هيكلية أخرى تتسبب في تثبت النخاع الشوكي.
خلافاً للاعتقاد السابق بأنها حالة تصيب الأطفال فقط، يُعترف الآن بأن المتلازمة يمكن أن تكون خلقية أو مكتسبة، وقد تظهر أعراضها في أي مرحلة عمرية، بما في ذلك سن البلوغ، على الرغم من أن تشخيصها أكثر شيوعاً بين الأطفال.
الأسباب الخلقية (الأولية)
إنَّ هذه النسج التي تربط وتثبت النخاع الشوكي تنشأ من عدة تشوهات خلقية وبشكل خاص بسبب الإغلاق المعيب للأنبوب العصبي (من جهة النخاع الشوكي) أثناء التطور الجنيني، وهي حالة تعرف باسم الصلب المشقوق spina bifida.تشمل أنواع الصلب المشقوق المرتبطة بمتلازمة الحبل المربوط:
- القيلة النخاعية السحائية myelomeningocele: وهي عدم اكتمال تشكل عظام القناة العصبية التي يسكن فيها الحبل الشوكي مما يؤدي إلى بروز النسيج العصبي للخارج(القيلة).
- وتشمل أيضاً انقسام الحبل الشوكي (diastematomyelia)، وكتلة دهنية حميدة أو ورم (Lipoma) مستمرفي النخاع الشوكي، أيضاً الشذوذ الدهني الآخر هو القيلة الشحمية السحائية lipomyelomeningocele، حيث ينبثق الورم الشحمي من القناة الشوكية تحت السحايا، لكنه مغطى بالجلد الطبيعي.
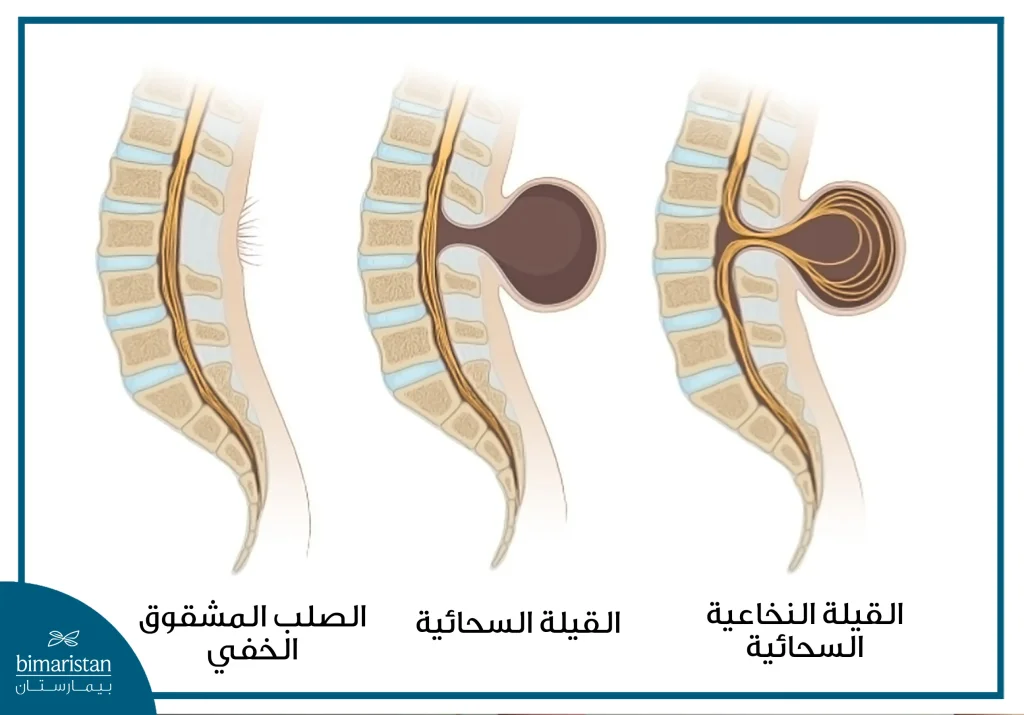
كما يمكن مشاهدة هذا الاضطراب عند المصابين بتشوه ارنولد شياري Arnold Chiari Malformation، وعند العديد من المرضى، يكون السبب ميكانيكي نتيجة تثخن وفقد مرونة الخطي الانتهائي، وهي حالة توجد غالباً عند الأطفال (الخيط الانتهائي هو خيط من الأنسجة (خلايا دبقية) التي تربط طرف الحبل الشوكي مع عظم العجز، ويكون هذا بسبب نمو نسيج ليفي غير طبيعي واستبداله للنسيج الدبقي مما يؤدي إلى ربط الحبل الشوكي من نهايته الذيلية.
الأسباب المكتسبة (الثانوية)
يوجد العديد من الأسباب المكتسبة لهذه المتلازمة وقد تكون هذه الأسباب مفاقمة للتثبت الموجود أصلاً عند الطفل أو البالغ ومنها: الأورام والإنتانات والرضوض أو عمليات سابقة على الحبل الشوكي.
يمكن أن يكون هناك أساس وراثي لهذه المتلازمة نظراً لكون معظم مسببات هذه المتلازمة هي أمراض خلقية ولكن لا يمكننا ربط الوراثة مباشرةً معها لأن هذه المتلازمة اضطراب وظيفي تظهر أعراضه فقط عند شد وتمطط الحبل الشوكي، ومازالت الدراسات قائمة في هذا المجال حيث وجد بعض الباحثون استعداد وراثي لهذه المتلازمة عند بعض المرضى.
ما هي أعراض الحبل الشوكي المربوط Tethered Cord؟
الفرق بين العرض والعلامة أنَّ العرض هو ما يشتكي منه المريض (كألم على سبيل المثال) وأمَّا العلامة هي التي يراها أو يقيسها الطبيب عبر الفحص السريري أو الاختبارات المختلفة. إنَّ أعراض هذا الاضطراب تختلف باختلاف العمر وبالطبع هنالك أعراض مشتركة.
الأعراض عند الأطفال
وتشمل عدة أعراض تختلف في شدتها بحسب سرعة النمو أو شدة الاضطراب ونذكر منها:
- ألم في أسفل الظهر وينتشر إلى الساقين (قد يترافق مع خدر في الأطراف السفلية) عادة يسوء عند الحركة ويتحسن عند الراحة (لا نستطيع تحديده لأن الأطفال لا يستطيعون التعبير عن الألم أو مكانه).
- وجود خصلات من الشعر، كتل، أورام شحمية حميدة، تغير فيي لون الجلد (بقع حمراء أو فقدان لون الجلد) أو حتى اورام وعائية في أسفل الظهر وعلى الخط الناصف عادةً.
- تباين في قوة الساقين (أي تكون ساق أقوى من أخرى) ومشية مضطربة أو غير طبيعية وفي بعض الأحيان اختلاجات في الساقين.
- تأخر في التطور الحركي كالتأخر في المشي السوي.
الحالات الشديدة يمكن أن يحدث تشوهات في الساقين أو الأقدام أو تشوهات نخاعية كالجنف أو القعس (البزخ).
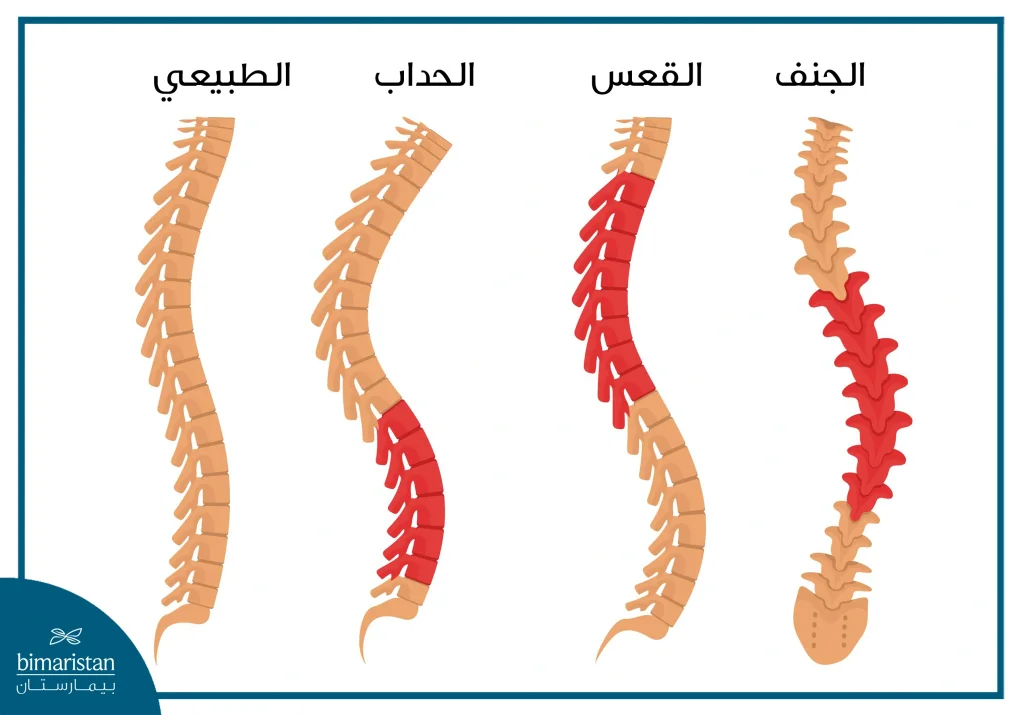
تترافق هذه المتلازمة غالبا مع عدم التحكم بالبول والبراز (سلس بولي أو برازي) وإنتانات متكررة في المجاري البولية.
الأعراض عند الكبار
- ألم مستمر في الظهر والساقين وغالباً ما يكون شديد ويمكن أن ينتشر إلى المنطقة التناسلية أو المستقيم.
- غالباً ما يتفاقم ألم الظهر بالانحناء للأمام قليلاً، أو بالجلوس في وضع مستقيم مع تقاطع الساقين، أو عن طريق حمل وزن معتدل (مثل طفل أو كومة من الكتب) عند مستوى الخصر، يُطلق على هذا النمط من الألم أحيانًا “علامة 3-B” وهي للانحناء (Binding)، وجلوس بوذا (Buddha sitting)، وحمل الأطفال (Baby holding).
- ضعف حسي وحركي في الساقين قد يؤدي إلى خدر وهزال عضلي (atrophy) فيهما وتعب بعد المشي لمسافات قصيرة.
- خلل وظيفي في الأمعاء والمثانة ويتجلى ذلك في زيادة وتيرة أو إلحاح التبول و الإمساك.
كيف يتم تشخيص متلازمة الحبل المربوط tethered cord في تركيا؟
يُعد أخذ تاريخ المريض السريري بشكل مفصل خطوة حاسمة في التشخيص، حيث يساهم في رصد وجود أي من الأعراض أو العلامات المميزة للمتلازمة، ويعتبر التصوير بالرنين المغناطيسي (MRI) الوسيلة التشخيصية الأمثل والأكثر دقة لتأكيد الحالة، على الرغم من إمكانية استخدام فحوصات أخرى مثل التصوير المقطعي المحوسب (CT) أو الموجات فوق الصوتية (الإيكو) في بعض الحالات.
كما يمكن اللجوء إلى فحوصات تخطيط كهربية العضل (EMG) ودراسات التوصيل العصبي لتقييم الوظيفة العصبية العضلية بشكل موضوعي، ويجدر الذكر أن مخطط كهربية العضل، وهو اختبار يسجل النشاط الكهربائي للعضلات الإرادية أثناء الراحة والانقباض، لا يُظهر نتائج شاذة إلا في المرضى الذين وصلوا إلى مرحلة متقدمة من متلازمة الحبل الشوكي المربوط، مما يحد من فاعليته في التشخيص المبكر.
علاج متلازمة الحبل الشوكي المربوط tethered cord
يتبنى غالبية جراحي أعصاب الأطفال الرأي القاضي بضرورة إخضاع الرضيع أو الطفل الصغير المُشخَّص بمتلازمة الحبل الشوكي المربوط لعملية تحرير جراحية، بغض النظر عن أصلها، إلا أن الإدارة الجراحية لهذا الاضطراب لا تزال موضع جدل كبير؛ فبينما يؤيد بعض الجراحين والخبراء إجراء الجراحة بشكل وقائي، يفضل آخرون تأجيل التدخل الجراحي حتى ظهور أعراض عصبية واضحة أو تفاقمها.
في الحالات التي لا تظهر فيها أعراض سريرية على الرغم من وجود دليل على التثبت في صور الرنين المغناطيسي، يمكن اعتماد نهج المراقبة والمتابعة الدورية، بينما تصبح الجراحة الخيار العلاجي المفضل عند وجود أعراض عصبية، حيث يختار الجراح الطريقة الأمثل بناءً على سبب المتلازمة وشدتها، وتقبل المريض للعملية.
تتم العملية الجراحية عادةً من خلال استئصال الصفيحة الفقرية عند مستوى التثبت، ثم فتح الأم الجافية (الجافية)، يليها تحرير الحبل الشوكي المربوط، مع محاولة إزالة السبب الكامن وراء التثبت، مثل كتلة أو تشوه هيكلي، ومع ذلك، فإن هذه العمليات تحمل قابلية عالية للانتكاس، مما يستدعي غالباً إجراء عمليات متكررة مع تقدم عمر المريض، خاصة لدى الأطفال بسبب نمو الحبل الشوكي وتشكل التصاقات جديدة، كما أن تكرار عمليات التحرير وتراكم النسيج الندبي الجراحي يمكن أن يشكل بحد ذاته سبباً إضافياً لحدوث التصاقات ومشاكل وظيفية جديدة في الحبل الشوكي.
الإنذار والمتابعة بعد العلاج
إنَّ المتابعة بعد العمل الجراحي هامة جداً لأنه قد يحدث عودة ربط وتثبت للحبل الشوكي وبذلك نحتاج لجراحة جديدة. معظم المرضى يؤدُّون بشكل جيد بعد الجراحة ومدة التعافي هي من أسبوع لأسبوعين حيث لا يجب على المريض التحرك كثيرا ويبقى في السرير لكي لا تنكس الحالة أو يحدث تسريب للسائل الدماغي الشوكي.
في بعض الأحيان قد لا يمكن تصحيح بعض الإعاقات العصبية والحركية بشكل كامل، لكن أثبتت التجارب والخبرات أن الجراحة بعد فترة وجيزة من ظهور الأعراض تتحسن فرص الشفاء ويمكن أن تمنع المزيد من التدهور الوظيفي في وظائف الحبل الشوكي.
ختاماً، يظل الأمل موجوداً أمام مرضى الحبل الشوكي المربوط بفضل التقدم المستمر في التقنيات الجراحية الدقيقة التي تهدف إلى تحرير الشد واستعادة الوظائف المفقودة. يعتمد نجاح العلاج على التشخيص الدقيق وتوقيت التدخل الجراحي المناسب لوقف تطور الأعراض. يبرز مركز بيمارستان الطبي كوجهة متخصصة تجمع بين خبرات جراحية متميزة وأحدث تقنيات التصوير العصبي وبرامج تأهيلية شاملة. يمثل المركز بيئة علاجية متكاملة تضع مساراً واضحاً للتعافي، حيث يتم تصميم خطة علاج كل مريض بدقة لتحقيق أفضل النتائج الممكنة واستعادة الأمل بحياة طبيعية.
المصادر:
- American Association of Neurological Surgeons. (n.d.). Tethered spinal cord. Retrieved October 26, 2023
- National Institute of Neurological Disorders and Stroke. (2023, July 25). Tethered spinal cord syndrome information page.