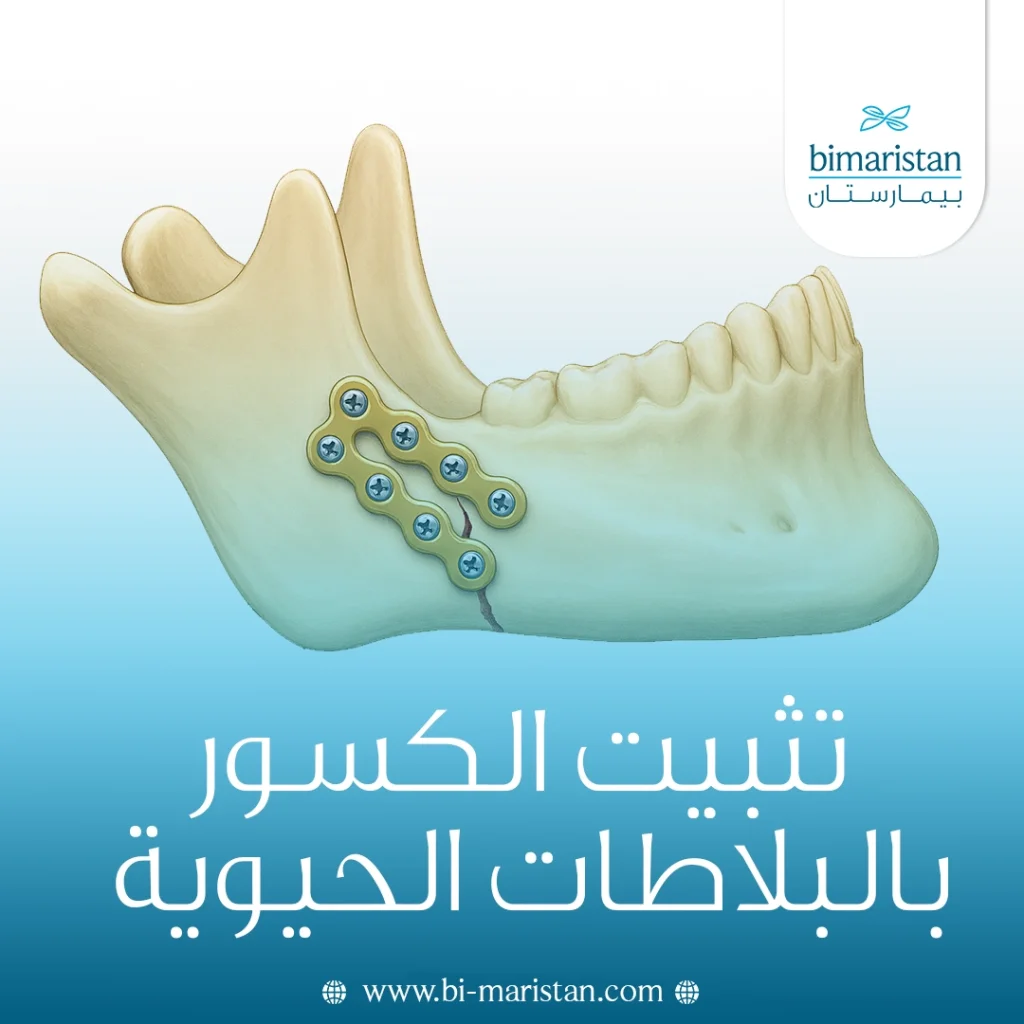
شهد مجال جراحة العظام في السنوات الأخيرة تطوراً كبيراً بفضل التقنيات الحيوية الحديثة، ومن أبرزها تثبيت الكسور بالبلاطات الحيوية. حيث تُعد هذه التقنية ثورة في علاج الكسور لأنها تتيح تثبيت العظام بطريقة آمنة وفعالة دون الحاجة لإزالة المعدّات لاحقًا، إذ تتحلل البلاطات تدريجيًا داخل الجسم بعد أداء وظيفتها.
يسهم هذا الابتكار في تقليل المضاعفات الجراحية وتسريع التئام العظام، ما يجعلها خيارًا مفضلًا لدى الأطباء والمرضى على حد سواء، خاصة في المراكز الطبية المتقدمة مثل تركيا التي تبنت استخدام هذه التقنية على نطاق واسع.
ما هي البلاطات الحيوية؟
البلاطات الحيوية هي إحدى تقنيات التثبيت الجراحية التي تُستخدم لعلاج الكسور ودعم العظام أثناء التئامها، لكنها تختلف عن البلاطات المعدنية التقليدية في كونها مصنوعة من مواد قابلة للتحلل الحيوي مثل البوليمرات الحيوية أو سبائك المغنيسيوم. تعمل طريقة تثبيت الكسور بالبلاطات الحيوية على تثبيت طرفي العظم المكسور بشكل مستقر حتى يكتمل الشفاء، ثم تتحلل تدريجيًا داخل الجسم دون الحاجة لإزالتها بعملية جراحية ثانية.
تمتاز البلاطات الحيوية بأنها متوافقة حيوياً، أي أنها لا تُسبب تهيجاً أو رفضاً من الجسم، كما تحافظ على البيئة الطبيعية للعظم أثناء الترميم. وقد أصبح استخدامها شائعاً في جراحات الوجه والفك والكسور الصغيرة، خصوصاً عند الأطفال، لتفادي تدخل جراحي إضافي بعد الشفاء.
متى يُنصح بتثبيت الكسور بالبلاطات الحيوية؟
يُوصي الأطباء بتثبيت الكسور بالبلاطات الحيوية في مجموعة من الحالات التي تتطلب تثبيتاً مؤقتاً للعظام مع تقليل الحاجة لتدخل جراحي لاحق. وتمتاز هذه التقنية بمرونتها لتناسب مختلف أنواع الكسور ومواقعها. فيما يلي أهم الحالات التي يُنصح بها:
- كسور الأطفال والمراهقين: لأن أجسامهم ما تزال في طور النمو، فإن البلاطات الحيوية تُعتبر الخيار الأول لتجنّب جراحة لإزالة البلاطة بعد الشفاء.
- كسور الوجه والفك: يُستخدم هذا النوع في تثبيت كسور الفك والعظام الدقيقة في الوجه بفضل خفة وزن البلاطات وسهولة امتصاصها داخل الجسم دون تشوهات بعد إجراء العلاج.
- المرضى الذين يتحسسون من المعدن: في حال وجود تحسس أو رفض مناعي تجاه المعادن مثل التيتانيوم أو الفولاذ، تكون البلاطات الحيوية البديل الآمن والمتوافق مع أنسجة الجسم.
- الحالات التي تتطلب توافقاً حيوياً عالياً: مثل العمليات التي تجرى قرب الأعصاب أو الأنسجة الحساسة، حيث تُقلل البلاطات الحيوية خطر الالتهاب أو التهيج.
- إعادة بناء العظام بعد الاستئصال أو الإصابات المعقدة: تُستخدم البلاطات الحيوية أحيانًا كدعم مؤقت أثناء ترميم العظم أو زراعة العظم الصناعي.
- الكسور الصغيرة والمتوسطة: مثل كسور اليدين والقدمين، حيث لا يكون هناك حاجة لتثبيت ذو قوة كبيرة كما في العظام الكبيرة.
يُعد تثبيت الكسور بالبلاطات الحيوية خياراً مثالياً في الحالات التي تستدعي تثبيتاً مؤقتاً وآمنًا للعظام مع الحفاظ على سلامة الأنسجة المحيطة وتقليل الحاجة للجراحة المتكررة، مما يجعلها خيارًا مفضلاً في المراكز المتقدمة في تركيا.
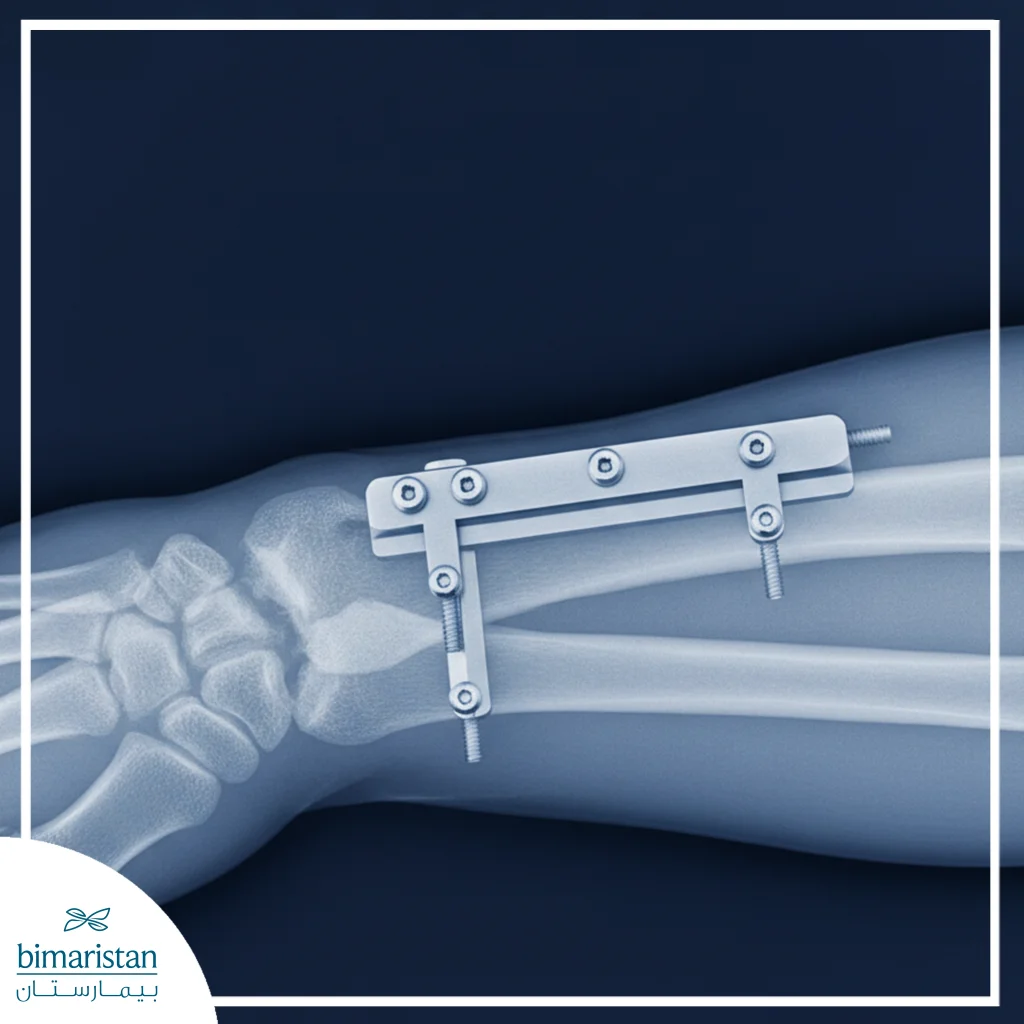
قبل عملية تثبيت الكسور بالبلاطات الحيوية
يبدأ التحضير لعملية تثبيت الكسور بالبلاطات الحيوية بمجموعة من الخطوات الدقيقة التي تهدف إلى ضمان نجاح الجراحة وتقليل المضاعفات المحتملة. في البداية، يُجرى تقييم سريري شامل للمريض يتضمن الفحص الجسدي والتصوير الطبي المناسب مثل الأشعة السينية أو التصوير المقطعي (CT)، وذلك لتحديد نمط الكسر، ومكانه، وحجم الشظايا بدقة.
بعد ذلك، يتم تجهيز المريض للجراحة باختيار نوع التخدير الأنسب مع الالتزام بتعقيم ميداني دقيق لتقليل خطر العدوى. كما يقوم الفريق الجراحي باختيار نظام التثبيت الأمثل من حيث نوع الصفائح وطولها وسمكها ونوع البراغي المستخدمة بما يتناسب مع طبيعة الكسر والعظم المعني. وتُعدّ هذه الآلية خطوة أساسية في مفهوم التثبيت الحيوي للعظام، إذ تحافظ على البيئة البيولوجية للعظم وتقلل خطر العدوى أو الالتهاب الناتج عن استخدام المواد المعدنية التقليدية، مما يجعلها خياراً متطوراً وآمناً لعلاج مختلف أنواع الكسور.
أثناء عملية تثبيت الكسور بالبلاطات الحيوية
تعتمد آلية تثبيت الكسور بالبلاطات الحيوية على مبدأ دعم واستقرار العظم المكسور مؤقتاً حتى يتمكن من الالتئام الطبيعي. تبدأ العملية بعد إجراء التقييم والفحوصات اللازمة، ثم يُجرى التثبيت الجراحي. خلال عملية تثبيت الكسور بالبلاطات الحيوية، يُنفَّذ تثبيت الصفيحة وفق تسلسل دقيق من الخطوات التي تهدف إلى تحقيق الثبات الميكانيكي مع الحفاظ على حيوية الأنسجة العظمية والرخوة المحيطة. ويتطلّب ذلك التوازن بين الدقة الجراحية وتقليل الرضّ النسيجي، لضمان التئامٍ بيولوجي سليم للعظم. وتشمل الخطوات الأساسية ما يلي:
- كشف موضع الكسر بعناية مع حفظ الأنسجة المحيطة وعدم التعامل الخشن لتقليل فقدان التروية الدموية (مبدأ الـ biological fixation).
- تقويم الكسر: إجراء التقويم اللازم للحصول على الطول والمحاذاة والمحور الدوراني الصحيحين بدل السعي لالتحامٍ فائق القوة على حساب الحيوية.
- تثبيت مؤقت: استخدام مشابك أو دبابيس أو أسلاك تثبيت مؤقتة للحفاظ على التقويم أثناء وضع الصفيحة.
- تهيئة وتشكيل الصفيحة:
- للصفائح القابلة للتحلل: تنشيطها أو تسخينها في حمام ماء بدرجة مذكورة من الشركة لتسهيل التشكيل، ثم تشكيلها لتطابق السطح العظمي.
- للصفائح المعدنية: ثني الصفيحة بأدوات ثني خاصة لتلائم السطح العظمي.
- تثبيت الصفيحة على العظم: وضع الصفيحة على السطح العظمي المحاذي للكسر، ثم حفر مواقع البراغي وفق تعليمات النظام (ملفات الحفر الموصى بها وأحجام البراغي). وفي بعض الأنظمة القابلة للتحلل توجد إرشادات خاصة للتثبيت أحادي أو ثنائي القشرة.
- إدخال البراغي: تثبيت أول برغي أو برغيين عند طرفي الصفيحة لتأمينها، ثم إدخال باقي البراغي مع مراقبة الضبط والضغط. ويجب مراعاة عدم الإفراط في شد البراغي لتجنّب كسرها أو إضعاف المادة في الأنظمة القابلة للتحلل.
- التحقق من الثبات والمحاذاة: فحص الحركة بين القطعتين العظميتين، والتأكد من استعادة الطول والمحاذاة والعضّ إن كان جزءاً من الفك.
- غسل جذري وإغلاق الأنسجة بالتراكم الطبقي: يتم إغلاق طبقات العضلات والأنسجة تحت الجلد ثم الجلد الخارجي بعناية لضمان التئامٍ جيد وتقليل احتمال العدوى.
بعد عملية تثبيت الكسور بالبلاطات الحيوية
يقوم الطبيب بعد عملية تثبيت الكسور بالبلاطات الحيوية بتصوير شعاعي للتأكد من وضع الصفيحة والبراغي وتقويم الكسر. كما يتم مراقبة المريض وماتبعة علامات العدوى وهل يوجد ألم وكمية البول، والتزام المريض بتعليمات التحميل المحددة من قبل الجراح، في كثير من الحالات يُنصح بتخفيف الوزن/التحميل لفترة محددة. كما يتم متابعة دورية سريرية وتصويرية لمراقبة التئام العظم وفي حالة الصفائح القابلة للتحلل تتم مراقبة مرحلة التحلل وتغيرات القوة الحاملة بمرور الوقت.
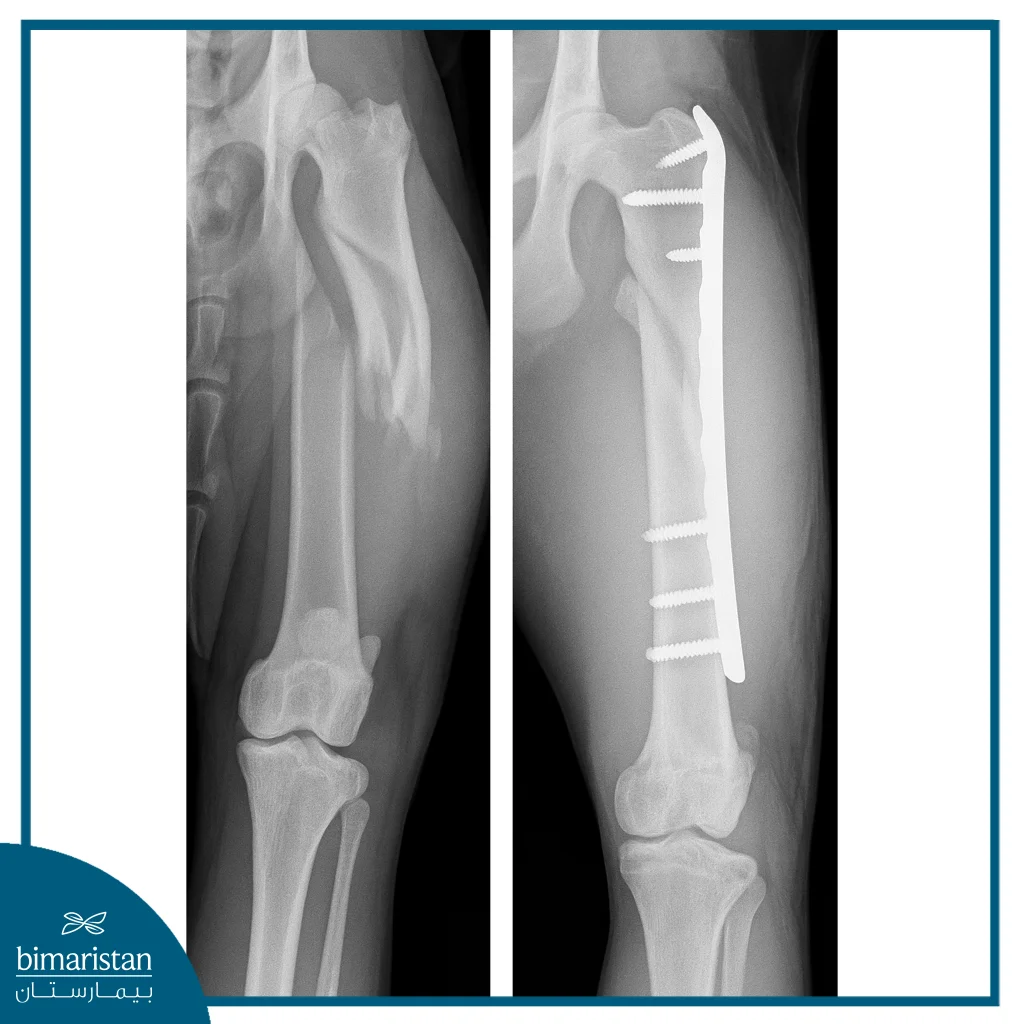
أنواع البلاطات الحيوية المستخدمة
تختلف البلاطات الحيوية في تركيبها وخصائصها حسب نوع المادة المستخدمة والغرض الجراحي، ويُختار النوع الأنسب بناءً على موقع الكسر وطبيعة العظم. فيما يلي أبرز الأنواع المستخدمة في الممارسة الطبية الحديثة:
- البلاطات البوليمرية القابلة للتحلل: تُصنع من بوليمرات حيوية مثل حمض البوليجلايكوليك أو حمض البوليلكتيك، وهي مواد آمنة تتحلل تدريجيًا داخل الجسم دون أن تخلّف أي بقايا ضارة. تُستخدم بشكل شائع في جراحات الوجه والفك والكسور الصغيرة.
- البلاطات المعدنية الحيوية: تحتوي على سبائك المغنيسيوم الحيوية التي تمتاز بقدرتها على دعم العظم مؤقتًا ثم التحلل ببطء مع تحفيز نمو العظم الجديد. مناسبة للكسور التي تحتاج إلى دعم قوي ومتوسط المدى.
- البلاطات الحيوية المصنوعة من مركبات السيراميك الحيوي: تُستخدم فيها مواد مثل هيدروكسي أباتيت وفوسفات الكالسيوم، وهي مواد تحاكي التركيب الطبيعي للعظم وتساعد في التئامه. تُستعمل غالبًا في حالات إعادة بناء العظام أو الكسور المعقدة.
- البلاطات الهجينة: تجمع بين مزايا البوليمرات والمغنيسيوم أو السيراميك لتحقيق توازن مثالي بين القوة الحيوية وقابلية التحلل. تُستخدم في الحالات التي تتطلب دعمًا إضافيًا دون التضحية بالسلامة الحيوية.
تتيح هذه الأنواع خيارات متعددة للأطباء لاختيار المادة الأنسب بحسب حالة المريض ونوع الكسر، مما يجعل تقنية البلاطات الحيوية من أكثر التقنيات مرونة وتطورًا في مجال جراحة العظام الحديثة.
جدول مقارنة بين أنواع البلاطات الحيوية
| النوع | المادة الأساسية | مدة التحلل في الجسم | القوة الميكانيكية | أشهر الاستخدامات الطبية | الميزات البارزة |
|---|---|---|---|---|---|
| البلاطات البوليمرية القابلة للتحلل | حمض البوليلكتيك، حمض البوليجلايكوليك | 6 – 18 شهر | متوسطة | كسور الوجه والفك، الأطفال | خفيفة الوزن، لا تحتاج لإزالة، آمنة حيويًا |
| البلاطات المعدنية الحيوية (مغنيسيوم) | سبائك المغنيسيوم الحيوية | 12 – 24 شهر | عالية | كسور الأطراف الطويلة والعظام الثقيلة | دعم قوي وتحفيز لتكوين العظم الجديد |
| البلاطات السيراميكية الحيوية | فوسفات الكالسيوم، هيدروكسي أباتيت | 12 – 36 شهر | منخفضة إلى متوسطة | ترميم العظام، الكسور المعقدة | توافق ممتاز مع أنسجة العظم وتحفيز الالتئام |
| البلاطات الهجينة | مزيج من البوليمر + مغنيسيوم أو سيراميك | 12 – 24 شهر | متوسطة إلى عالية | الحالات التي تحتاج توازن بين الدعم والتحلل | قوة أعلى مع بقاء التحلل الحيوي الآمن |
يُعد اختيار نوع البلاطة الحيوية أمراً فردياً يعتمد على موقع الكسر، عمر المريض، ومدى الحاجة إلى دعم ميكانيكي طويل الأمد. بفضل هذا التنوع، يمكن للجراحين تحقيق نتائج ممتازة بأقل مضاعفات ممكنة.
مميزات تثبيت الكسور بالبلاطات الحيوية مقارنة بالتقنيات التقليدية
تُعد تثبيت الكسور بالبلاطات الحيوية نقلة نوعية في جراحة العظام، إذ تجمع بين الكفاءة الطبية والراحة للمريض، مقارنة بالبلاطات المعدنية أو التقنيات التقليدية الأخرى. فيما يلي أبرز مزاياها:
- لا تحتاج لجراحة إزالة لاحقة: بخلاف البلاطات المعدنية التي تتطلب عملية ثانية لإزالتها بعد التئام الكسر، تتحلل البلاطات الحيوية تلقائيًا داخل الجسم بعد أداء وظيفتها.
- تقلل خطر العدوى والالتهاب: بفضل توافقها الحيوي مع أنسجة الجسم، تقل احتمالية حدوث التهابات أو رفض مناعي.
- تحافظ على العظم والأنسجة المحيطة: لا تسبب تهيجًا أو تآكلًا في العظم كما قد يحدث مع المواد المعدنية.
- تساعد على التئام أسرع للعظام: لأنها توفر بيئة طبيعية أكثر لنمو العظم الجديد دون تداخل مع الدورة الحيوية للعظام.
- مناسبة للأطفال والمرضى الحساسين للمعادن: نظرًا لقابليتها للتحلل وأمانها الحيوي، تُعد خيارًا مثاليًا في جراحات الأطفال لتجنب التدخل الجراحي الثاني.
- نتائج تجميلية أفضل: يُمكن تصميم البلاطات الحيوية بشكل يتناسب مع شكل العظم بدقة، مما يقلل من بروزها تحت الجلد ويحسّن المظهر النهائي بعد الجراحة.
بفضل هذه المزايا، أصبحت تقنية تثبيت الكسور بالبلاطات الحيوية الخيار المفضل في العديد من المراكز المتخصصة، خاصة في تركيا التي تتصدر استخدام هذه التقنيات الحديثة في جراحة العظام.

المضاعفات المحتملة بعد تثبيت الكسور بالبلاطات الحيوية ومتى يجب مراجعة الطبيب
رغم أن تثبيت الكسور بالبلاطات الحيوية يُعد من أكثر الإجراءات أمانًا في جراحة العظام الحديثة، فإن أي عملية جراحية قد ترافقها بعض المضاعفات المحتملة، وإن كانت نادرة. من المهم أن يكون المريض على دراية بهذه الحالات لمراجعة الطبيب في الوقت المناسب وضمان تعافٍ مثالي. مايلي المضاعفات المحتملة:
- تفاعل التهابي بسيط أثناء التحلل: يُعتبر طبيعياً في معظم الحالات، ويختفي تلقائياً مع مرور الوقت.
- تأخر التئام الكسر: قد يحدث في بعض الحالات بسبب ضعف التغذية الدموية أو الحركة المبكرة قبل الشفاء الكامل.
- التهاب موضعي أو احمرار في مكان العملية: وهو نادر، وغالباً ما يرتبط بعدم الالتزام بالتعقيم أو العناية بالجرح بعد الجراحة.
- تحلل مبكر للبلاطة الحيوية: يحدث أحيانًا عندما تتحلل المادة بسرعة تفوق سرعة شفاء العظم، مما قد يقلل من ثبات الكسر.
- ألم أو تورم موضعي مؤقت: نتيجة التئام الأنسجة أو الضغط على المنطقة الجراحية، وغالباً ما يتحسن بالعلاج الداعم.
متى يجب مراجعة الطبيب؟
ينبغي التواصل مع الطبيب فوراً في الحالات التالية:
- ارتفاع الحرارة أو خروج إفرازات من الجرح
- استمرار الألم أو التورم بعد أسبوعين من العملية
- صعوبة في تحريك الطرف المصاب أو الشعور بفرقعة غير طبيعية
- تأخر واضح في التحسن أو الإحساس بعدم استقرار في موقع الكسر
المتابعة المنتظمة مع الطبيب بعد الجراحة وإجراء الفحوص الشعاعية الدورية تساعد على اكتشاف أي مشكلة في وقت مبكر وضمان نجاح العلاج بنسبة عالية في المراكز المتخصصة.
النتائج والتوقعات بعد تثبيت الكسور بالبلاطات الحيوية
تُظهر الدراسات والتجارب السريرية أن نتائج تثبيت الكسور بالبلاطات الحيوية مشجعة للغاية، إذ تجمع هذه التقنية بين الأمان والفعالية وسرعة التعافي. مايلي النتائج المتوقعة بعد العملية:
- التئام أسرع للعظام: بفضل التوافق الحيوي الممتاز وغياب الحاجة لإزالة المعدّات المعدنية، يلتئم العظم بطريقة طبيعية وأكثر استقراراً.
- انخفاض معدلات الالتهاب والعدوى: لأن البلاطات الحيوية لا تثير استجابة مناعية أو تحسساً، مما يقلل من مخاطر الالتهابات بعد الجراحة.
- تحسن الحركة والوظيفة خلال أسابيع: معظم المرضى يتمكنون من استعادة النشاط التدريجي خلال فترة تتراوح بين 4 إلى 8 أسابيع حسب نوع الكسر.
- نتائج تجميلية أفضل: خاصة في جراحات الوجه والفكين، حيث تختفي البلاطة تدريجيًا دون أي أثر ظاهري أو بروز تحت الجلد.
- راحة نفسية أكبر للمريض: لأن المريض لا يحتاج لجراحة ثانية لإزالة البلاطة، مما يقلل من القلق والتكاليف الطبية الإضافية.
نسب النجاح عملية تثبيت الكسور بالبلاطات الحيوية
تتجاوز نسب النجاح 90% في المراكز المتخصصة التي تعتمد على تقنيات التثبيت الحيوي الحديثة. حيث تُظهر المتابعة على المدى البعيد نتائج ممتازة من حيث قوة العظم واستقراره دون تأثير سلبي على الأنسجة المحيطة. وفي بعض الحالات، قد يوصي الطبيب بالعلاج الفيزيائي للمساعدة في استعادة الحركة الكاملة للطرف المصاب.
تُعد تقنية تثبيت الكسور بالبلاطات الحيوية خياراً متطوراً وفعالًا يمنح المرضى شفاءً أسرع ومضاعفات أقل ونتائج جمالية أفضل. وفي تركيا، يُعد مركز بيمارستان الطبي من أبرز المراكز التي تطبّق هذه التقنية الحديثة بإشراف نخبة من أطباء جراحة العظام المتخصصين.
تقنية تثبيت الكسور باستخدام البلاطات الحيوية تمثل نقلة نوعية في مجال جراحة العظام، فهي تجمع بين الأمان والفعالية وسرعة التعافي، مع تقليل الحاجة لجراحة إضافية لإزالة المعدّات. توفر هذه التقنية نتائج ممتازة على المدى القصير والطويل، خصوصاً في حالات كسور الأطفال والوجه والفك والحالات الحساسة التي تتطلب توافقاً حيوياً عالياً.
إذا كنت تبحث عن أفضل رعاية متخصصة وتكنولوجيا متقدمة في علاج الكسور، يُعد مركز بيمارستان الطبي في تركيا خياراً رائدًا بفضل خبرة فريقه الطبي واعتماده على أحدث التقنيات الحيوية لعلاج العظام.
المصادر:
- Gautier E, Ganz R. Die biologische Plattenosteosynthese . Zentralbl Chir. 1994;119(8):564-72. German
- Bali RK, Sharma P, Jindal S, Gaba S. To evaluate the efficacy of biodegradable plating system for fixation of maxillofacial fractures: A prospective study. Natl J Maxillofac Surg. 2013 Jul;4(2):167-72
- Yerit, K. C., Enislidis, G., Schopper, C., Turhani, D., Wanschitz, F., Wagner, A., Watzinger, F., & Ewers, R. (2002). Fixation of mandibular fractures with biodegradable plates and screws. Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontics, 94(3), 294–300