.floating_btn{ display:none !important; } .println-contact-form-button-element{ display:none !important; }
تُعَدّ كسور الكتف من الإصابات الشائعة في الجهاز العضلي الهيكلي، خصوصاً لدى كبار السن أو الأفراد المعرّضين للسقوط أو الحوادث المرورية، وتشير الإحصاءات الطبية إلى أنّ هذه الكسور تمثّل نسبة تتراوح بين 4% إلى 8% من جميع الكسور لدى البالغين، مع ازدياد ملحوظ في معدّل حدوثها عند النساء بعد سن اليأس بسبب هشاشة العظام. تتضمّن منطقة الكتف عدداً من العظام والمفاصل المعقّدة التي تتيح مدى واسعاً من الحركة، لذا فإنّ أي كسر فيها قد يؤثّر بشكل كبير على القدرة الوظيفية للطرف العلوي.
يُعدّ التشخيص المبكر والتدخّل العلاجي المناسب عاملين أساسيين في تحقيق الشفاء واستعادة الحركة الطبيعية للمفصل، كما أنّ التطورات في تقنيات التصوير والعلاج الجراحي أسهمت في تحسين نسب التعافي وتقليل المضاعفات طويلة الأمد. ويُوصى المرضى دائماً بالالتزام بخطة إعادة التأهيل والمتابعة المنتظمة لضمان أفضل النتائج الوظيفية.
ما هو كسر الكتف؟
يُعرّف كسر الكتف على أنّه انقطاع في استمرارية إحدى العظام المكوّنة لمفصل الكتف، والذي يشمل عظمة العضد، ولوح الكتف، والترقوة، ويُعَدّ هذا المفصل من أكثر المفاصل تعقيداً في الجسم، إذ يتيح مدى واسعاً من الحركة، مما يجعله عرضة للإصابة عند السقوط أو التعرّض لضربة مباشرة، تختلف شدّة الكسر باختلاف موقع الإصابة، فقد تكون شروخاً بسيطة يمكن علاجها بالتثبيت، أو كسوراً معقدة تتطلّب تدخلاً جراحياً لإعادة العظام إلى وضعها الطبيعي.
تحدث كسور الكتف غالباً نتيجة السقوط على الذراع الممدودة أو التعرّض لإصابة قوية كحوادث السير أو الإصابات الرياضية. كما أن هشاشة العظام تزيد من خطر الكسر حتى مع الصدمات البسيطة. تؤثر هذه الكسور على قدرة المريض على تحريك الذراع ورفعها، وغالباً ما ترافقها آلام شديدة وتورّم في منطقة الكتف. يعتمد تحديد نوع الكسر وشدّته على الفحص السريري والتصوير الشعاعي لتوجيه العلاج الأمثل واستعادة وظيفة المفصل.

أنواع كسر الكتف
تختلف أنواع كسور الكتف حسب العظم المتأثّر وموقع الكسر وشدّته، إذ يمكن أن تشمل عظام العضد أو الترقوة أو لوح الكتف. ويساعد تحديد النوع بدقة على وضع خطة علاجية مناسبة تسهم في تحقيق شفاء فعّال واستعادة الحركة الطبيعية للمفصل، من أهمها:
كسر رأس العضد
يُعَدّ الأكثر شيوعاً بين كسور الكتف، خصوصاً لدى كبار السن المصابين بهشاشة العظام، يحدث عادةً نتيجة السقوط على الذراع، وقد يكون بسيطاً لا يتطلب جراحة أو معقّداً يستلزم تثبيتاً معدنياً.
كسر لوح الكتف
يُعتبر نادراً نسبياً وغالباً ما ينتج عن إصابة قوية مثل حوادث السير، قد يترافق مع إصابات في الصدر أو الأضلاع ويحتاج في بعض الحالات إلى تدخل جراحي لإصلاح التشوّه.
كسر الترقوة
يُصيب العظم الذي يربط بين الكتف وعظم القص، وغالباً ما يحدث عند السقوط على الكتف أو الذراع، يتم معالجته بالتثبيت برباط داعم، بينما قد تتطلب الحالات الشديدة جراحة لتثبيت العظم.
أسباب كسر الكتف
تحدث كسور الكتف نتيجة مجموعة من العوامل التي تؤثر على العظام والمفصل، وتختلف شدّة الإصابة بحسب قوة الصدمة وحالة العظام لدى المريض. إنّ معرفة هذه الأسباب تساعد على الوقاية وتقليل خطر المضاعفات وضمان سرعة التعافي بعد الإصابة، ومن أهمها:
- الإصابات الرضّية المباشرة: تتسبب الضربات القوية أو الصدمات المباشرة للكتف، مثل حوادث السيارات أو الإصابات الرياضية، في كسر العظام بسهولة بسبب القوة المطبقة على المفصل.
- السقوط على الذراع أو الكتف: يعد السقوط على الذراع الممدودة من أكثر الأسباب شيوعاً، وخصوصاً عند كبار السن، إذ تنقل الصدمة مباشرة إلى العظام ما يؤدي إلى كسور في رأس العضد أو الترقوة.
- هشاشة العظام أو ضعف العظام: تزيد هشاشة العظام من قابلية الكسر حتى مع الصدمات البسيطة، وهي أكثر شيوعاً عند النساء بعد سن اليأس وكبار السن، مما يجعل الوقاية والكشف المبكر أمرين أساسيين.
- الإصابات الرياضية: ممارسة الرياضة العنيفة مثل كرة القدم أو التزلج على الجليد يمكن أن تؤدي إلى كسور الكتف نتيجة السقوط أو التصادم المباشر، وخصوصاً إذا لم تُستخدم وسائل حماية مناسبة.
أعراض كسر الكتف
تُعد أعراض كسر الكتف واضحة في معظم الحالات، وتظهر فور حدوث الإصابة، مع اختلاف شدتها بحسب نوع الكسر وموقعه. التعرف المبكر على هذه الأعراض يسهّل التشخيص ويوجّه العلاج المناسب، مما يقلل من خطر المضاعفات ويعزز استعادة الوظيفة الطبيعية للكتف، من أهم هذه الأعراض:
- الألم الشديد والفوري: يُعد الألم من أول العلامات التي يشعر بها المريض بعد الكسر، وغالباً ما يكون حاداً ومستمرّاً، ويزداد عند محاولة تحريك الذراع أو الكتف.
- التورّم والانتفاخ: ينتج عن تجمع السوائل والدم حول منطقة الكسر، ويظهر بشكل واضح خصوصاً في الكتف الأمامي أو الخلفي، ما يحدّ من الحركة ويزيد الشعور بعدم الراحة.
- التشوه أو الوضعية غير الطبيعية للكتف: قد يلاحظ المريض بروزاً غير معتاد في الكتف أو انخفاضاً في ارتفاعه الطبيعي، وهذا يدلّ غالباً على انزياح العظم أو الكسور المعقدة التي تتطلب تقييماً عاجلاً.
- الكدمات أو تغيّر لون الجلد: تظهر الكدمات أحياناً على الجلد نتيجة النزيف تحت الجلد، وقد يمتدّ لونها من الأزرق إلى الأرجواني خلال الأيام الأولى بعد الكسر.
- فقدان القدرة على تحريك الذراع: يجد المريض صعوبة كبيرة في رفع الذراع أو تدويره، وقد يصبح رفع الأشياء أو القيام بالأنشطة اليومية مستحيلاً، خصوصاً في الكسور المعقدة أو المرتبطة بمفصل الكتف.
- الشعور بالتنميل أو الوخز: في بعض الحالات، قد يشعر المريض بتنميل أو وخز في الذراع أو اليد نتيجة ضغط الكسر على الأعصاب المحيطة، ما يستدعي تقييماً فورياً لتجنب المضاعفات العصبية.
- تكوّن التهاب المفصل بعد الكسر: في بعض الحالات، يؤدي تضرر غضروف مفصل الكتف إلى تطور التهاب مفصل الكتف اللاحق للإصابات، ما يسبب ألماً مزمناً وتيبّساً تدريجياً في المفصل.
تشخيص كسر الكتف
يُعد التشخيص الدقيق لكسر الكتف خطوة أساسية لتحديد نوع الإصابة وشدتها، ما يساعد في اختيار خطة العلاج المناسبة واستعادة وظيفة المفصل بأفضل شكل ممكن. يعتمد الأطباء على الفحص السريري والتاريخ المرضي للمريض، إضافةً إلى استخدام وسائل التصوير الطبي لتحديد موقع الكسر ومدى تأثيره على العظام والأنسجة المحيطة، من أهم هذه الأنواع:
الفحص السريري وتقييم الحركة
يتضمن الفحص السريري ملاحظة وضعية الكتف ومدى التورّم والكدمات، بالإضافة إلى اختبار القدرة على تحريك الذراع والكتف. يتيح هذا الفحص تحديد المناطق المؤلمة بدقة وفهم مدى تأثر العضلات والمفاصل المحيطة بالكسر، كما يساعد في تقييم احتمال وجود إصابة في الأعصاب أو الأوعية الدموية المجاورة.
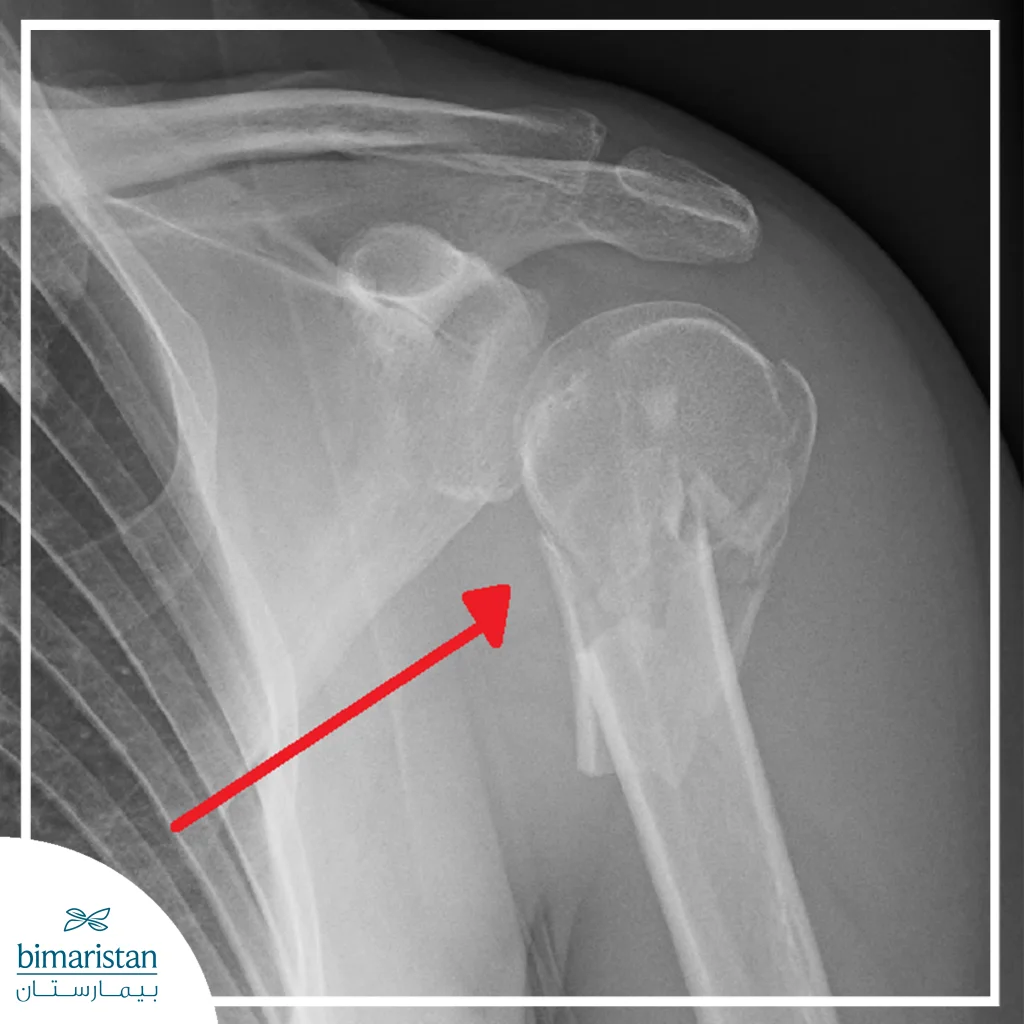
الأشعة السينية
تعتبر الأشعة السينية الطريقة الأكثر شيوعاً لتشخيص كسور الكتف، حيث تُظهر العظام بشكل واضح وتكشف عن مكان الكسر ونوعه (بسيط أو معقد)، تساعد الصور الشعاعية الأطباء على تحديد مدى انزياح العظام، وتقدير الحاجة لتثبيت الكسر جراحياً أو علاج تحفظي.
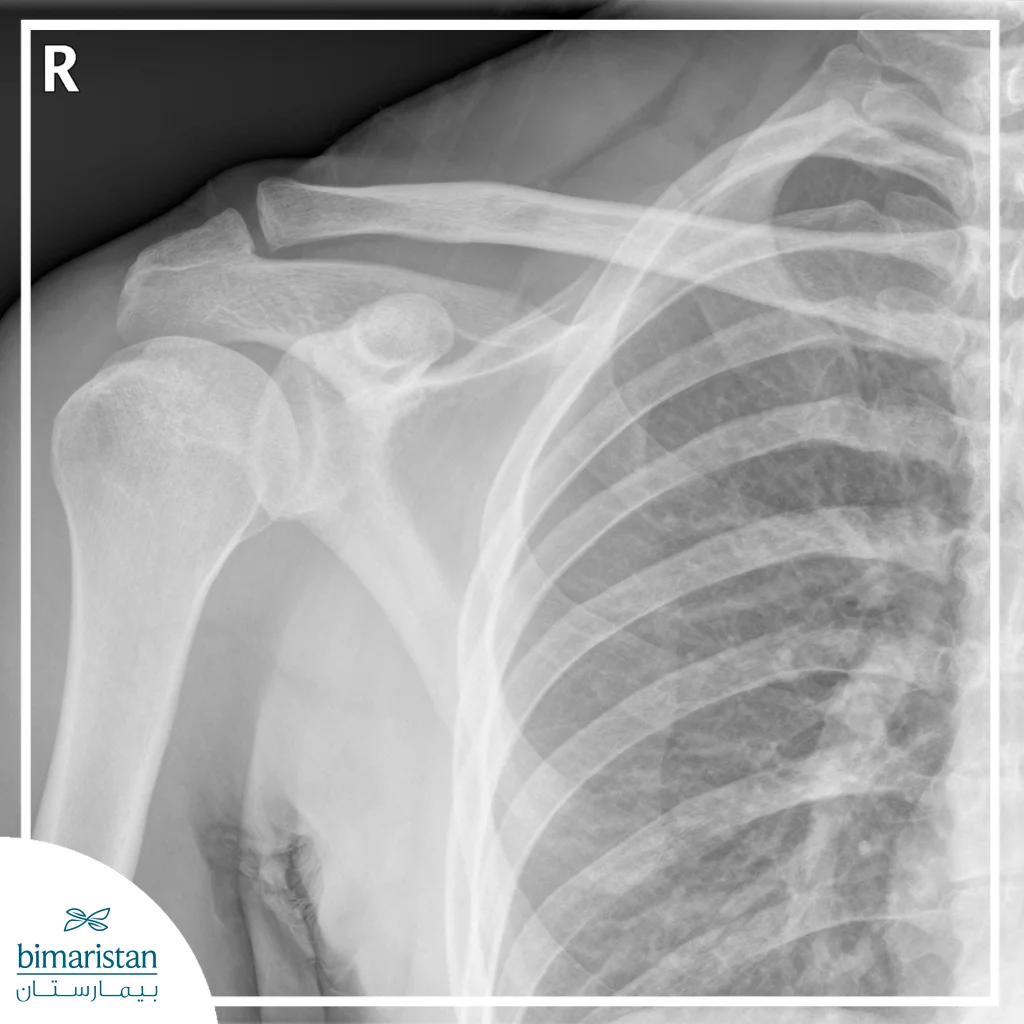
التصوير المقطعي
يُستخدم التصوير المقطعي عند الحاجة لتقييم الكسور المعقدة أو المرتبطة بمفصل الكتف، حيث يوفر صوراً ثلاثية الأبعاد للعظام ويكشف عن الانزياحات الصغيرة أو الكسور المخفية التي قد لا تظهر في الأشعة العادية، يساعد هذا الفحص الجراحين على التخطيط الدقيق للإصلاح الجراحي عند الحاجة.
التصوير بالرنين المغناطيسي
يتم استعمال الرنين المغناطيسي لتقييم الأنسجة الرخوة المحيطة بالكسر، مثل الأربطة والأوتار والعضلات، بالإضافة إلى تحديد وجود أي إصابة في الغضاريف أو الأعصاب، يتيح هذا الفحص معرفة مدى الضرر غير الظاهر في الأشعة التقليدية ويساعد على وضع خطة إعادة التأهيل المناسبة بعد العلاج.
علاج كسر الكتف
يعتمد علاج كسر الكتف على نوع الكسر، شدته، ومكانه، إضافةً إلى عمر المريض وحالته الصحية العامة. يهدف العلاج إلى تثبيت العظام المكسورة، تخفيف الألم، واستعادة الحركة الطبيعية للمفصل، ويتم تقييم كل حالة على حدة لتحديد العلاج التحفظي أو الجراحي المناسب، مع الالتزام بخطة إعادة التأهيل لتقليل المضاعفات وزيادة فرص الشفاء الكامل، من أهم طرق علاج كسر الكتف:
العلاج التحفظي
يُستخدم العلاج التحفظي في الكسور البسيطة أو غير المنزاحة، حيث لا تتطلب التدخل الجراحي. يشمل التثبيت باستخدام الحمالة أو الجبيرة لفترة محددة تتراوح عادة بين 3 إلى 6 أسابيع، مع مراقبة شدة الألم والتورّم. يتضمن العلاج التحفظي أيضاً المسكنات ومضادات الالتهاب عند الحاجة، إضافةً إلى تمارين محدودة للحفاظ على حركة المفصل تدريجياً تحت إشراف طبي، بهدف منع تيبس المفصل وتحفيز الشفاء الطبيعي للعظام.
العلاج الجراحي
يُجرى العلاج الجراحي في الكسور المعقدة أو المنزاحة التي لا يمكن تثبيتها تحفظياً، أو في حالات إصابة مفصل الكتف أو الأوعية الدموية والأعصاب المجاورة. يهدف الجراح إلى إعادة العظام إلى وضعها الطبيعي وتثبيتها باستخدام صفائح معدنية أو مسامير أو مسامير داخلية حسب نوع الكسر، من أهم خطوات العلاج الجراحي لكسر الكتف:
- تخدير المريض: يتم عادةً تحت تخدير عام لضمان راحة المريض وعدم تحرك الكتف أثناء العملية.
- فتح منطقة الكتف أو إدخال المنظار: يتم تحديد موقع الكسر بدقة باستخدام الأشعة، ويتم إجراء شق جراحي صغير.
- إعادة العظام إلى وضعها الطبيعي: يقوم الجراح بمحاذاة العظام المكسورة لتصحيح أي انزياح أو تشوه.
- تثبيت العظام: تثبت العظام باستخدام صفائح معدنية، مسامير، أو مسامير داخلية لضمان الاستقرار حتى تمام الشفاء.
- التحقق من استقرار المفصل والأوعية المحيطة: يراجع الجراح سلامة الأوتار، الأربطة، والأعصاب للتأكد من عدم وجود إصابات إضافية.
- إغلاق الشق الجراحي ووضع الضمادات: بعد تثبيت العظام، تُغلق المنطقة وتُطبق حمالة أو جبيرة لدعم المفصل خلال مرحلة الشفاء المبكرة.
إعادة التأهيل والعلاج الفيزيائي
بعد العلاج التحفظي أو الجراحي، يبدأ المريض برنامج إعادة تأهيل يشمل تمارين تقوية العضلات، استعادة الحركة، وتحسين نطاق الدوران للمفصل، وتزداد شدة التمارين تدريجياً وفق تقييم الطبيب أو أخصائي العلاج الطبيعي، لضمان الشفاء الكامل ومنع تيبس الكتف أو ضعف القوة العضلية.
التعافي والمضاعفات المحتملة بعد كسر الكتف والجراحة
يمثل التعافي بعد كسر الكتف، سواء تم علاجه تحفظياً أو جراحياً، مرحلة حاسمة لاستعادة الحركة الطبيعية وتقليل الألم، يعتمد نجاح التعافي على نوع الكسر، التقنية المستخدمة في التثبيت، والعوامل الصحية للمريض مثل العمر وكثافة العظام. الالتزام بخطة العلاج الفيزيائي والمتابعة الطبية المنتظمة يسهم بشكل كبير في استعادة الوظيفة الكاملة للكتف.
مراحل الشفاء وإعادة الحركة
تمر عملية التعافي بعد الجراحة بعدة مراحل تبدأ من الأيام الأولى بعد العملية، حيث يسمح بحركة محدودة للكتف لتقليل تيبس المفصل وتحفيز الدورة الدموية. بعد ذلك، يتم الانتقال إلى تمارين تقوية خفيفة لتقوية العضلات المحيطة بالمفصل، يليها تدريجياً تمارين شاملة لاستعادة نطاق الحركة الكامل. عادةً ما يستغرق الشفاء الكامل من 8 إلى 12 أسبوعاً في الكسور البسيطة، وقد يمتد إلى 4-6 أشهر في الكسور المعقدة أو بعد الجراحة.
نصائح لتسريع التعافي
لتحقيق تعافي ناجح بعد العملية، يجب الالتزام ببرنامج العلاج الطبيعي تحت إشراف أخصائي، مع المحافظة على نظام غذائي غني بالكالسيوم وفيتامين D لدعم التئام العظام. يُنصح بتجنب رفع الأوزان الثقيلة أو الحركات المفاجئة، والحفاظ على الراحة الكافية وتقليل التوتر النفسي لتعزيز الشفاء وتحسين النتائج الوظيفية.
المضاعفات المحتملة بعد جراحة كسر الكتف
يمكن أن تظهر مضاعفات خاصة بالعلاج الجراحي لكسر الكتف، وتشمل:
- النزف أو تجمع الدم: قد يظهر حول مكان تثبيت العظام ويؤثر على التئام الكسر.
- فشل التثبيت الداخلي: مثل انفصال الصفائح أو المسامير المستخدمة في تثبيت العظم، ما قد يستلزم إعادة العملية.
- العدوى في موقع العملية: قد تحدث بعد أي تدخل جراحي، وتحتاج إلى معالجة دوائية أو تنظيف جراحي إذا كانت شديدة.
- إصابة الأعصاب أو الأوعية الدموية: يمكن أن تحدث أثناء العملية أو بسبب وضع الصفائح والمسامير، مسببة ضعفاً أو تنميلاً في الذراع.
- تيبس المفصل بعد الجراحة: ضعف الحركة نتيجة تصلب الأنسجة المحيطة بالمفصل، خاصة عند كبار السن أو بعد عدم الالتزام بالعلاج الطبيعي.
- عدم التئام العظام أو الالتئام غير الصحيح: يزيد خطره لدى المرضى المصابين بهشاشة العظام أو أمراض مزمنة مثل السكري أو أمراض الرئة المزمنة، وقد يؤدي إلى ألم مزمن وتشوه وظيفي.
مزايا علاج كسر الكتف في تركيا
تعتبر تركيا من أبرز الوجهات الطبية في العالم لعلاج كسور الكتف، وذلك بفضل تطور بنيتها التحتية الطبية، وتوفر المراكز المتخصصة التي تعتمد على أحدث التقنيات الجراحية وأجهزة التصوير الدقيقة. يجمع النظام الصحي التركي بين الخبرة الطبية العالية والتكلفة المعقولة، مما يجعلها خياراً مفضلاً للمرضى من مختلف الدول، أهم مزايا علاج كسر الكتف في تركيا:
- كوادر طبية ذات خبرة عالمية: يعمل في المستشفيات التركية نخبة من أطباء العظام والجراحة الحاصلين على شهادات من جامعات أوروبية وأمريكية، ما يضمن دقة التشخيص وسلامة الإجراء الجراحي.
- استخدام أحدث التقنيات الجراحية: تُجرى العمليات باستخدام تقنيات التنظير الجراحي ثلاثي الأبعاد وأجهزة التثبيت الدقيقة، مما يقلل من الألم ومدة التعافي بعد العملية.
- رعاية شاملة قبل وبعد الجراحة: توفر المستشفيات برامج متابعة دقيقة تشمل العلاج الفيزيائي وإعادة التأهيل، لضمان استعادة حركة الكتف بشكل كامل وآمن.
- تكاليف علاجية مناسبة وجودة مرتفعة: رغم جودة الرعاية العالية، تبقى تكاليف العلاج في تركيا أقل مقارنة بالدول الأوروبية بنسبة تتراوح بين 40–60٪.
- خدمات طبية موجهة للمرضى الدوليين: تقدم المستشفيات التركية خدمات ترجمة، ومرافقة طبية، وإقامة فندقية مريحة، لتأمين تجربة علاجية متكاملة.
للمرضى الراغبين في تلقي رعاية متخصصة يمكنهم زيارة مركز بيمارستان الطبي الذي ينسق مع أفضل المستشفيات والأطباء في تركيا لتقديم علاج متكامل وشامل لحالات كسر الكتف.
يُعدّ التعافي بعد كسر الكتف رحلة تتطلب الصبر والالتزام بتعليمات الطبيب وبرنامج العلاج الطبيعي لضمان استعادة الحركة بشكل آمن وسليم. الالتزام بجدول المراجعات الطبية، وتجنّب الإجهاد المبكر، والحفاظ على التغذية الجيدة عوامل أساسية لتسريع الشفاء وتقليل خطر المضاعفات مثل تيبّس المفصل أو التهاب المفصل اللاحق للإصابة.
في السنوات الأخيرة، برزت تركيا كوجهة مميزة لعلاج كسور الكتف بفضل مراكزها المتخصصة التي تعتمد أحدث التقنيات الجراحية والتصويرية، مع طواقم طبية تمتلك خبرة واسعة في مجال جراحة العظام والعلاج التأهيلي. اختيار مركز طبي موثوق والإشراف المستمر من قبل فريق متعدد التخصصات يضمن للمريض تجربة علاجية آمنة ونتائج وظيفية ممتازة.
المصادر:
- Kokkalis, Z. T., Iliopoulos, I. D., Antoniou, G., Antoniadou, T., Mavrogenis, A. F., & Panagiotopoulos, E. (2017). Posterior shoulder fracture-dislocation: An update with treatment algorithm. European Journal of Orthopaedic Surgery & Traumatology, 27(3), 285–294.
- Daoudi, A., Abdeljaouad, N., & Yacoubi, H. (2020). Chronic posterior fracture-dislocation of the shoulder: Case report and a literature review. Pan African Medical Journal, 36, 275.
- Papagrigorakis, E., Tsalimas, G., Sakellariou, E., Varsamos, I., Vavourakis, M., Karampinas, P., Zachariou, D., Argyropoulou, E., & Galanis, A. (2024). Locked posterior shoulder dislocation with accompanying fracture: A debilitating rare injury for athletes? Ortopedia Traumatologia Rehabilitacja, 26(2), 37–44.