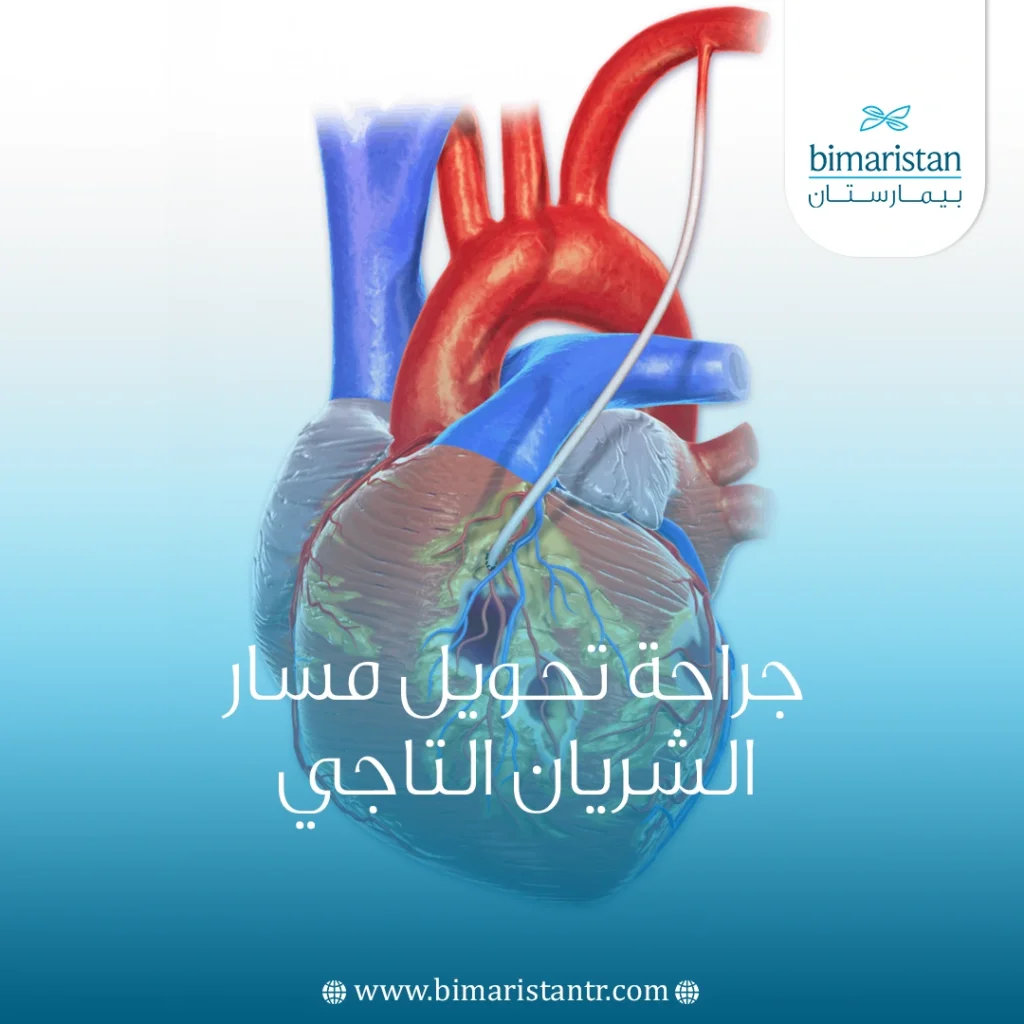
تُعَدّ أمراض الشرايين التاجية من أكثر مشكلات القلب شيوعاً وخطورة، إذ يؤدي انسدادها إلى نقص تروية عضلة القلب وحدوث الذبحة أو النوبة القلبية، وعندما تفشل الأدوية أو القسطرة في العلاج، تبرز جراحة تحويل مسار الشريان التاجي كخيار فعّال لإعادة تدفق الدم وتحسين وظيفة القلب وجودة حياة المريض.
تُجرى جراحة تحويل مسار الشريان التاجي لما يزيد عن 800 ألف مريض سنوياً حول العالم وفق إحصائيات جمعيات القلب الدولية، وتُظهر الدراسات أن أكثر من 90% من المرضى يلاحظون تحسناً ملحوظاً في الأعراض خلال الأشهر الأولى بعد الجراحة، مما يجعلها من أنجح العمليات القلبية على الإطلاق.
ما هي جراحة تحويل مسار الشريان التاجي؟
جراحة تحويل مسار الشريان التاجي، والتي تُعرف أيضاً باسم جراحة مجازة الشريان التاجي أو جراحة القلب المفتوح، هي إجراء جراحي يهدف إلى تحسين تدفق الدم نحو عضلة القلب. تتم العملية من خلال أخذ وعاء دموي سليم من جزء آخر من الجسم، مثل الساق أو الصدر أو الذراع، واستخدامه لعمل مسار جديد يتجاوز المنطقة المسدودة أو المتضيقة من الشريان التاجي. بهذه الطريقة يتم إيصال الدم الغني بالأكسجين إلى القلب بشكل طبيعي.
لا تُعالج جراحة تحويل مسار الشريان التاجي السبب الأساسي للانسداد مثل تصلب الشرايين، لكنها تُخفف من الأعراض المزعجة كألم الصدر (الذبحة الصدرية) وضيق النفس، وتقلل خطر حدوث النوبات القلبية، كما أن هذه الجراحة قد تُسهم أيضاً في خفض خطر الوفاة الناتجة عن أمراض القلب. قد تُجرى العملية لتجاوز انسداد شريان واحد أو اثنين، وفي حالات أخرى يلزم إنشاء ثلاث أو أربع مجازات لتأمين تدفق دم كافٍ لعضلة القلب.
تُجرى العملية عادةً بالجراحة التقليدية عبر شق في منتصف الصدر، ويُعد هذا الأسلوب الأكثر شيوعاً، مع وجود بدائل أقل تدخلاً في بعض الحالات. وبالرغم من أن فترة الشفاء قد تمتد من شهرين إلى ثلاثة أشهر، إلا أن نتائج الجراحة غالباً ما تكون فعّالة في استعادة وظيفة القلب وتحسين نوعية حياة المريض.
متى يحتاج المريض إلى جراحة تحويل مسار الشريان التاجي؟
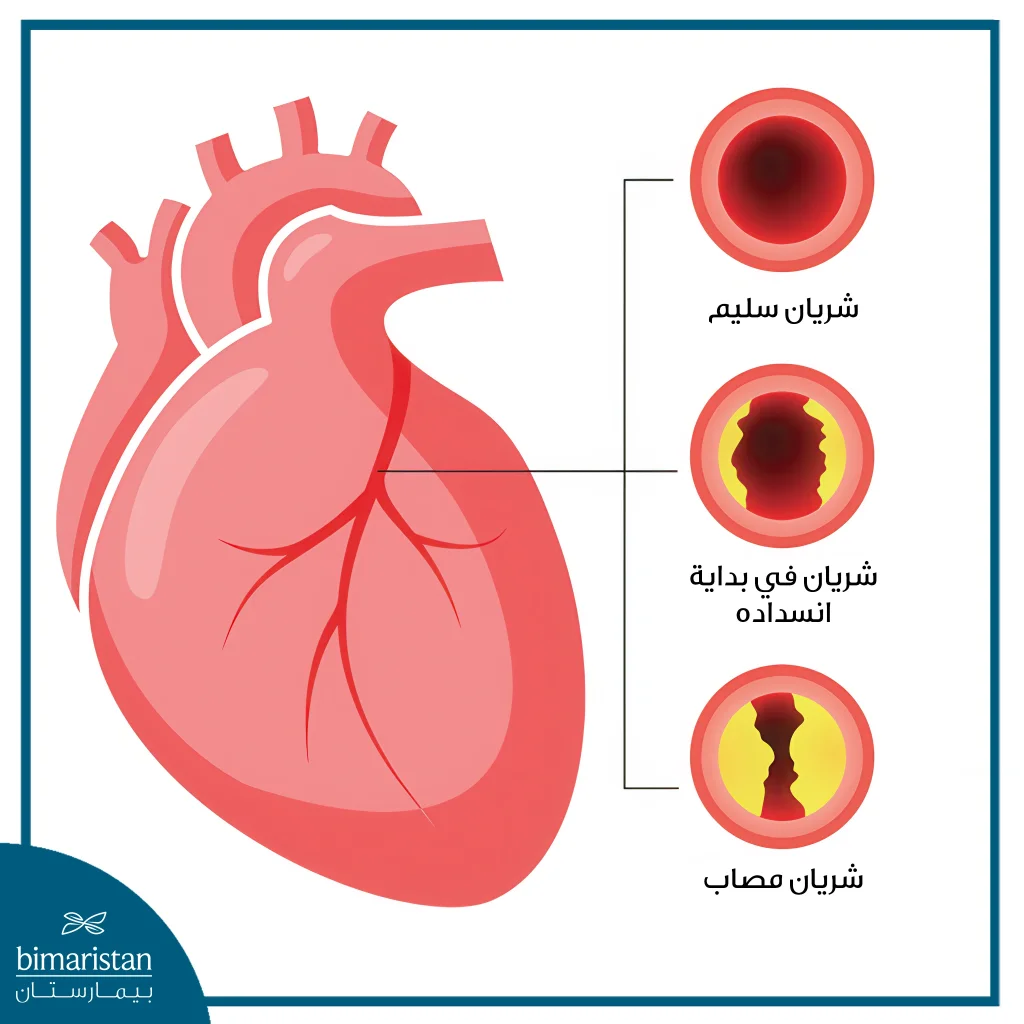
قد يوصي الطبيب بإجراء جراحة تحويل مسار الشريان التاجي عند الإصابة بمرض الشريان التاجي المتقدم، وهو انسداد أو تضيق في الشرايين التي تغذي القلب بالدم الغني بالأكسجين نتيجة تراكم الترسبات الدهنية. في هذه المرحلة قد تصبح الأدوية غير كافية للسيطرة على الأعراض، كما قد لا يكون التدخل بالقسطرة أو تركيب الدعامات مناسباً أو فعالاً خصوصاً عند وجود انسدادات متعددة أو خطر مرتفع لحدوث نوبة قلبية. في مثل هذه الحالات، يُعدّ إجراء الجراحة الخيار الأمثل لإعادة تدفق الدم إلى القلب وتحسين الأعراض. وتشمل أبرز الحالات التي تستدعي العملية:
- انسداد أو تضيق شديد في الشريان التاجي الرئيسي الأيسر، المسؤول عن تزويد جزء كبير من عضلة القلب بالدم
- تضيق شديد في عدة شرايين تاجية مع ضعف في وظيفة البطين الأيسر
- مرضى السكري الذين يعانون من انسدادات متعددة ومعقدة
- حدوث نوبة قلبية لم تتمكن القسطرة من علاجها بشكل فعّال
- تكرار الانسداد بعد إجراء دعامة
قد تُجرى هذه الجراحة كخطة علاجية بعد تقييم سريري وفحوصات دقيقة، أو بشكل طارئ لإنقاذ حياة المريض في حال حدوث ذبحة صدرية غير مستقرة أو نوبة قلبية حادة.
التحضير قبل جراحة تحويل مسار الشريان التاجي
تُعَدّ جراحة تحويل مسار الشريان التاجي من العمليات الكبرى، لذلك يحتاج المريض إلى تحضيرات دقيقة تضمن سلامته أثناء العملية وتحسّن فرص الشفاء بعد الجراحة. يقوم الفريق الطبي بشرح خطوات التحضير للمريض والإجابة عن جميع أسئلته لضمان استعداده الكامل، ويشمل التحضير عادةً مراجعة التاريخ الصحي وإجراء فحص سريري شامل، إلى جانب سلسلة من الاختبارات التي تساعد في تقييم خطورة انسداد الشرايين وخطة العلاج الأنسب، ومن أهمها:
- الإيكو القلبي
- فحوصات الدم والبول
- تخطيط القلب الكهربائي
- اختبار الجهد أو اختبار الجهد النووي
- تصوير الأوعية بالقسطرة أو بالأشعة المقطعية
أما من ناحية الاستعداد قبل العملية، فيُطلب من المريض الالتزام بعدد من التعليمات، مثل:
- التوقف عن الأكل والشرب عادةً قبل ثماني ساعات من موعد الجراحة
- إبلاغ الفريق الطبي عن أي حساسية تجاه أدوية أو مواد مثل اليود أو اللاتكس
- التوقف عن التدخين بأقرب وقت ممكن لتحسين فرص نجاح العملية وتسريع التعافي
- الاستحمام في الليلة السابقة ويوم العملية بصابون خاص مضاد للجراثيم لتقليل خطر العدوى
- مراجعة الأدوية المستخدمة مع الطبيب، حيث قد يُطلب إيقاف بعض مميعات الدم والأسبرين قبل العملية، مع الاستمرار في أدوية أخرى وفقاً للتوصية الطبية
إلى جانب ذلك، يُطلب من المريض التوقيع على نموذج الموافقة بعد شرح تفاصيل العملية والمخاطر المحتملة. كما يُنصح بترتيب أمور ما بعد الجراحة، مثل تأمين شخص يرافقه عند الخروج من المستشفى ويساعده خلال فترة النقاهة في المنزل خصوصاً في الأسابيع الأولى، فالتحضير الجيد لا يقتصر على الجوانب الطبية فقط، بل يشمل أيضاً الدعم النفسي وفهم ما يمكن توقعه أثناء فترة التعافي.
كيفية إجراء جراحة تحويل مسار الشريان التاجي
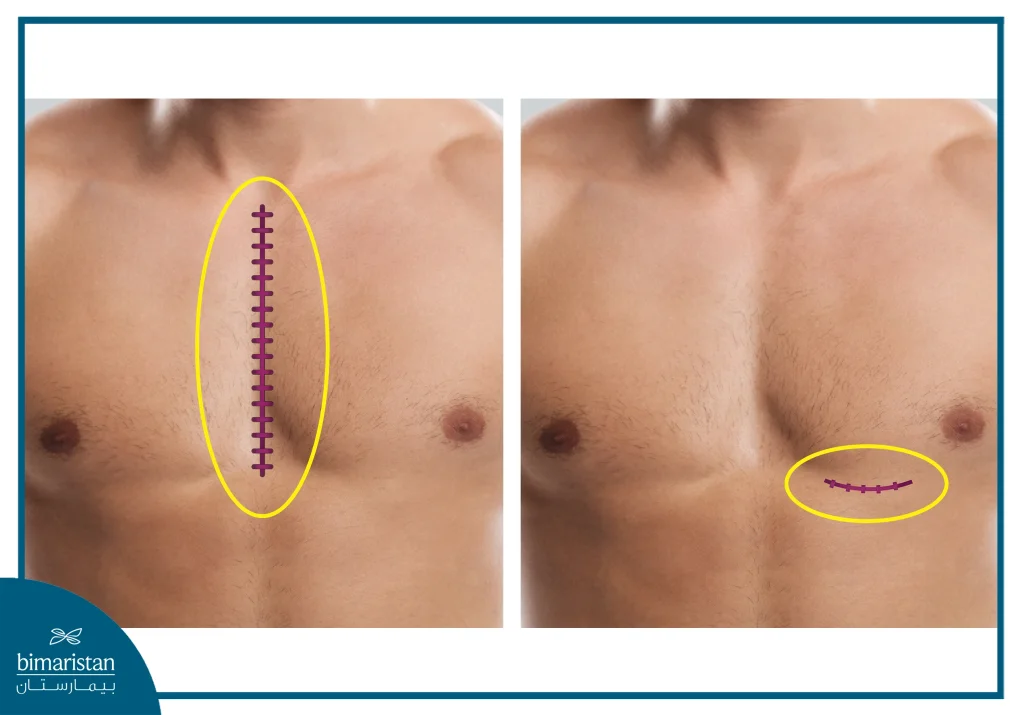
تُعتبر جراحة تحويل مسار الشريان التاجي من جراحات القلب الكبرى وتُجرى في المستشفى تحت التخدير العام، حيث ينام المريض بشكل كامل طوال الإجراء. يستغرق تنفيذها عادةً ما بين 3 إلى 6 ساعات تبعاً لعدد الشرايين التي تحتاج إلى مجازة، ويمكن تنفيذها بعدة طرق تختلف بحسب حالة المريض وتجهيزات المركز الطبي، وتشمل الجراحة التقليدية باستخدام جهاز القلب–الرئة الصناعي، أو الجراحة بدون مضخة على قلب نابض، إضافةً إلى الأسلوب طفيف التوغل عبر شقوق صغيرة.
الجراحة التقليدية
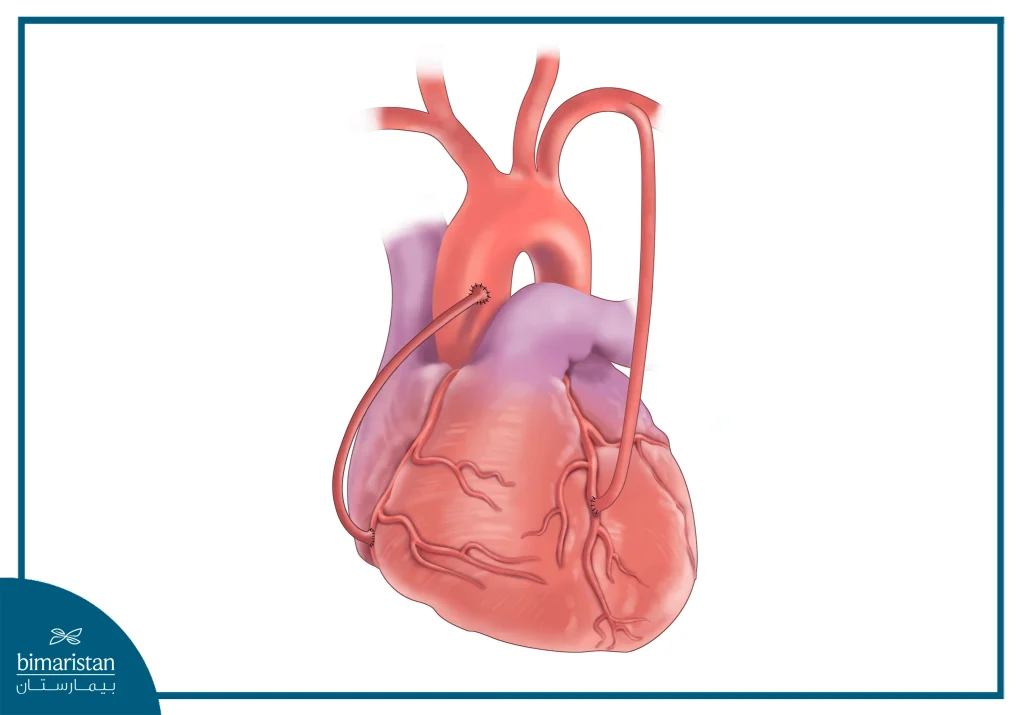
تُعد الجراحة التقليدية الطريقة الأكثر شيوعاً لإجراء تحويل مسار الشريان التاجي. يقوم الجراح بعمل شق في منتصف الصدر وفتح عظم القص للوصول إلى القلب، ثم يُوقف القلب مؤقتاً باستخدام أدوية خاصة ويتم توصيل المريض بجهاز القلب–الرئة الصناعي الذي يتولى مهمة ضخ الدم والأكسجين إلى الجسم خلال العملية.
بعد ذلك، يُستخرج وعاء دموي سليم من الصدر أو الساق أو الذراع ليُستخدم كمجازة. يُخاط هذا الوعاء ليتجاوز الجزء المسدود من الشريان التاجي، مما يسمح للدم بالتدفق عبر مسار جديد. قد يحتاج المريض إلى مجازة واحدة أو أكثر (مزدوجة، ثلاثية أو رباعية) بحسب عدد الشرايين المصابة. عند الانتهاء، يُعاد تشغيل القلب غالباً بشكل تلقائي أو عبر صدمات كهربائية بسيطة، ثم يُغلق عظم القص بأسلاك معدنية دائمة وتُغلق الشقوق بخيوط جراحية.
الجراحة بدون مضخة
في جراحة مجازة الشريان التاجي بدون مضخة يُجرى الإجراء بينما القلب لا يزال ينبض، دون استخدام جهاز القلب–الرئة الصناعي. يتم تثبيت منطقة صغيرة من القلب بواسطة أدوات خاصة ليتمكن الجراح من خياطة المجازة بدقة، بينما يستمر باقي القلب في العمل. تُعتبر هذه الطريقة خياراً مناسباً لبعض المرضى الذين قد يواجهون خطورة أعلى عند استخدام جهاز القلب–الرئة، مثل كبار السن أو من يعانون من أمراض مزمنة في الكلى أو الرئتين. رغم صعوبة التقنية على الجراح، إلا أنها تقلل من بعض المضاعفات المرتبطة بالجهاز.
الجراحة طفيفة التوغل
تُنفذ هذه الجراحة عبر شقوق صغيرة بين الأضلاع بدلاً من شق الصدر كاملاً، ويُستخدم فيها منظار أو روبوت جراحي للوصول إلى القلب وخياطة المجازة. غالباً ما تُجرى دون إيقاف القلب أو باستخدام تقنيات هجينة تجمع بين المجازة وزرع الدعامات، تمتاز بكونها أقل إيلاماً وأسرع في التعافي، لكنها لا تناسب جميع الحالات وغالباً تُستخدم في حالات محدودة مثل انسداد شريان واحد.
لماذا تُعتبر الجراحة التقليدية الخيار الأكثر شيوعاً؟
رغم ظهور تقنيات حديثة مثل الجراحة بدون مضخة أو الجراحة طفيفة التوغل، ما تزال الجراحة التقليدية باستخدام جهاز القلب–الرئة الصناعي هي الأسلوب الأكثر شيوعاً على مستوى العالم، ويعود ذلك إلى عدة أسباب أبرزها أنها تمنح الجراح رؤية أوضح وتحكماً أكبر أثناء العملية، مما يتيح التعامل مع أكثر من انسداد في جلسة واحدة. كما أن نتائجها طويلة الأمد ومدعومة بدراسات موسّعة أثبتت فعاليتها في تحسين تدفق الدم وتقليل الأعراض بشكل ملحوظ. لهذه الأسباب تُعتبر هذه الجراحة حتى اليوم المعيار الذهبي لعلاج انسدادات الشرايين التاجية في معظم المراكز الطبية حول العالم.
أنواع الأوعية المستخدمة في جراحة تحويل مسار الشريان التاجي
يُعد اختيار نوع الوعاء الدموي المستخدم في جراحة تحويل مسار الشريان التاجي عاملاً أساسياً في نجاح العملية على المدى البعيد، ويعتمد القرار على توافر الأوعية وجودتها وحالة المريض الصحية. أكثر الخيارات شيوعاً هي:
- الشريان الثدي الداخلي : يُعتبر الخيار المعياري بسبب نتائجه الممتازة واستمراره في العمل لفترات طويلة قد تتجاوز 20 عاماً. أظهرت الدراسات أن نسب بقاء هذا الشريان مفتوحاً أعلى بكثير من الأوردة، مما يجعله المفضل لتجاوز الشريان التاجي الأمامي النازل.
- الوريد الصافن من الساق: يُستخدم بكثرة لسهولة الحصول عليه وإمكانية أخذ عدة قطع منه لتغطية انسدادات متعددة. لكن الدراسات أوضحت أن نسب تضيّقه على المدى الطويل أعلى من الشرايين، حيث قد تقل كفاءته بعد 10 سنوات مقارنةً بالشريان الثدي الداخلي أو الكعبري.
- الشريان الكعبري من الذراع: أثبتت أبحاث حديثة أن الشريان الكعبري يقدم نتائج أفضل من الوريد الصافن من حيث معدلات البقاء مفتوحاً على المدى المتوسط والبعيد. يُستخدم عادة كخيار ثانٍ عندما يكون الشريان الثدي الداخلي غير كافٍ لتغطية جميع المجازات المطلوبة.
بالمجمل، تُظهر الدراسات أن الأوعية الشريانية أكثر تحملاً واستمرارية من الأوعية الوريدية، ولهذا يوصى باستخدام الشرايين كلما كان ذلك ممكناً، بينما يبقى الوريد الصافن خياراً عملياً لتعدد الانسدادات أو عند عدم توافر شرايين صالحة للاستخدام.
مزايا جراحة تحويل مسار الشريان التاجي
تُعَدّ جراحة تحويل مسار الشريان التاجي من أكثر العمليات القلبية نجاحاً وموثوقية بفضل استخدامها على نطاق واسع منذ ستينيات القرن الماضي، وتطور تقنياتها بشكل مستمر، وقد أثبتت الدراسات أنها خيار فعّال لإعادة تدفق الدم إلى القلب وتقليل الأعراض المرتبطة بانسداد الشرايين. من أبرز مزاياها:
- تقليل المضاعفات الخطيرة: تساهم الجراحة في خفض خطر الإصابة بالنوبات القلبية أو الوفاة المرتبطة بأمراض الشرايين التاجية.
- سجل طويل من النجاح: بفضل عقود من الخبرة والتطور الجراحي، أصبحت هذه العملية وسيلة موثوقة لإنقاذ حياة المرضى وتحسين نوعية حياتهم.
- الخيار الأفضل للانسدادات المتعددة: تُعتبر أكثر فعالية من القسطرة أو الدعامة عند وجود أكثر من شريان مسدود أو عند انسداد الشريان التاجي في مواقع حرجة.
- نتائج طويلة الأمد: بالمقارنة مع القسطرة، تقل الحاجة عادةً إلى إعادة التدخل أو تكرار الإجراءات بعد الجراحة، مما يمنح المرضى استقراراً أفضل على المدى الطويل.
- تحسين نوعية الحياة: غالباً ما تختفي أو تنخفض الأعراض المزعجة مثل ألم الصدر وضيق النفس، ويستعيد المريض قدرته على ممارسة أنشطته اليومية بشكل طبيعي.
بالمجمل، لا تقتصر فوائد الجراحة على تخفيف الأعراض فقط، بل تمتد إلى حماية المريض من مضاعفات مستقبلية وتحقيق نتائج سريرية طويلة الأمد.
المخاطر والمضاعفات المحتملة لجراحة تحويل مسار الشريان التاجي
بما أنّ جراحة تحويل مسار الشريان التاجي تُعد من العمليات الكبرى على القلب، فقد ترافقها بعض المضاعفات التي تختلف شدتها من مريض لآخر تبعاً لحالته الصحية وظروف العملية، ورغم أن الغالبية العظمى من المرضى يتعافون منها دون مشكلات خطيرة، يبقى من الضروري الاطلاع على هذه المضاعفات قبل الخضوع للجراحة. من أبرز المضاعفات المحتملة:
- اضطراب نبضات القلب: قد يظهر بعد العملية لكنه غالباً ما يختفي خلال أيام قليلة.
- النزيف: قد يحدث أثناء أو بعد الجراحة، وفي بعض الحالات النادرة يستدعي جراحة إضافية أو نقل دم.
- النوبة القلبية أو السكتة الدماغية: من المضاعفات الخطيرة وإن كانت نادرة، وقد تحدث أثناء العملية أو بعدها بفترة قصيرة.
- العدوى: سواء في جرح الصدر أو في مكان أخذ الأوعية الدموية، ويمكن علاجها بالمضادات الحيوية أو بوسائل أخرى عند الحاجة.
- مشاكل الكلى: قد تتأثر وظيفة الكلى مؤقتاً، خاصة لدى من لديهم أمراض كلوية سابقة، وفي حالات قليلة قد يحدث فشل كلوي يحتاج إلى غسيل دموي.
- الارتباك أو ضعف الذاكرة: بعض المرضى يعانون من مشكلات مؤقتة في التركيز أو التذكر (اضطراب معرفي بعد الجراحة)، لكنها غالباً تتحسن تدريجياً خلال أشهر.
تزداد احتمالية هذه المضاعفات في بعض الحالات مثل إجراء العملية بشكل طارئ، أو وجود أمراض مرافقة كقصور القلب الشديد، والسكري وأمراض الرئة المزمنة، أو انسدادات في شرايين أخرى بالجسم. رغم هذه المخاطر، تبقى فوائد الجراحة عادةً أكبر من مخاطرها، إذ يوصي بها الأطباء فقط عندما تكون فرص تحسين حياة المريض وتقليل خطر الوفاة أعلى بكثير من احتمالية حدوث المضاعفات.
ما بعد جراحة تحويل مسار الشريان التاجي
يمر المريض بعد جراحة تحويل مسار الشريان التاجي بمرحلتين أساسيتين من التعافي، الأولى في المستشفى مباشرة بعد العملية، ثم فترة النقاهة في المنزل، يليها التزام طويل الأمد بنمط حياة صحي.
التعافي في المستشفى بعد العملية
بعد انتهاء جراحة تحويل مسار الشريان التاجي يُنقل المريض عادةً إلى وحدة العناية المركزة لمراقبته عن قرب خلال اليومين الأولين، حيث يتم وصل أجهزة لمتابعة معدل نبض القلب وضغط الدم ومستوى الأكسجين. قد يوضع أنبوب للتنفس في الساعات الأولى يُزال بمجرد استقرار التنفس. كما توضع أنابيب لتصريف السوائل من الصدر وقسطرة بولية لمتابعة وظائف الكلى.
يتلقى المريض أدوية لتخفيف الألم ومنع الجلطات أو اضطراب النبض، ويُشجع على البدء بالحركة المبكرة مثل الجلوس ثم المشي بمساعدة الممرضين والمعالجين الفيزيائيين. بعد الاستقرار، يُنقل المريض إلى جناح عادي لاستكمال المراقبة، وتكون فترة البقاء الكلية في المستشفى بين 5 و7 أيام في معظم الحالات.
التعافي في المنزل
يحتاج المريض عادةً من 6 إلى 12 أسبوعاً ليعود تدريجياً إلى أنشطته الطبيعية. خلال هذه الفترة قد يشعر بالتعب أو فقدان الشهية أو آلام بسيطة في الصدر والكتفين أو مكان أخذ الأوعية، وهذه أمور طبيعية تزول مع الوقت. لضمان شفاء سليم، يجب اتباع تعليمات الفريق الطبي بخصوص العناية بالجرح وتغيير الضمادات، والاستمرار في الأدوية الموصوفة مثل مميعات الدم وأدوية الضغط والكولسترول. كما يُنصح بالتحرك تدريجياً مثل المشي اليومي وزيادة النشاط البدني بشكل متدرج، وينبغي تجنب بعض الأمور خلال فترة النقاهة مثل:
- القيادة لمدة لا تقل عن 4 أسابيع.
- حمل أو رفع أوزان ثقيلة لمدة 3 أشهر.
نصائح لمرحلة النقاهة وتحسين صحة القلب
نجاح عملية تحويل مسار الشريان التاجي لا يعني زوال خطر أمراض القلب نهائياً، إذ تبقى هناك احتمالية لعودة الانسدادات إذا لم يتم الالتزام بتغييرات أسلوب الحياة. لذلك، يُوصى بـ:
- اتباع نظام غذائي صحي غني بالخضار والفواكه والحبوب الكاملة، مع تقليل الدهون المشبعة والملح والسكريات
- المشاركة في برنامج إعادة التأهيل القلبي الذي يجمع بين التمارين المراقبة والنصائح الغذائية والدعم النفسي
- ممارسة النشاط البدني بانتظام بعد موافقة الطبيب، بمعدل 30 دقيقة معظم أيام الأسبوع
- الحصول على قسط كافٍ من النوم الجيد وإدارة التوتر النفسي بوسائل صحية
- الحفاظ على وزن صحي وضبط ضغط الدم ومستوى الكولسترول
- التوقف تماماً عن التدخين والابتعاد عن شرب الكحول
تكلفة عملية تحويل مسار الشريان التاجي في تركيا
تختلف تكلفة عملية تحويل مسار الشريان التاجي في تركيا بحسب حالة المريض وعدد الشرايين التي تحتاج إلى مجازة ونوع التقنية الجراحية المستخدمة، لكنها تتراوح عادةً بين 12,000 و18,000 دولار أمريكي. ورغم هذا التفاوت، تبقى تركيا من الوجهات الطبية التي تجمع بين الجودة العالية والتكلفة التنافسية مقارنة بالدول الأوروبية والأمريكية.
في الختام، تُعد جراحة تحويل مسار الشريان التاجي خطوة علاجية فعّالة لإعادة تدفق الدم إلى القلب والتقليل من مخاطر النوبات القلبية والمضاعفات الخطيرة، ورغم أن التعافي قد يستغرق عدة أسابيع، فإن معظم المرضى يستعيدون حياتهم الطبيعية تدريجياً مع التزامهم بالأدوية ونمط حياة صحي. بفضل تطور الأساليب الجراحية الحديثة، باتت هذه العملية خياراً آمناً وموثوقاً للعديد من المرضى حول العالم.
المصادر:
- National Heart, Lung, and Blood Institute. (2022, March 24). Coronary artery bypass grafting. U.S. Department of Health and Human Services.
- NHS England and NHS Improvement. (2025, July). Coronary artery bypass graft (CABG).
- Johns Hopkins Medicine. (n.d.). Coronary artery bypass graft surgery.