جراحة أورام الزاوية المخيخية الجسرية هي إجراء جراحي عصبي يُستخدم للوصول إلى الزاوية المخيخية الجسرية، وهي منطقة تقع عند التقاطع بين المخيخ والجسر والنخاع المستطيل (البصلة السيسائية)، تُعد هذه المنطقة ذات أهمية كبيرة لاحتوائها على أعصاب قحفية حساسة (مثل العصب الوجهي والعصب الدهليزي القوقعي) بالإضافة إلى تراكيب وعائية حيوية، كما تُعتبر موقعاً شائعاً لنشوء عدة أنواع من الأورام مثل الورم الشفاني الدهليزي (ورم العصب السمعي) والأورام السحائية والأكياس البشرة.
ماذا يفعل الورم في تلك المنطقة؟
بسبب ضيق المساحة، حتى الأورام الصغيرة قد تسبب أعراضًا واضحة عبر ضغطها على:
- العصب السمعي: فقدان السمع التدريجي وطنين الأذن.
- العصب الدهليزي: دوخة أو عدم توازن.
- العصب الوجهي: ضعف في عضلات الوجه أو تغيرات في تعبيراته.
- المخيخ أو جذع الدماغ: صداع واضطرابات في التنسيق الحركي أو حتى في الوظائف الحيوية.
هل هي دائماً خبيثة؟
لا، معظم أورام هذه المنطقة حميدة، لكن موقعها الحساس يجعل تشخيصها وعلاجها أمراً دقيقاً.
أسباب إجراء جراحة أورام الزاوية المخيخية الجسرية
يُعد قرار اللجوء إلى الجراحة في هذه المنطقة الدقيقة من الدماغ قراراً دقيقاً ويعتمد على عدة عوامل سريرية، ما يلي أهم الأسباب لإجراء جراحة أورام الزاوية:
- استئصال الأورام: مثل الأورام الشفانية والأورام السحائية وغيرها من الأورام الواقعة في الزاوية المخيخية الجسرية.
- ظهور أعراض عصبية متفاقمة: مثل الطنين المستمر ودوخة أو اختلال في التوازن وصداع مزمن أو نابض وضعف في عضلات الوجه أو شلل جزئي.
- علاج الآفات الوعائية: كتمدد الأوعية الدموية أو التشوهات الشريانية الوريدية.
- معالجة انضغاط الأعصاب القحفية بسبب الأوعية الدموية: عندما يبدأ الورم بالنمو ويؤدي إلى ضغط واضح على الأعصاب القحفية (مثل العصب السمعي أو الوجهي) أو على جذع الدماغ، مما يهدد بوظائف حيوية.
- فشل المراقبة أو العلاج الإشعاعي: في بعض الحالات، تتم مراقبة الورم باستخدام التصوير المتكرر أو يُعالج بالأشعة (مثل الجراحة الإشعاعية غاما نايف)، لكن إذا استمر الورم في النمو رغم هذه الوسائل أو ظهرت أعراض جديدة عندها يُصبح التدخل الجراحي هو الخيار الأفضل للسيطرة على الحالة.
كيف تُجرى جراحة أورام الزاوية المخيخية الجسرية؟
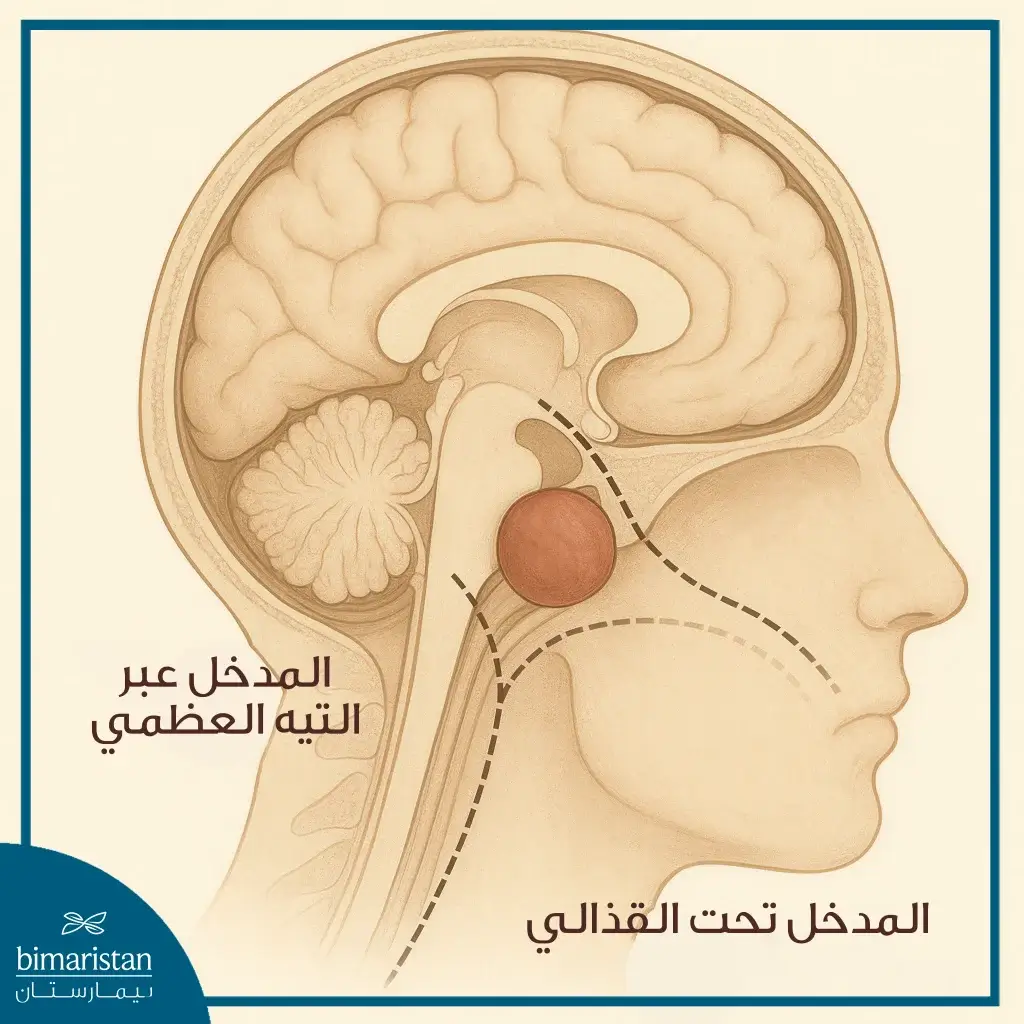
تُعد جراحة أورام الزاوية المخيخية الجسرية من الإجراءات الدقيقة والمعقدة في جراحة الأعصاب، نظراً لحساسية المنطقة واحتوائها على أعصاب قحفية مهمة وهياكل وعائية دقيقة، لجراحة أورام الزاوية عدة مسارات جراحية أشيعها المدخل عبر العظم الصدغي والمدخل القذالي الخلفي، يعتمد اختيار الطريقة الجراحية على حجم الورم وموقعه وحالة المريض العامة.
المسار عبر العظم الصدغي (Translabyrinthine Approach):
يُستخدم المسار عبر العظم الصدغي غالباً في الحالات التي يكون فيها الحفاظ على السمع غير ممكن أو غير متوقع بسبب حجم الورم أو تأثيره على الأعصاب السمعية، يتميز هذا المسار بأنه يسمح بالوصول المباشر إلى الورم من خلال تجويف الأذن الداخلية، مما يوفر مساراً واضحاً ومباشراً للوصول إلى الزاوية المخيخية الجسرية دون الحاجة إلى عبور مناطق أخرى من الدماغ، يعتبر مناسباً بشكل خاص للأورام متوسطة إلى كبيرة الحجم التي تتطلب استئصالاً دقيقاً وواسعاً.
المسار تحت القذالي (Retrosigmoid/Suboccipital Approach):
يُجرى المدخل تحت القذالي من خلال إجراء شق جراحي خلف الأذن باتجاه الجمجمة الخلفية، حيث يتيح هذا المسار وصولاً مباشراً إلى الزاوية المخيخية الجسرية دون التأثير الكبير على الأذن الداخلية، يُستخدم عادةً في الحالات التي يُراد فيها الحفاظ على السمع، إذ يسمح بحماية أكبر للأعصاب السمعية، كما يتيح رؤية جيدة للأعصاب القحفية وجذع الدماغ، مما يُسهل عملية استئصال الورم بدقة عالية ويُقلل من احتمالية حدوث مضاعفات عصبية، بفضل هذا الوصول الدقيق يمكن تقليل الضرر على الأنسجة المحيطة وضمان تعافي أفضل للمريض بعد العملية.
تقنيات مساعدة في جراحة أورام الزاوية
- المجهر الجراحي: يوفّر تكبيراً عالي الدقة لتشريح الأعصاب بدقة وأمان.
- أنظمة الملاحة العصبية: تُستخدم لتحديد موقع الورم بدقة وتقليل خطر إصابة البنى المجاورة.
- المراقبة العصبية أثناء الجراحة: لتجنب إصابة الأعصاب القحفية، خاصة العصب الوجهي.
في بعض الحالات، يتم إجراء الجراحة بالتعاون مع اختصاصي الأنف والأذن والحنجرة، خصوصاً عندما تكون هناك فرصة للحفاظ على السمع، هذا التكامل يُعزز من فرص النجاح ويُقلل المضاعفات.
فرص النجاح والمخاطر المحتملة في جراحة أورام الزاوية المخيخية الجسرية
تُعتبر جراحة استئصال أورام الزاوية المخيخية الجسرية من الإجراءات الجراحية الدقيقة التي تحقق نسب نجاح عالية، خاصةً عند التعامل مع الأورام الحميدة. في هذه الحالات، يهدف الجراح إلى إزالة الورم بالكامل مع الحفاظ على سلامة الأعصاب والأنسجة المحيطة قدر الإمكان. نجاح العملية يقلل بشكل كبير من احتمالية عودة الورم مستقبلاً، مما يمنح المرضى فرصة كبيرة للشفاء التام وتحسين جودة حياتهم. ومع التقدم في التقنيات الجراحية الحديثة، مثل استخدام المجاهر الجراحية وأنظمة الملاحة العصبية، أصبحت هذه الجراحة أكثر أماناً وفعالية، مع تقليل المخاطر المرتبطة بها وتحسين النتائج على المدى الطويل.
المخاطر والمضاعفات المحتملة
قد تترافق جراحة مدخل الزاوية المخيخية الجسرية مع بعض المخاطر، ومنها:
- ضعف مؤقت أو دائم في العصب الوجهي: قد يؤثر استئصال الورم على حركة عضلات الوجه، يتفاوت شدة هذا الضعف حسب حجم الورم وتقنية الجراحة.
- فقدان السمع: يحدث بشكل خاص في حالات الأورام الكبيرة التي تضغط على الأعصاب السمعية أو تتطلب استئصال أجزاء قريبة من جهاز السمع.
- الحاجة إلى إعادة تأهيل التوازن: بسبب تأثر الأعصاب المسؤولة عن التوازن، قد يحتاج المريض إلى برامج علاج طبيعي لاستعادة التوازن الحركي.
- اضطرابات عصبية أخرى: قد تحدث نتيجة لإصابة أعصاب قحفية إضافية أثناء الجراحة.
كما قد تصاحب جراحة أورام الزاوية المخيخية الجسرية مضاعفات عامة مثل العدوى والنزيف بالإضافة إلى تورم نسيج الدماغ وتسرب السائل الدماغي النخاعي، في بعض الحالات قد يحدث تراكم للسائل داخل الدماغ (استسقاء دماغي) أو تكوّن خثرات دموية، كما تحمل العملية مخاطر مرتبطة بالتخدير العام، مما يستوجب مراقبة طبية دقيقة لضمان سلامة المريض.
هل يمكن إزالة الورم دون التأثير على الأعصاب؟
نعم، يمكن في بعض الحالات إزالة الورم دون التأثير على الأعصاب، خاصة إذا كان الورم صغيراً ومكانه يسمح بالحفاظ على الأعصاب، لكن في بعض الحالات الأخرى، خصوصاً عند وجود ورم كبير أو معقد، قد يكون التأثير على الأعصاب أمراً لا مفر منه، رغم حرص الجراح على تقليل هذا التأثير قدر الإمكان.
الرعاية ما بعد جراحة أورام الزاوية وفترة التعافي
بشكل عام، تشمل الرعاية بعد جراحة أورام الزاوية ما يلي:
- المراقبة الدقيقة في وحدة العناية المركزة (ICU): عادةً ما يستغرق المريض من 3 إلى 5 أيام في المستشفى لمتابعة الوظائف العصبية والعلامات الحيوية واكتشاف أي مضاعفات مبكرة محتملة.
- إجراء تصوير بالرنين المغناطيسي (MRI) أو التصوير المقطعي (CT) بعد الجراحة: لتقييم مدى نجاح الاستئصال والتحقق من غياب المضاعفات مثل النزف أو التورم.
- استخدام الأدوية: مثل مسكنات الألم ومضادات الالتهاب والمضادات الحيوية للتحكم في الألم وتقليل التورم والوقاية من العدوى الجراحية.
- العلاج التأهيلي (إعادة التأهيل العصبي): قد يكون ضرورياً لمساعدة المريض في استعادة الوظائف العصبية المتأثرة، مثل التوازن أو حركة الوجه.
- إرشادات العناية بالجرح: يُنصح بالحفاظ على نظافة وجفاف موضع الشق الجراحي وفق تعليمات الفريق الطبي.
- زيارات المتابعة المنتظمة: تُحدد مواعيد دورية مع جرّاح الأعصاب لمراقبة التعافي والتعامل مع أي مشكلات مستجدة.
المصادر:
- Cheng, T. M., & Liu, C. H. (2015). Surgical management of cerebellopontine angle tumors: A review. Journal of Neurological Surgery Part B: Skull Base, 76(1), 1–8
- NeuroSpine Institute. (n.d.). Cerebellopontine angle approach surgery



