.floating_btn{ display:none !important; } .println-contact-form-button-element{ display:none !important; }
تُعد كسور مشط القدم من الإصابات الشائعة التي تصيب العظام الطويلة بين الكاحل وأصابع القدم، وغالباً ما تنتج عن السقوط، الضغط المباشر، أو الحوادث الرياضية. على الرغم من أنها قد تبدو إصابة بسيطة، فإن الإهمال في التشخيص أو العلاج يمكن أن يؤدي إلى مضاعفات مثل تشوه القدم، الألم المزمن، وفقدان القدرة على المشي بشكل طبيعي.
يعتمد علاج كسر مشط القدم على شدة الكسر ونوعه، ويتراوح بين التدابير غير الجراحية مثل التجبير والراحة، وصولاً إلى التدخل الجراحي لتثبيت العظم عند الحالات المعقدة أو المشوهة، ويهدف العلاج إلى استعادة الوظيفة الطبيعية للقدم، تقليل الألم، ومنع المضاعفات طويلة الأمد، كما يلعب التأهيل المبكر دوراً مهماً في استعادة القوة والحركة، مما يضمن عودة المريض إلى نشاطاته اليومية بأمان وكفاءة.
ما هو كسر مشط القدم؟
كسر مشط القدم هو إصابة تتضمن حدوث شرخ أو انقطاع كامل في إحدى العظام المشطية، التي تُعد من العناصر الأساسية لتركيب القدم، حيث تتوزع خمس عظام طويلة ورفيعة بين عظام الرصغ الخلفية وعظام السلاميات الأمامية. تتألف كل عظمة مشطية من ثلاثة أقسام تشريحية رئيسية: الرأس، والجسم، والقاعدة. وتشكل هذه العظام مفاصل مع العظام الإسفينية والعظم المكعب في الاتجاه القريب، بينما ترتبط بقاعدتها مع السلاميات القريبة من الجهة البعيدة.
تحدث كسور العظام المشطية نتيجة إصابات حادة مثل السقوط أو التواء الكاحل العنيف، أو بسبب الإجهاد المتكرر الذي يؤدي إلى ضعف العظام وإصابتها بالكسور الإجهادية، ويُعد كسر العظم المشطي الخامس، الذي يتصل بالإصبع الصغير للقدم، من أكثر كسور الأمشاط شيوعًا. وعندما يحدث الكسر عند قاعدة هذا العظم بالتحديد، يُعرف باسم كسر جونز (Jones fracture)، وهو نوع يتسم بصعوبة الالتئام ويتطلب تدبيراً علاجياً دقيقاً.
أنواع كسر مشط القدم
تُعد معرفة أنواع كسور عظام مشط القدم أمرًا ضروريًا لتحديد الخطة العلاجية الأنسب، ويتم تصنيف الكسور بناءً على عدة معايير رئيسية تشمل:
الكسر المفتوح والمغلق
- الكسر المفتوح: يتميز بحدوث تمزق في الجلد فوق العظام المكسورة، مما يؤدي إلى تعرض الأنسجة الرخوة لإصابات بالغة ويزيد من خطر حدوث الإنتان العظمي، يعتبر الكسر المفتوح أكثر خطورة من الكسور الأخرى، ويتطلب تقييماً طبياً دقيقاً وعلاجاً طارئاً لتفادي المضاعفات.
- الكسر المغلق: يحدث عندما تنكسر العظام دون تمزق الجلد، مما يقلل من خطر العدوى، يُعد الكسر المغلق أكثر شيوعاً وعادةً ما يكون التعامل العلاجي معه أبسط مقارنةً بالكسر المفتوح.
الكسر المتبدل وغير المتبدل
- الكسر المتبدل: هو الكسر الذي يحدث فيه انزياح للعظام المكسورة عن مواقعها الطبيعية، مما يستدعي تدخلاً طبياً خاصاً لإعادة محاذاة العظام وتثبيتها، وغالباً ما يتطلب ذلك إجراءً جراحياً أو تثبيتاً داخلياً بعد التخدير.
- الكسر غير المتبدل: يحدث فيه كسر العظم دون أن تنزاح الأجزاء المكسورة عن محورها الطبيعي، ويكون علاجه عادةً أكثر تحفظاً باستخدام الجبائر أو الأحذية الطبية.
موقع الكسر ضمن العظم المشطي
يتم تصنيف الكشر بحسب موقعه ضمن العظم المشطي وذلك وفق:
- رأس مشط القدم: وهو الجزء البعيد الذي يتصل مع قاعدة السلاميات.
- عنق مشط القدم: المنطقة الانتقالية بين الرأس والجسم.
- جسم مشط القدم: الجزء الأوسط والطويل من العظم المشطي.
- قاعدة مشط القدم: وتشمل كسور خاصة مثل كسر جونز أو الكسر القلعي، ويقع عند الاتصال مع العظام الرصغية.
بحسب الإزاحة والخلع المصاحب
- الكسر مع خلع: يترافق مع انفصال أو خروج العظم المكسور عن المفصل الطبيعي، مما يتطلب إعادة الوضع التشريحي للعظم غالباً بتثبيت داخلي.
- الكسر بدون خلع: يحتفظ العظم المكسور بموقعه التشريحي الطبيعي، ويُعالج عادة بوسائل تثبيت خارجية بسيطة.
أسباب كسر مشط القدم
تُعد معرفة أسباب كسر عظام مشط القدم ضرورية للوقاية وتقليل احتمالية التعرض لهذه الإصابات، ومن أبرز الأسباب ما يلي:
- الرضوض المباشرة والصدمات القوية: تؤدي الإصابات المباشرة، مثل السقوط على القدم أو سقوط أجسام ثقيلة عليها، إلى كسور حادة قد تشمل كسر مشط القدم والكاحل وتمزق الأربطة المحيطة بهما، هذه الإصابات شائعة بين العمال الصناعيين والرياضيين.
- التواء الكاحل: يُعد التواء الكاحل من الأسباب المهمة لحدوث كسر قاعدة مشط القدم، خاصة عند شد الأوتار أو الأربطة المرتبطة بالمشط الخامس، مما يؤدي إلى حدوث كسر انتزاعي.
- الإجهاد المتكرر والإفراط في الاستخدام: الضغط المتكرر على العظام بسبب الجري لمسافات طويلة، المشي أثناء حمل أثقال، أو ممارسة الرياضات ذات التأثير العالي كالباليه والجمباز.
- التشوهات البنيوية والأمراض المزمنة: الأمراض التي تؤثر على بنية العظام مثل هشاشة العظام، التهاب المفاصل الروماتويدي، أو مرض السكري في مراحله المتقدمة، تزيد من قابلية العظام للكسور حتى مع إصابات طفيفة أو إجهاد بسيط.
- العمر والتغيرات الفزيولوجية: تحدث معظم كسور مشط القدم عند الشباب نتيجة الأنشطة الرياضية، لكن مع التقدم في العمر تقل مرونة الأقدام وقدرتها على امتصاص الصدمات، مما يزيد من احتمال حدوث الكسور حتى مع إصابات طفيفة، الأحذية الداعمة تقلل من هذه المخاطر مع التقدم في السن.
- الأسباب الخاصة بالأطفال: تُعد كسور عظام مشط القدم من الإصابات الشائعة عند الأطفال، خصوصًا في الفئات العمرية الصغيرة، حيث الأطفال تحت سن الخامسة هم أكثر عرضة لكسر مشط القدم الأول، بينما الأطفال فوق سن الخامسة أكثر عرضة لإصابة المشط الخامس، وتشمل آليات الإصابة السقوط من ارتفاع، الإصابات الرياضية، إصابات انقلاب الكاحل، وإصابات السحق الناتجة عن سقوط أجسام ثقيلة.
- دور الأحذية والعادات الرياضية: الاختيار الخاطئ للأحذية الرياضية أو التغيير المفاجئ في نوع الحذاء، خاصةً دون فترة تعود تدريجية، قد يؤدي إلى كسور إجهادية، ينصح دائماً باستخدام أحذية مناسبة لطبيعة القدم والنشاط الرياضي.
أعراض كسر مشط القدم
تتفاوت أعراض كسر مشط القدم بناءً على نوع الكسر (حاد أو إجهادي)، ولكنها عادة ما تشمل علامات واضحة أو قد تكون خفيفة في بعض الحالات، خاصةً في كسور الإجهاد، من أبرز الأعراض المرتبطة بكسر مشط القدم:
- ألم حاد ومباشر: يعد الألم العميق والمباشر من أولى العلامات التي تشير إلى الكسر الحاد في مشط القدم، وغالباً ما يكون في موقع الكسر نفسه.
- صوت فرقعة عظمية: في بعض الحالات، قد يسمع المصاب صوت فرقعة عند حدوث الكسر، مما يدل على تحطم العظم.
- تورم وكدمات: يحدث تورم ملحوظ في المنطقة المصابة نتيجة النزيف والالتهاب، وقد تظهر الكدمات تحت الجلد نتيجة لتلف الأنسجة المحيطة.
- صعوبة في الحركة: يعاني المصاب من صعوبة في تحريك القدم المكسورة، وقد يكون هناك ألم شديد عند محاولة المشي أو الضغط على القدم.
- ألم بسيط في كسور الإجهاد: في حالات كسور الإجهاد، يعاني الشخص من ألم خفيف يتمركز في موقع الكسر عند ممارسة الرياضة، ويخف الألم عند الراحة.
مضاعفات كسر مشط القدم
قد يتعرض المريض لمضاعفات عدة نتيجة كسر مشط القدم، خاصة في حالة عدم اتباع العلاج السليم أو تعرض القدم المصابة للإجهاد الزائد، من أبرز هذه المضاعفات:
- إصابة العظم بكسر كامل: يحدث ذلك في حالة تكرار الضغط على المنطقة المصابة، مما يؤدي إلى كسر عميق في سمك العظم، ويُعرف هذا بكسر الإجهاد.
- التهاب مفصل إصبع القدم الكبير: هذا النوع من الالتهاب يُلاحظ عادة في حالة كسور مشط القدم الأول، ويُسبب ألماً وتيبساً في المفصل.
- اختلاط بين شرخ الكاحل وكسر قاعدة مشط القدم: يمكن أن يحدث لبس في التشخيص بين الحالات السابقة، مما يعقد من عملية العلاج.
- الألم المزمن: قد يعاني المريض من ألم مستمر في القدم المكسورة، مما يؤثر على القدرة على الحركة.
- التشوهات نتيجة اندماج العظم بشكل غير صحيح: في بعض الحالات، قد يحدث التحام غير سليم للعظم المكسور، مما يؤدي إلى تشوه في شكل القدم ويصعب ارتداء الحذاء بشكل طبيعي.
تشخيص كسر مشط القدم
التشخيص الدقيق لكسر مشط القدم أمر بالغ الأهمية لتحديد نوع الإصابة وخطة العلاج المناسبة، ولتفادي المضاعفات مثل التشوه أو الألم المزمن، ويعتمد التشخيص على التاريخ المرضي، الفحص السريري، والتصوير الطبي المتنوع لتقييم مكان وشدة الكسر بدقة، من أهم هذه الطرق:
الأشعة السينية
تُستخدم للكشف عن معظم الكسور العادية وغير المعقدة، تظهر صورة العظام بشكل واضح وتحدد موقع الكسر وتحرك طرفي العظمة، الفحص السريري يدعم الصورة الشعاعية عبر تحديد مناطق الألم والكدمات والتورم.
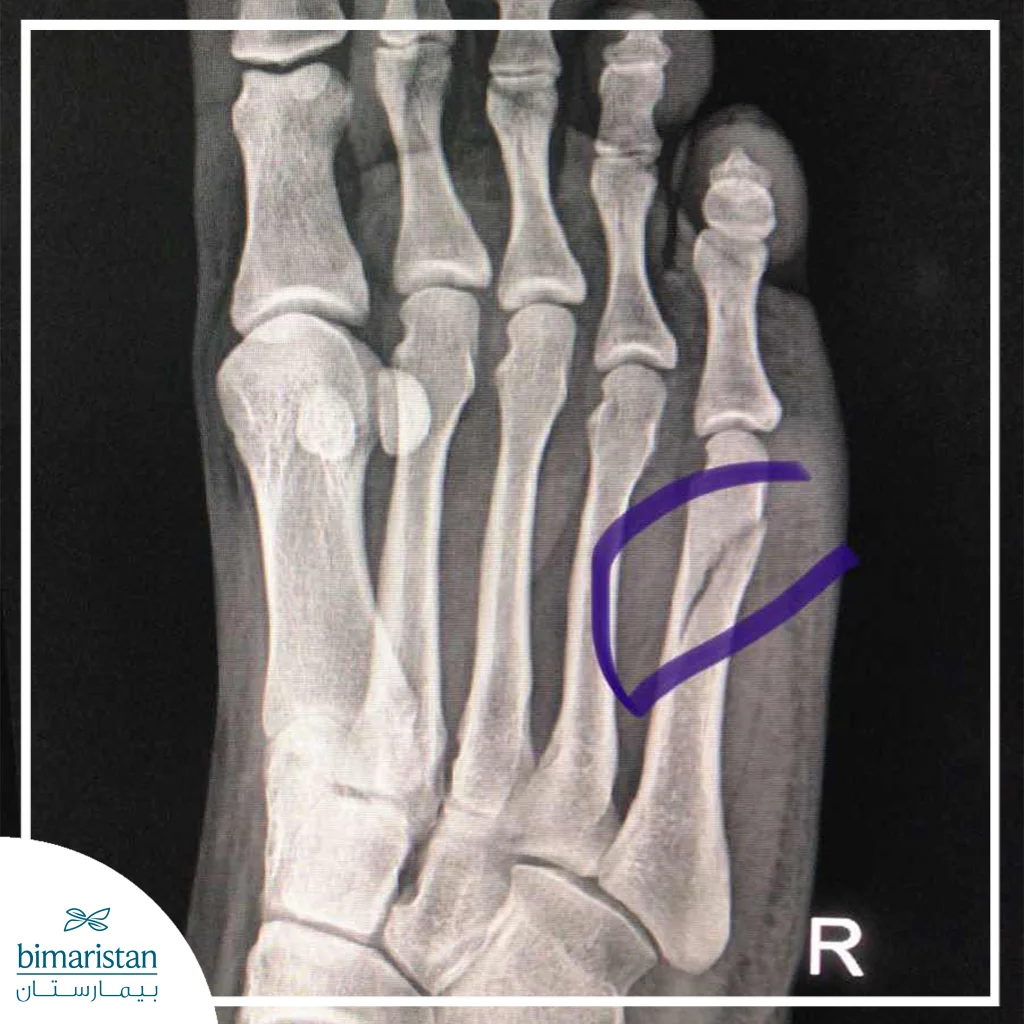
التصوير المقطعي المحوسب
يُستخدم للكسر المعقد أو المنزاح، حيث يوفر صوراً ثلاثية الأبعاد للعظام، ويكشف عن انزياح أو تحطم العظم، يساعد الجراح في التخطيط لتثبيت العظام وتقييم الحاجة للتدخل الجراحي.
الرنين المغناطيسي
مفيد بشكل خاص في كسور الإجهاد أو الحالات التي لا تظهر بوضوح بالأشعة السينية، يوضح التلف في العظام والأنسجة المحيطة ويتيح تحديد مكان الكسر بدقة، كما يكشف أي إصابات مصاحبة للأربطة أو الأوتار.
التصوير الومضاني للعظام
يُستخدم أحياناً لتشخيص كسور الإجهاد المبكرة، حيث يُظهر مناطق النشاط العظمي المرتفع الناتج عن الإجهاد أو الكسر الدقيق، حتى قبل ظهور التغيرات في الأشعة السينية التقليدية، يُعرف أيضاً باسم مسح العظام النووي.
علاج كسر مشط القدم
يختلف علاج كسر عظام مشط القدم بشكل كبير حسب نوع العظم المكسور، مكان الكسر، ومدى خطورة الضرر، كما يعتمد العلاج على ما إذا كان الكسر حاداً أو إجهادياً، وما إذا كان العظم المكسور قد انزاح عن مكانه أو لا. بالإضافة إلى ذلك، قد تؤثر الإصابات المصاحبة لأنسجة القدم المحيطة بالكسر على نوع العلاج المطلوب، أهم أنواع العلاج:
العلاج المحافظ
يُطبق العلاج المحافظ في حالة الكسور غير المتبدلة أو الكسور التي لا تترافق مع جروح خطيرة، يشمل هذا النوع من العلاج العديد من الإجراءات التي تهدف إلى التخفيف من الألم والتورم ودعم الشفاء بشكل تدريجي:
- مسكنات الألم: يُنصح باستخدام مسكنات الألم البسيطة مثل الباراسيتامول أو مضادات الالتهاب غير الستيرويدية مثل الإيبوبروفين لتخفيف الألم وتقليل الالتهاب.
- استخدام الثلج: يعد وضع الثلج من أهم الإجراءات التي تساهم في تخفيف الألم وتقليل التورم. يجب تطبيق الثلج في أسرع وقت ممكن بعد الإصابة، لمدة تتراوح بين 10 إلى 30 دقيقة. ينبغي تجنب وضع الثلج مباشرة على الجلد لتفادي حدوث حروق، ويتم وضعه باستخدام كيس من الثلج أو منشفة، يُنصح بإعادة وضع الثلج كل ساعتين خلال أول 48-72 ساعة من الإصابة.
- الراحة والرفع: تهدف هذه الإجراءات إلى الحد من التورم. يُنصح برفع القدم على مستوى الورك على الأقل عند الجلوس، أو وضعها على وسادة أثناء النوم. في بعض الحالات، قد تكون الراحة هي العلاج الوحيد الضروري، خاصة في حالات الكسور الرضحية.
- تجنب الإجهاد: في حالة الكسور الإجهادية، يجب تجنب الأنشطة التي سببت الكسر أو تلك التي قد تؤدي إلى تفاقمه، في بعض الحالات، قد يُنصح باستخدام العكازات لتخفيف الضغط على القدم المصابة.
- التثبيت: قد يحتاج الكسر إلى التثبيت للمساعدة في عملية الشفاء، يشمل ذلك استخدام الجبيرة أو الحذاء الطبي المخصص لدعم القدم وتثبيت العظم في مكانه، في بعض الحالات، قد يتطلب الأمر استخدام أحذية خاصة أو تثبيت مؤقت باستخدام ضمادة أنبوبية مرنة داعمة.
- العلاج الطبيعي: في بعض حالات الكسور، قد يكون من المفيد اللجوء إلى العلاج الطبيعي الذي يشمل تمارين لزيادة مرونة العضلات المحيطة بالقدم وتعزيز قوتها.
العلاج الجراحي
في الحالات التي تتضمن كسوراً متبدلة غير مستقرة أو مضاعفات إضافية، قد يتطلب الأمر اللجوء إلى العلاج الجراحي، تشمل الخيارات الجراحية:
- إعادة المحاذاة: في حال كانت العظام قد انزاحت عن مكانها، يمكن إجراء عملية جراحية لإعادة العظام إلى موضعها باستخدام مسامير أو صفائح معدنية لتثبيتها.
- استبدال العظام التالفة: إذا كانت العظام المتضررة لا يمكن إصلاحها بشكل فعال، قد تُجرى جراحة لإزالة الأجزاء التالفة واستخدام طعوم عظمية لإعادة تشكيل القدم.
مضاعفات العلاج غير السليم
في حالة عدم التشخيص والعلاج الصحيح، قد تحدث بعض المضاعفات مثل:
- تفاقم الكسر الإجهادي: إذا استمر الضغط المتكرر على العظم المصاب، قد يتحول الكسر إلى كسر كامل السماكة.
- التهاب المفاصل: قد يؤدي كسر عظم مشط القدم الأول إلى حدوث التهاب في مفصل إصبع القدم الكبير.
- تشوه القدم: في حالة عدم العلاج السليم، قد يلتئم الكسر بشكل غير طبيعي، مما يسبب تشوه القدم وصعوبة في ارتداء الأحذية.
مزايا علاج كسر مشط القدم في تركيا
توفر تركيا بيئة علاجية متقدمة للمرضى المصابين بكسر مشط القدم، تجمع بين جودة الرعاية وتكاليف مناسبة، مع مستشفيات مجهزة بأحدث الأجهزة الطبية وفريق طبي متخصص، من أهم هذه الميزات:
- تكلفة علاجية منخفضة مقارنة بالدول الغربية: توفر المستشفيات التركية خدمات جراحية بأسعار أقل بكثير مع الحفاظ على معايير الجودة العالية.
- مستشفيات مجهزة بأحدث التقنيات: تعتمد المراكز على أجهزة تصوير حديثة وتقنيات جراحة دقيقة، مما يقلل من المضاعفات ويسرّع التعافي.
- أطباء وجراحون ذوو خبرة عالية: يمتلك الجراحون المتخصصون خبرة واسعة في علاج كسور مشط القدم، مع القدرة على التعامل مع الحالات المعقدة والأمراض المصاحبة.
- رعاية متكاملة للمرضى الدوليين: تشمل خدمات الترجمة، النقل، الإقامة، والمتابعة الطبية بعد العملية لتسهيل رحلة العلاج للمرضى من الخارج.
- فترة انتظار قصيرة لإجراء الجراحة: بالمقارنة مع بعض الدول، تقدم تركيا مواعيد سريعة، ما يقلل خطر المضاعفات الناتجة عن التأخير في العلاج.
وفي الختام، لا بد من الإشارة إلى أن كسر مشط القدم يعد من بين أكثر كسور عظام القدم شيوعاً، خصوصاً بين الرياضيين والعدائيين الذين يقطعون مسافات طويلة، تعد أعراض هذه الكسور واضحة ومميزة، حيث يتم تشخيصها بسهولة من خلال الفحص السريري والتصوير بالأشعة السينية. ورغم أن معظم كسور مشط القدم يمكن علاجها بشكل محافظ دون الحاجة للتدخل الجراحي، إلا أنه في بعض الحالات المتقدمة قد يتطلب العلاج الجراحي لضمان الشفاء التام.
المصادر:
- U.S. National Library of Medicine. (n.d.). Metatarsal stress fractures – aftercare. MedlinePlus.
- National Library of Medicine. (2020). Title of chapter or section.










