Tuberculosis in children is one of the most serious bacterial infections, accounting for an estimated 12% of global TB cases in those under 15. Although it stems from the same bacterium responsible for adult TB, the disease advances more rapidly in children and has a higher risk of spreading beyond the lungs.
The emergence of tuberculosis cases among children indicates the continued transmission of the infection in the community, which calls for early attention and effective treatment. With advances in diagnostic methods and the implementation of prevention and vaccination programs, full recovery from tuberculosis in this group is possible in most cases when adhering to the recommended treatment plan.
What is pediatric tuberculosis?
Pediatric tuberculosis is a chronic infection caused by a germ called Mycobacterium tuberculosis, the same germ that causes the disease in adults. It often affects the lungs, but it can spread to other organs such as the brain, kidneys, or spine, and sometimes spread to multiple organs at once, such as the lungs and lymph nodes.
Infection usually occurs after inhaling an aerosol containing the germ from a person with active TB, often a family member, and after the germ enters the body, it may remain dormant without causing symptoms or become active and cause disease. Pediatric TB is divided into three main stages:
- Exposure stage: When a child comes into contact with a person who has active TB, but has not yet shown any symptoms or signs in tests.
- Latent tuberculosis: In this stage, the germ is present inside the body, but the immune system keeps it dormant, so there are no symptoms, and the child cannot infect others.
- Active tuberculosis: This is the stage in which the germs begin to multiply inside the body, causing visible symptoms, and the child may be able to transmit the infection if the disease is in the lungs and has not yet been treated.
Causes of tuberculosis in children
Tuberculosis in children is caused by infection with the Mycobacterium tuberculosis germ, which is transmitted through the air when someone with active tuberculosis coughs or sneezes. The germs are spread in microscopic droplets that can be inhaled by a child, and the likelihood of infection increases with repeated or prolonged exposure to infected people in closed, poorly ventilated environments. Tuberculosis is not transmitted through tools or contact, but only through the air, making good ventilation and preventative measures crucial to preventing the spread of TB.
Risk factors for tuberculosis in children
Any child can develop tuberculosis after exposure to the germ, but some groups are at higher risk of infection or developing active disease, and some of the most important risk factors for tuberculosis in children are:
- A weakened immune system as a result of diseases such as HIV, diabetes, or during cortisone or chemotherapy treatment
- Very young age: Infants and children under five are more likely to have the infection spread to the blood or brain, causing serious complications such as tuberculous meningitis
- Living with someone with active tuberculosis, especially at home or in crowded, poorly ventilated environments
- Living in or coming from areas where the disease is prevalent, such as parts of Asia, Africa, and Latin America
- Difficult living conditions, such as poverty, homelessness, or living in mass housing, such as shelters or detention centers
The more risk factors accumulate or the more factors combine, the more likely a child is to develop active tuberculosis after infection. When the immune system is weakened by the bacterium, a latent infection may turn into an active disease, with symptoms gradually appearing, in some cases involving the respiratory system and other organs of the body.
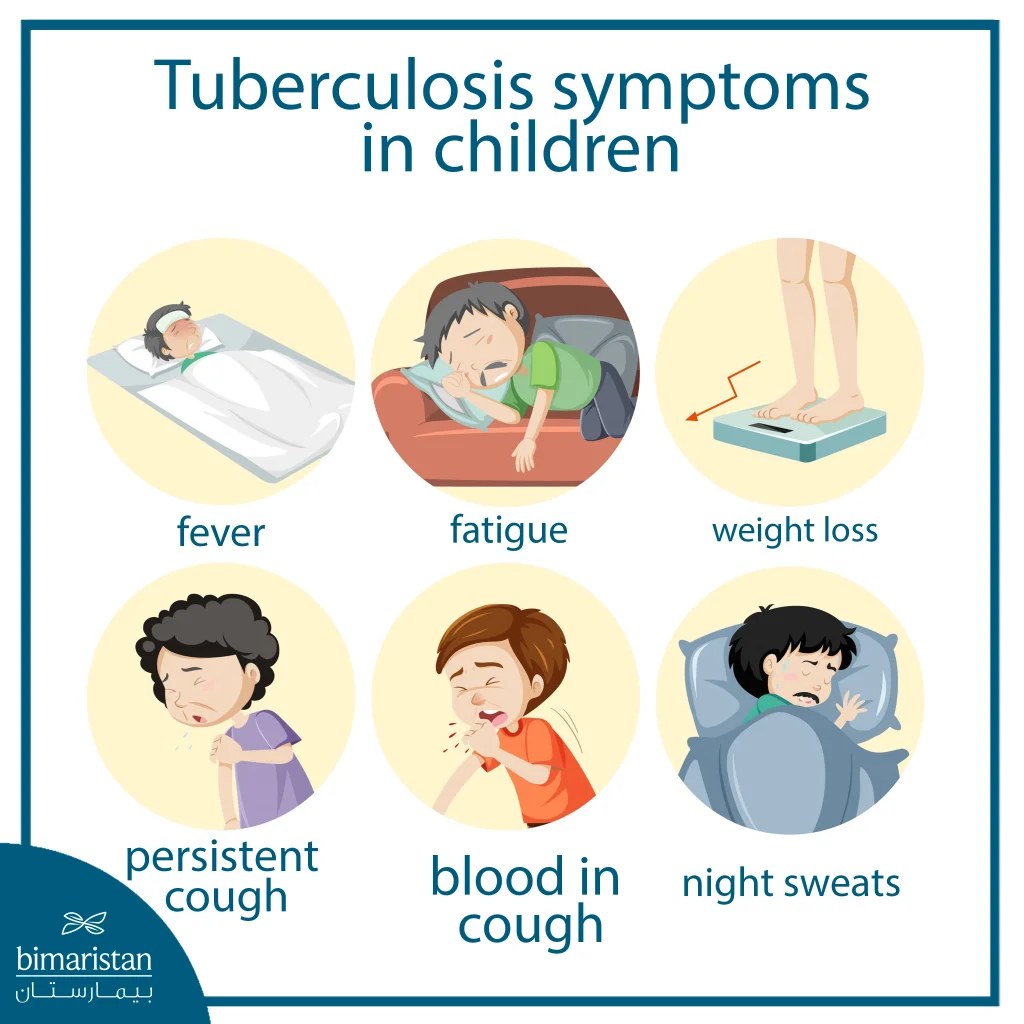
Symptoms of tuberculosis in children
Symptoms of tuberculosis in children vary depending on the age of the child and the type of infection, and may appear gradually, making it difficult to detect the disease in its early stages. Young children tend to show generalized and nonspecific symptoms, while adolescents show signs that resemble those of adults.
1. General symptoms
In the early stages of the disease, the signs may be non-specific and resemble the symptoms of simple infections, so parents may not notice them at first. Some of the most prominent symptoms are:
- Recurring or persistent fever for no apparent reason
- Being underweight or not gaining weight over time (failure to thrive)
- Lethargy and general inactivity or lack of play and movement
- Night sweats and chills
- Loss of appetite and general weakness
2. Symptoms of pulmonary tuberculosis
As the infection progresses and reaches the lungs, respiratory symptoms begin to appear and become more pronounced, which is the most common form of tuberculosis in children:
- A chronic cough that lasts more than two weeks and may be accompanied by phlegm or blood in advanced cases
- Chest pain or discomfort with difficulty breathing or wheezing while exhaling
- Shortness of breath and tachypnea in young children
3. Symptoms of extrapulmonary tuberculosis
In some cases, the germ spreads beyond the respiratory tract to other organs of the body, and symptoms vary depending on the organ affected, and may include:
- Meningitic tuberculosis (inflammation of the brain membranes) causes severe headaches, neurological irritability, and in severe cases, seizures
- Joint or Bone tuberculosis manifests as chronic pain or stiffness in the joints.
- Swollen lymph nodes, especially in the neck, which may become sore and sometimes secrete fluid
These symptoms are similar to other pediatric illnesses, so it is important to see a doctor when fever, cough, or weight loss persists, to confirm the diagnosis with appropriate tests.
Diagnosis of tuberculosis in children
Diagnosing tuberculosis in children is a delicate process that requires a combination of history, clinical examination, laboratory, and radiological tests. The doctor usually starts by asking the parents about the child’s symptoms and possible contact with a TB patient, and then performs a general physical examination to assess the child’s health.
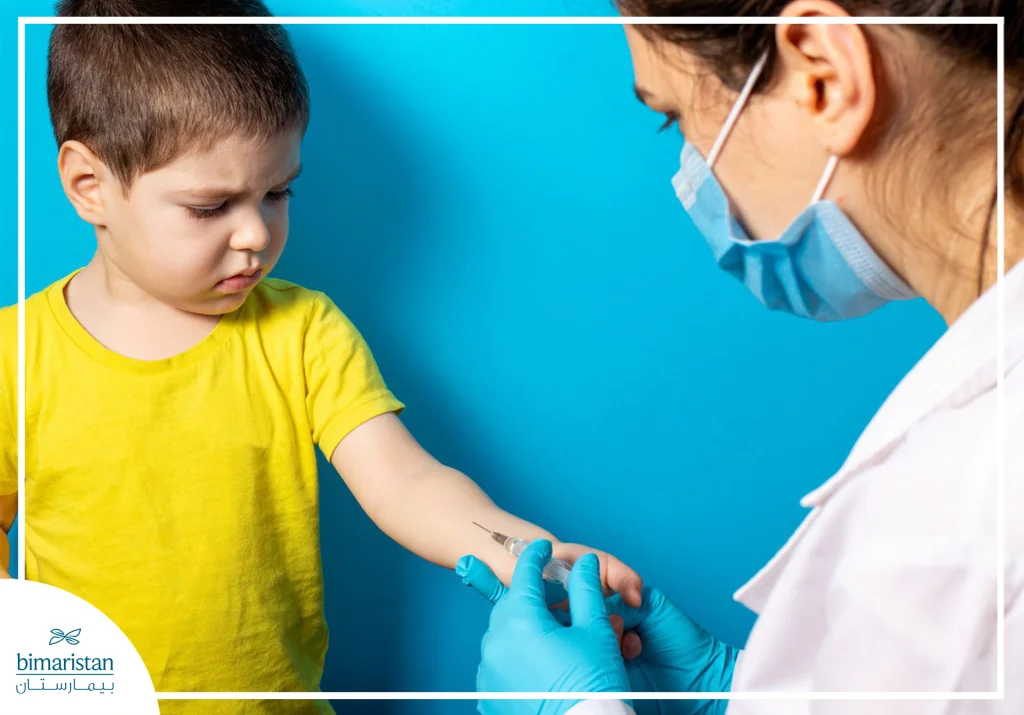
Skin test for tuberculosis
Also known as the tuberculin test or Mantoux test, this test is used to detect the presence of a latent infection. A small amount of test material is injected under the skin in the forearm, and the result is checked after 48-72 hours. The test is considered positive if a swollen mass of a certain size appears, indicating that the child has a TB infection. This test is recommended for children who may have been exposed within the past five years or who come from areas where the disease is prevalent.
Blood test (IGRA)
IGRA (Interferon gamma release assay) is a specialized blood test used to screen for tuberculosis infection, measuring the response of immune cells to Mycobacterium tuberculosis proteins in a small blood sample. This test is highly accurate and unaffected by the BCG vaccine, making it a preferred option for children who have received the vaccine. It is often recommended for children over five years of age or when skin test results are difficult to interpret.
Chest radiography
A chest X-ray is an essential step when pulmonary tuberculosis is suspected, as it shows characteristic changes such as fibrosis or enlarged lymph nodes in the mediastinum. This test helps differentiate between latent infection and active disease.
Advanced lab tests
Sputum tests are used to confirm the presence of the germ in the respiratory tract, but children often cannot produce sputum, so a procedure called gastric aspiration is used to collect a sample containing germs inhaled during sleep. Samples of urine, lymph nodes, or cerebrospinal fluid can also be analyzed, depending on the location of the infection. Samples are tested with techniques such as bacterial culture or PCR testing (GeneXpert Ultra), which determines the presence of the germ and its type of drug resistance.
Assessing the type of infection
If the tests show that the child is carrying the germ without clinical signs or radiographic changes, he is diagnosed with latent tuberculosis and treated prophylactically to prevent it from turning into the active form, while the presence of clinical symptoms or abnormal radiographs with positive test results indicates active tuberculosis that requires full treatment and careful evaluation of the appropriate drugs.
Accurate and early diagnosis is crucial to avoid complications, especially in young children who can quickly progress to serious forms of the disease, as early detection allows the most appropriate treatment to be chosen and followed effectively until full recovery.
Treatment of tuberculosis in children
Treatment for tuberculosis in children aims to eliminate the germ, prevent the development of drug resistance, and ensure a full recovery. The treatment plan varies according to the type of infection, as latent tuberculosis and active tuberculosis have special protocols that are determined by the doctor based on the child’s age and health condition.
1. Treatment of latent tuberculosis
Treatment is recommended for children with latent TB infection even if they have no symptoms, as they are at risk of developing active disease later on. Treatment is usually based on taking anti-TB drugs for 3 to 9 months, depending on the recommended regimen. The most common regimens are isoniazid daily for 6 to 9 months, or a shorter regimen that combines isoniazid and rifapentine once a week for 12 weeks under direct medical supervision.
2. Treatment of active tuberculosis
Treatment for active TB requires a combination of four main drugs: Isoniazid, rifampicin, pyrazinamide, and ethambutol for the first two months of treatment, followed by an additional four months of treatment using only isoniazid and rifampicin. Doses are carefully calculated according to the child’s weight, and regular medical monitoring is necessary to monitor response and ensure liver and hearing health. In severe cases such as meningitic or bone tuberculosis, the treatment period may extend to 12 months or more.
3. The importance of adherence to treatment (Directly Observed Treatment (DOT))
Adherence to taking anti-TB medications on time is key to ensuring full recovery and preventing the emergence of drug-resistant strains, as early discontinuation of treatment or irregular dosing can lead to more serious re-infection and make it more difficult to treat in the future.
To ensure full adherence, many countries have programs known as Directly Observed Therapy (DOT), where a health worker follows the child while taking medications on a daily or several times a week, whether in the clinic, through home visits, or even through video monitoring. This system aims to ensure the child’s adherence to treatment, monitor any potential side effects, and promote communication between the family and the medical team to optimize treatment outcomes.
Possible side effects of pediatric tuberculosis treatment
Side effects of anti-tuberculosis drugs are rare in children, but may include:
- Nausea or loss of appetite at the beginning of treatment
- Minor liver effects are rare, so regular medical monitoring is recommended
- Orange discoloration of urine and tears when using rifampicin, which is a normal and not alarming effect
- In rare cases, ethambutol may cause vision issues, so regular eye exams are recommended during long-term treatment
Most children begin to improve within a few weeks of starting treatment, and usually become non-infectious after about two weeks of regular medication adherence.
Preventing tuberculosis in children
The BCG vaccine is given to newborns in countries where the disease is prevalent to protect them from serious forms such as meningitic tuberculosis and miliary tuberculosis, and contributes to reducing mortality rates among young people. Good ventilation of homes and classrooms and avoiding contact with people with active TB also help reduce transmission, while it is recommended to test children in contact and treat any latent infection before it turns into an active disease.
Attention to balanced nutrition, adequate sleep, and early detection in schools and health centers are key factors in strengthening a child’s immunity and resistance to the disease. Simple preventive practices, along with regular immunization, are the cornerstone of protecting children from TB and limiting its spread in the community.
In conclusion, tuberculosis in children is one of the diseases that can be completely cured when detected early and adhering to the recommended treatment, and prevention through vaccination and good health care remains the most important way to protect children from the complications of this disease and limit its spread in the community.
Sources:
- Thomas, T. A. (2017). Tuberculosis in children. Pediatric Clinics of North America, 64(4), 893-909. https://doi.org/10.1016/j.pcl.2017.03.010
- Centers for Disease Control and Prevention. (2025, April 17). Tuberculosis in children.

