.floating_btn{ display:none !important; } .println-contact-form-button-element{ display:none !important; }
في السنوات الأخيرة، باتت كسور القدم تشكل نسبة كبيرة من إصابات الطرف السفلي، حيث تُشير دراسة إلى أن معدل وقوع كسور القدم بلغ حوالي 138.7 لكل 100,000 شخص في السنة في عام 2019. وتُشير بيانات أخرى إلى أن كسور القدم قد تمثّل نحو ثلث جميع كسور الأطراف السفلى لدى البالغين.
هذا الارتفاع في الإصابات يعكس تأثيرات عدة عوامل، منها الحوادث، السقوط من ارتفاع، أو ما يُعرف بإصابات الطاقة المنخفضة، كما أشارت دراسة إلى أن حوالي 98.7٪ من كسور القدم تعزى إلى إصابات طاقة منخفضة. ويُعَدّ هذا المؤشر دليلاً على حجم التأثير الذي تركّته كسور القدم على الصحة العامة والحاجة إلى استراتيجيات علاج وفحوص دقيقة للمرضى المتأثرين.
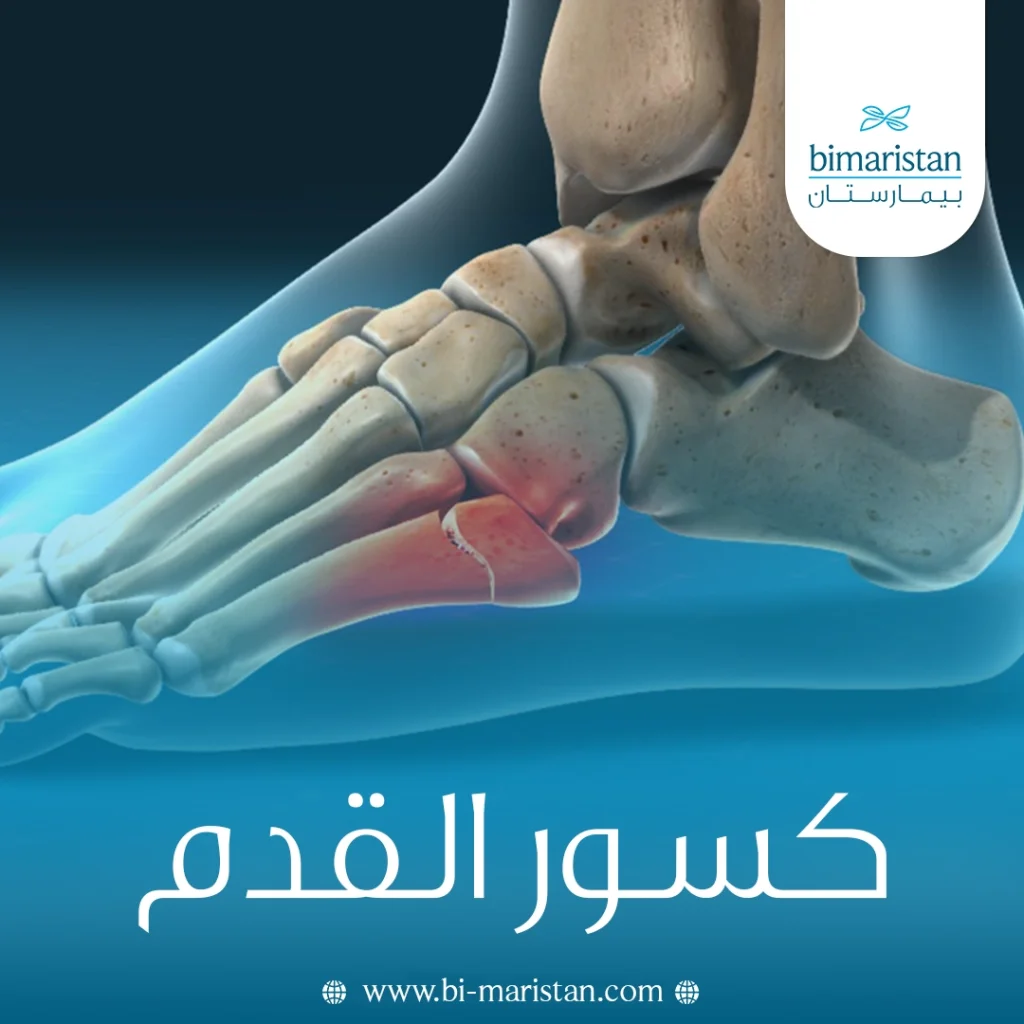
ما هو كسر القدم؟
تعد كسور القدم من أكثر أنواع الكسور شيوعاً في الطرف السفلي، إذ يُصيب إحدى عظام القدم البالغ عددها 26 عظمة تتوزع بين الكعب، المشط، والأصابع. قد يحدث الكسر نتيجة السقوط أو الصدمات المباشرة أو الإجهاد المتكرر الناتج عن الأنشطة الرياضية المكثفة، وتختلف شدة كسور القدم من شروخ دقيقة في العظام الصغيرة إلى كسور كاملة تتطلب تثبيتاً جراحياً، ويُشير الأطباء إلى أنّ كسور عظام القدم الأمامية هي الأكثر شيوعاً، يليها كسور الكعب وكسور الكاحل التي قد تمتد أحياناً لتشمل عظام الساق السفلية.
وتُظهر الدراسات أنّ كسر مشط القدم وكسر الكعب من الإصابات التي تزداد نسبتها بين الرياضيين والعمال الذين يعتمدون على الوقوف لفترات طويلة، كما يمكن أن تترافق كسور القدم مع إصابات أخرى مثل كسر الكاحل أو كسر الظنبوب في حالات الحوادث العنيفة، ويُعَدّ التشخيص الدقيق والمتابعة المبكرة أمراً ضرورياً لتجنّب المضاعفات واستعادة القدرة على الحركة بشكل طبيعي وسليم.
أنواع كسور القدم
تختلف أنواع كسور القدم حسب موقع العظم المصاب وشدة الضرر الحاصل، ويعتمد تحديد النوع على الفحص السريري ونتائج التصوير الشعاعي، إذ تساعد معرفة نوع الكسر في وضع الخطة العلاجية المناسبة وتقدير فترة التعافي، فيما يلي أبرز الأنواع التي تُشاهد سريرياً:
كسر الكعب
يُعد من أكثر الكسور خطورة في القدم، وغالباً ما يحدث نتيجة السقوط من ارتفاع أو الحوادث المرورية، يعد هذا النوع من الكسر قد يمتد إلى المفصل تحت الكاحل، مما يؤدي إلى تورم شديد وألم حاد وصعوبة في تحريك القدم. يُعتبر من الإصابات المعقدة التي قد تتطلب تثبيتاً جراحياً دقيقاً لتفادي تشوه شكل القدم أو حدوث التهاب مفصلي لاحقاً.
كسر مشط القدم
هو من الكسور الشائعة جداً وخاصةً في الرياضيين والعمال الذين يقفون لفترات طويلة، وقد يكون الكسر بسيطاً ناتجاً عن إجهاد متكرر أو عن صدمة مباشرة. في الحالات البسيطة يُعالج بالتثبيت أو الجبيرة، أما في الكسور المتعددة أو المنزاحة فقد يحتاج إلى تدخل جراحي. إهمال العلاج قد يؤدي إلى اختلال في توازن القدم أثناء المشي أو الركض.
كسر الكاحل المصاحب
يحدث عندما يمتد الكسر إلى مفصل الكاحل أو العظام المجاورة له مثل كسر الظنبوب أو كسر الشظية، هذا النوع أكثر تعقيداً لأنه يؤثر على ثبات المفصل ووظيفة القدم ككل، تتطلب معظم هذه الحالات جراحة لإعادة المحاذاة الطبيعية للعظام ومنع حدوث خشونة مبكرة في المفصل.
كسر الإجهاد
ينتج عن إجهاد متكرر على العظام، ويُلاحظ بكثرة في العدّائين أو العسكريين. يظهر تدريجياً دون إصابة واضحة مسبقة، ويترافق مع ألم مزمن يزداد عند النشاط ويخف مع الراحة. يحتاج المريض في هذه الحالة إلى راحة طويلة وعلاج طبيعي لتفادي تحوّل الكسر البسيط إلى كسر كامل.
كسر أصابع القدم
من الكسور الشائعة والبسيطة عادة، وغالباً ما تحدث نتيجة اصطدام مباشر أو سقوط جسم ثقيل على القدم. رغم بساطتها، إلا أن إهمالها قد يؤدي إلى تيبّس المفاصل أو انحراف دائم في الإصبع المصاب، تُعالج غالباً بالتثبيت البسيط أو الربط بالأصبع المجاور.
أسباب كسور القدم
تحدث كسور القدم نتيجة مجموعة متنوعة من العوامل التي تؤثر في قوة العظام أو تتسبب في تعرّضها لإصابة مباشرة أو إجهاد متكرر، وتُشير الإحصاءات الطبية إلى أن أكثر الأسباب شيوعاً ترتبط بالحوادث والأنشطة اليومية والرياضية، إضافةً إلى أمراض تُضعف بنية العظام وتجعلها أكثر عرضة للكسر، من أهم هذه الأسباب:
- السقوط أو الالتواء المفاجئ: يُعد السقوط على القدم أو التواءها بقوة من أكثر الأسباب شيوعاً لحدوث كسور القدم، خصوصاً لدى كبار السن أو أثناء ممارسة الأنشطة الرياضية.
- الإصابات الرياضية: الرياضات التي تعتمد على الجري أو القفز مثل كرة القدم أو السلة أو الجري لمسافات طويلة تُعرّض القدم لإجهاد متكرر يؤدي إلى حدوث كسور الإجهاد.
- الحوادث المرورية أو السقوط من ارتفاع: الإصابات الناتجة عن الصدمات العنيفة تُسبب كسوراً معقدة تشمل الكعب والكاحل والعظام المجاورة، وقد تمتد أحياناً إلى الساق.
- الإجهاد المتكرر أو الحمل الزائد: الاستخدام المفرط للقدم دون فترات راحة كافية يؤدي إلى كسور صغيرة متكررة، خصوصاً في العدّائين والعسكريين.
- هشاشة العظام: من الأسباب المرضية الشائعة التي تُضعف العظام وتجعلها أكثر عرضة للكسر حتى عند التعرض لضغط بسيط أو سقوط طفيف.
- التهاب المفاصل: يؤدي الالتهاب المزمن إلى ضعف البنية المفصلية والعظمية في القدم، مما يزيد من خطر الكسر العفوي أو الناتج عن إصابات بسيطة.
- اضطرابات التمثيل الغذائي ونقص فيتامين D: هذه الحالات تُضعف العظام وتجعلها أكثر هشاشة، خصوصاً الفقرات والعظام الطويلة والقدم.
- داء السكري ومضاعفاته: ضعف التروية الدموية وفقدان الإحساس العصبي في القدم لدى مرضى السكري يزيد احتمال حدوث الكسور دون ملاحظة المريض لها فوراً.
أعراض كسور القدم
تظهر أعراض كسور القدم عادةً بشكلٍ فوري بعد الإصابة، وتختلف شدتها تبعاً لموقع الكسر ونوعه، إنّ بعض الكسور تكون واضحة منذ اللحظة الأولى بينما قد تمر الكسور الصغيرة أو الناتجة عن الإجهاد دون ملاحظة فورية، ويعد إدراك هذه الأعراض أمراً ضرورياً للحصول على التشخيص والعلاج المبكرين وتفادي المضاعفات طويلة الأمد، من أهم هذه الأعراض:
- ألم حاد ومفاجئ في القدم: يُعتبر العرض الأكثر شيوعاً، إذ يشعر المريض بألم شديد يزداد عند محاولة الوقوف أو المشي، وقد يمتد إلى الكاحل أو الساق حسب موقع الكسر.
- تورم وانتفاخ واضح: يحدث نتيجة الالتهاب والتجمع الدموي حول موضع الكسر، ويُلاحظ عادة بعد وقت قصير من الإصابة.
- كدمات أو تغير في لون الجلد: تُشير إلى وجود نزيف داخلي بسيط حول العظم المكسور، وغالباً ما تظهر بعد ساعات قليلة من الإصابة.
- تشوه في شكل القدم أو انحرافها: في الكسور الشديدة أو المنزاحة قد يتغير شكل القدم أو زاوية المفصل بشكل ملحوظ.
- صعوبة أو عجز عن المشي أو تحميل الوزن: المريض يجد صعوبة في تحريك القدم أو الوقوف عليها بسبب الألم أو فقدان الثبات الهيكلي.
- الإحساس بطقطقة أو صوت عند الإصابة: يُمكن أن يُسمع أو يُشعر بصوت كسر عند حدوث الإصابة، وهو دليل على كسر في العظم.
- خدر أو ضعف في الأصابع: قد يحدث نتيجة تهيّج الأعصاب أو الضغط الناتج عن التورم، ويُعد مؤشراً على ضرورة التقييم الطبي الفوري.
طرق تشخيص كسور القدم
يعتمد تشخيص كسور القدم على الجمع بين الفحص السريري الدقيق ووسائل التصوير الطبي لتحديد موقع الكسر وشدّته بدقة، يهدف الطبيب إلى استبعاد الإصابات الأخرى المرافقة مثل تمزّق الأربطة أو تلف الأعصاب، وضمان وضع خطة علاجية مناسبة لكل حالة، تختلف وسائل التشخيص حسب نوع الإصابة وشدّتها، وفيما يلي أبرز الطرق المعتمدة طبياً:
الفحص السريري
يبدأ تشخيص كسرالقدم عادةً بالفحص البدني، حيث يقوم الطبيب بتقييم شكل القدم وحركتها، مع الضغط على مناطق محددة لتحديد موضع الألم والتورم، كما يتم التأكد من سلامة تدفق الدم والإحساس العصبي في القدم والأصابع. يُستخدم الفحص السريري كخطوة أولى لتقدير شدة الإصابة وتوجيه القرار حول الحاجة للتصوير الإشعاعي، في حالات الكسور البسيطة أو الإجهادية قد يكتفي الطبيب بهذا الفحص المبدئي مع متابعة دورية للتأكد من التحسّن.
التصوير بالأشعة السينية
تُعد الأشعة السينية الوسيلة الأساسية لتشخيص معظم حالات كسور القدم، إذ تُظهر موضع الكسر بدقة وتُساعد في تحديد ما إذا كان الكسر مغلقاً أو مفتوحاً، بسيطاً أو متعدداً. تُستخدم عادة كخيار أول بعد الفحص السريري، وهي ضرورية لتوجيه قرار الطبيب حول التثبيت أو الجراحة، في كثير من الحالات يُجرى التصوير من أكثر من زاوية للحصول على رؤية شاملة لتركيب العظام.
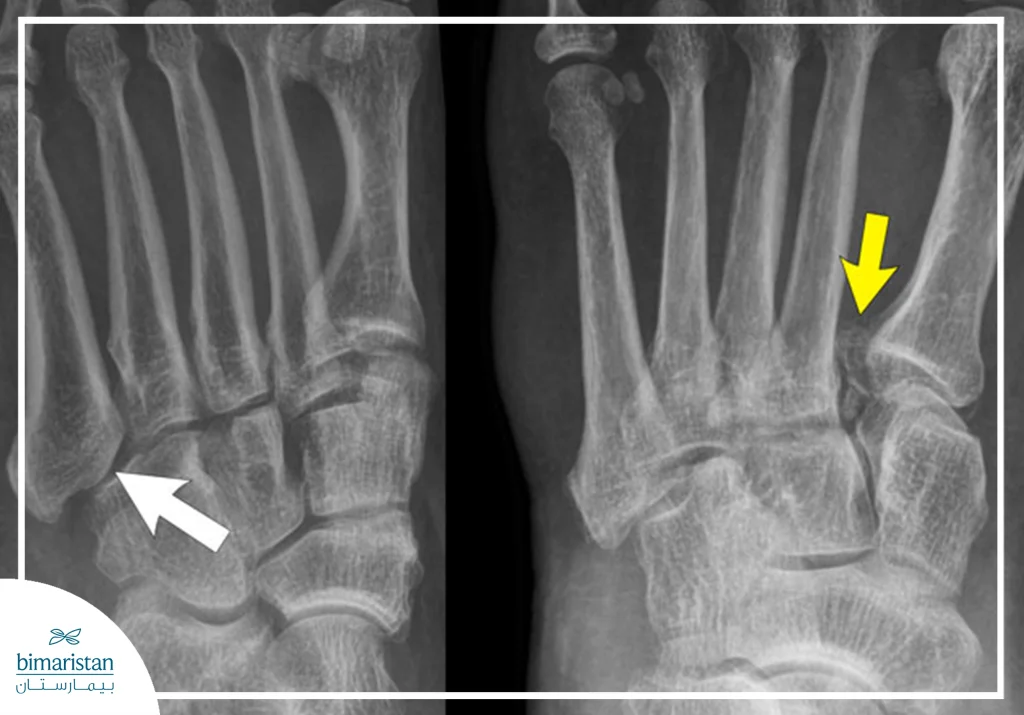
التصوير المقطعي المحوسب
يُستخدم هذا الفحص عندما تكون الأشعة السينية غير كافية لإظهار تفاصيل العظم بدقة خصوصاً في حالات الكسور المعقّدة مثل كسور الكعب أو المفصل تحت الكاحل. يوفّر التصوير المقطعي صوراً ثلاثية الأبعاد تسمح للطبيب بتقييم مدى تفتت العظم ومحاذاة القطع العظمية، يُعتبر أداة مهمة قبل التخطيط للجراحة أو عند الحاجة لتقييم دقيق لمضاعفات ما بعد الكسر.
التصوير بالرنين المغناطيسي
يُستخدم لتقييم الأنسجة الرخوة المحيطة بالعظم مثل الأربطة والأوتار والغضاريف، كما يُعد وسيلة فعّالة لاكتشاف كسور الإجهاد التي قد لا تظهر في الأشعة السينية المبكرة، يُلجأ إلى الرنين المغناطيسي عندما يكون الألم مستمراً رغم عدم ظهور كسر واضح في الأشعة التقليدية أو عند الاشتباه بوجود تلف في المفصل أو الأربطة.
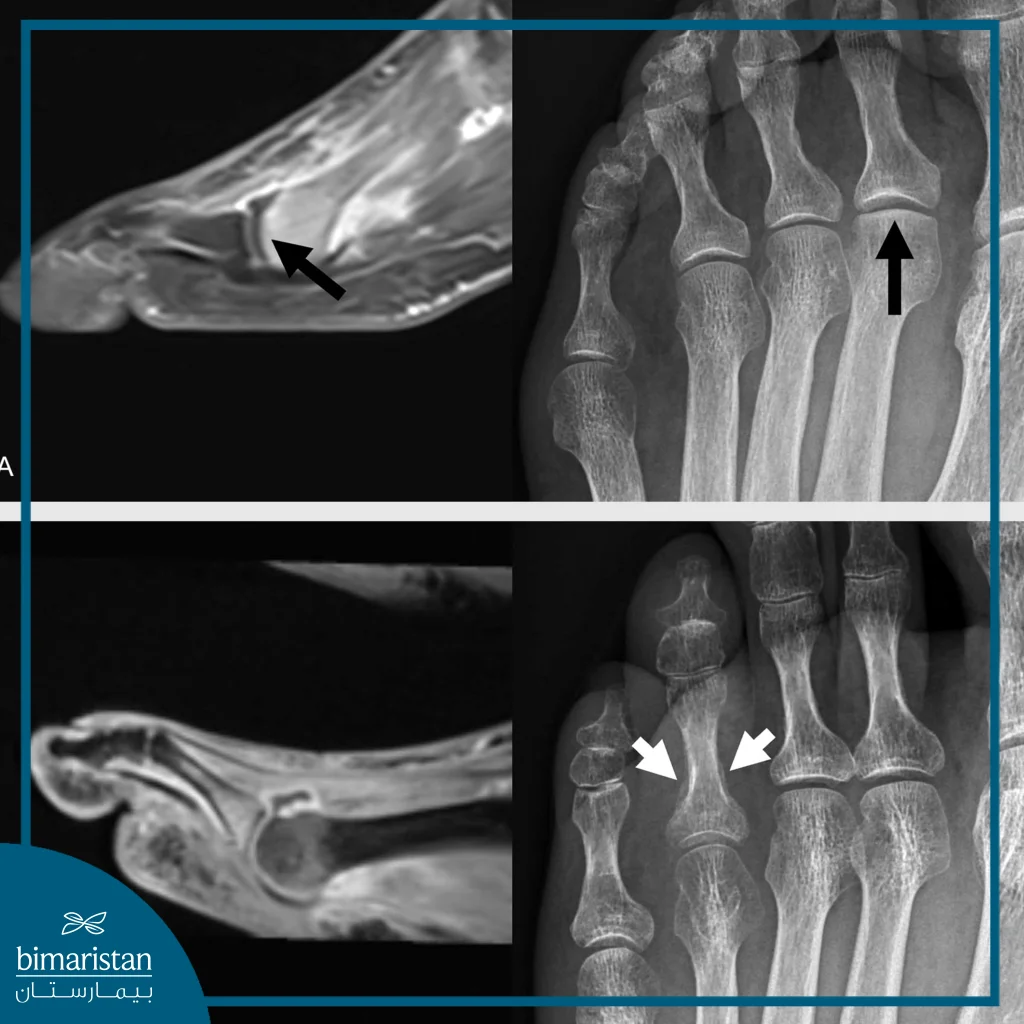
فحوص إضافية
يتم اللجوء إلى فحص العظام (Bone Scan) للكشف عن الكسور الدقيقة أو لتقييم الالتئام بعد العلاج، بينما يُستخدم فحص كثافة العظام (DEXA) في الحالات التي يُشتبه فيها بوجود هشاشة عظام مزمنة تزيد خطر الكسور، تُعد هذه الفحوص مكمّلة وتُستخدم عندما تكون الصور التقليدية غير كافية لتحديد سبب الأعراض أو بطء الشفاء.
طرق علاج كسور القدم
يعتمد علاج كسور القدم على شدة الإصابة، نوع الكسر، وموقعه في القدم، يهدف العلاج إلى إعادة العظام إلى وضعها الطبيعي، تخفيف الألم، ومنع المضاعفات طويلة الأمد. تُستخدم الطريقة التحفظية في الكسور البسيطة غير المنزاحة، بينما تتطلب الكسور المعقدة أو المفتوحة التدخل الجراحي لتحقيق الالتئام السليم واستعادة الوظائف الطبيعية للقدم، من أهم طرق العلاج:
العلاج التحفظي (غير الجراحي)
يُستخدم هذا العلاج عادةً في الكسور البسيطة أو الكسور غير المنزاحة، حيث لا يكون هناك انفصال واضح بين قطع العظم. يشمل التثبيت بالجبيرة أو الحذاء الطبي لمنع الحركة، إضافةً إلى الراحة ورفع القدم لتقليل التورم وتحسين الدورة الدموية، كما يُنصح المريض أيضاً باستخدام الثلج في الأيام الأولى لتخفيف الألم، يلي ذلك برنامج تدريجي للعلاج الطبيعي لاستعادة الحركة والقوة، تُعد هذه الطريقة فعّالة عندما يكون الكسر مستقراً، وتحقق شفاءً كاملاً عادةً خلال 6 إلى 8 أسابيع دون الحاجة إلى جراحة.
العلاج الدوائي
يُستخدم لتخفيف الأعراض وتسريع التعافي، ويكون مناسباً مع كل أنواع الكسور. تشمل الأدوية المسكنات لتخفيف الألم والالتهاب، والمضادات الحيوية في الكسور المفتوحة لمنع العدوى. كما تُستخدم مكملات الكالسيوم وفيتامين D لتعزيز التئام العظام، بينما توصف أدوية زيادة كثافة العظام مثل البيسفوسفونات في حالات هشاشة العظام التي تزيد خطر الكسور.
العلاج الجراحي
يتم تطبيق هذا الأسلوب في الكسور المنزاحة والمعقدة والمفتوحة أو التي تفشل فيها الطرق التحفظية، حيث يهدف التدخل الجراحي إلى إعادة المحاذاة الطبيعية للعظام وتثبيتها باستخدام أدوات معدنية لضمان الالتئام الصحيح ومنع التشوهات، من أهم خطوات إجراء العملية:
- التخدير والتحضير الجراحي: يُخضع المريض للتخدير العام أو النصفي حسب موضع الكسر، ثم تُعقم منطقة القدم بدقة لتقليل خطر العدوى.
- إعادة المحاذاة: يقوم الجرّاح بإرجاع قطع العظم إلى وضعها الطبيعي، مع التأكد من استقامة المحاذاة لتفادي مشاكل المشي لاحقاً.
- التثبيت الداخلي: تُستخدم مسامير، صفائح، أو قضبان معدنية لتثبيت العظام، ويُحدد نوع التثبيت حسب حجم الكسر ومدى تعقيده.
- فحص استقرار القدم والدورة الدموية: يُضمن استقرار المفصل وعدم الضغط على الأعصاب أو الأوعية الدموية.
- إغلاق الجرح وتضميده: تُغلق طبقات الجلد بعناية ويُوضع ضماد وجبيرة لحماية القدم.
- المتابعة بعد الجراحة وإعادة التأهيل: يبدأ المريض برنامجاً تدريجياً للعلاج الطبيعي لتحسين القوة والمرونة، ويستمر لفترة عدة أسابيع تحت إشراف الفريق الطبي لضمان تعافي كامل ووظيفة طبيعية للقدم.
مضاعفات العمل الجراحي لعلاج كسور القدم
على الرغم من أنّ العلاج الجراحي لكسور القدم يُعد ضرورياً في كثير من الحالات المعقدة، إلا أنّه قد يصاحبه بعض المضاعفات التي يجب على المرضى توقعها ومناقشتها مع الفريق الطبي قبل الإجراء. تشمل هذه المضاعفات التأثيرات المحتملة على العظام، المفاصل، والأعصاب المحيطة بالقدم، من أهم هذه المضاعفات:
- العدوى في موقع الجراحة: يمكن أن تحدث عدوى سطحية أو عميقة بعد العملية، وتتطلب أحياناً مضادات حيوية أو تدخل جراحي إضافي لإزالة الأنسجة المصابة.
- نزيف مفرط أثناء الجراحة أو بعدها: قد يؤدي إلى فقدان دم شديد يستلزم نقل دم أو إجراءات إضافية للسيطرة عليه.
- فشل التئام العظام: في بعض الحالات قد لا يلتئم الكسر بشكل كامل، ما يؤدي إلى حركة غير طبيعية بين العظام ويستلزم إعادة التدخل الجراحي.
- إصابة الأعصاب أو فقدان الإحساس: قد يتعرض أحد الأعصاب أثناء الجراحة للضغط أو التلف، مما يسبب خدر أو ضعف في أصابع القدم أو الكاحل.
- آلام مستمرة بعد العملية: بالرغم من نجاح العملية، قد يعاني بعض المرضى من ألم متواصل نتيجة التهابات أو تصلب مفصلي.
- تحرك أو كسر الأجهزة المعدنية: المسامير أو الصفائح المعدنية قد تتحرك أو تنكسر، مما يستلزم مراجعة الطبيب وربما إعادة تثبيت العظم.
- مشاكل التئام الجرح والندوب: قد يحدث بطء في التئام الجلد أو تكون ندبات كبيرة، ويستلزم مراقبة طبية دقيقة لضمان التعافي الطبيعي.
مزايا علاج كسور القدم في تركيا
تُعد تركيا من الوجهات الطبية الرائدة لعلاج كسور القدم، حيث تجمع بين الخبرة الجراحية المتقدمة والتقنيات الحديثة لتقديم رعاية شاملة للمرضى. توفر المستشفيات التركية خدمات متكاملة تشمل التشخيص الدقيق، العلاج التحفظي أو الجراحي، والمتابعة بعد العملية، مما يضمن نتائج ناجحة وراحة للمريض، من أهم هذه المزايا:
- كفاءة عالية للأطباء والجراحين: يمتلك الأطباء في تركيا خبرة واسعة في إجراء عمليات تثبيت كسور القدم بما يضمن دقة إعادة المحاذاة وتقليل المضاعفات.
- مستشفيات مجهزة تجهيزاً حديثاً: تعتمد المستشفيات التركية على أحدث أجهزة التصوير والأدوات الجراحية التي تساعد في إجراء العملية بدقة وفعالية عالية.
- تكلفة تنافسية مقارنة بالدول الأخرى: تقدم تركيا أسعاراً مناسبة للعلاج الجراحي دون التأثير على جودة الرعاية الطبية.
- برامج متابعة شاملة بعد العملية: تشمل برامج إعادة التأهيل والعلاج الطبيعي لضمان التئام العظام واستعادة الحركة بشكل كامل.
- خدمات مخصصة للمرضى الدوليين: تتضمن الترجمة والإقامة والتنقل مما يسهل على المرضى متابعة العلاج دون أي تعقيدات.
- دمج أحدث التقنيات العلاجية: يمكن الجمع بين الجراحة والعلاج الطبيعي والعلاجات المساندة لتحقيق أفضل نتائج ممكنة وتقليل المضاعفات.
وختاماً، تشكل عملية تثبيت كسور القدم خطوة أساسية لاستعادة وظيفة القدم وتقليل المضاعفات المحتملة الناتجة عن الإصابات العظمية المختلفة، ويعتمد اختيار العلاج بين الطرق التحفظية أو الجراحية على نوع الكسر، شدته، وموقعه في القدم، مع مراعاة عوامل مثل عمر المريض وحالته الصحية العامة، يضمن العلاج الجراحي استقرار العظام بشكل فعّال، ويساعد على تخفيف الألم واستعادة القدرة على الحركة بشكل أسرع مقارنة بالطرق التقليدية في الكسور المعقدة.
تُظهر البيانات الطبية أن التدخل المبكر والمتابعة الدقيقة بعد العملية يزيدان من نسب نجاح الشفاء ويقللان من مضاعفات مثل العدوى أو فشل الالتئام أو مشاكل الأعصاب، كما توفر تركيا بيئة طبية متقدمة لعلاج كسور القدم، حيث تجمع بين خبرة الأطباء، أحدث الأجهزة الجراحية، والتكلفة المناسبة، مما يجعلها خياراً مثالياً للمرضى الباحثين عن جودة رعاية طبية عالية. في النهاية، يُعد التشخيص المبكر والعلاج الدقيق والمتابعة المستمرة عناصر أساسية لتحقيق التعافي الكامل واستعادة النشاط الطبيعي للقدم بشكل فعّال للغاية.
المصادر:
- Lenz, C. G., Raith, C., Urbanschitz, L., Tondelli, T., Eid, K., Niehaus, R., & Hodel, S. (2022). The Metatarsal Cortical Index as an Indicator of Insufficiency Fracture of the Foot. Journal of Foot & Ankle Surgery, 61(3), 637‑640
- Gissane W. “A dangerous type of fracture of the foot.” J Bone Joint Surg Br. 1951 Nov;33‑B(4):535‑538.
- Kay, R. M., & Tang, C. W. (2001). Pediatric foot fractures: evaluation and treatment. Journal of the American Academy of Orthopaedic Surgeons, 9(5), 308‑319.