تُعدّ تشوهات الأصابع عند الأطفال من أكثر العيوب التشريحية الخِلقية شيوعاً بين حديثي الولادة، إذ قد تظهر على شكل التحام بين إصبعين أو أكثر (الأصابع الملتصقة) أو نمو إصبع إضافي في اليد أو القدم (الأصابع الإضافية). تنتج هذه الحالات غالباً عن اضطرابات وراثية أو تطورية تحدث أثناء تكوّن الجنين في الرحم، وتختلف شدتها من تشوّهات بسيطة لا تؤثر على الحركة إلى حالات معقدة قد تحدّ من الوظيفة الطبيعية للأطراف.
تُظهر الإحصائيات أنّ هذه التشوّهات تُصيب نحو حالة واحدة من كل ألف ولادة، مما يجعلها من أكثر التشوهات الخلقية في اليد شيوعاً. وتكمن أهمية التشخيص المبكر في تحديد نوع التشوّه ومدى تأثيره على النمو الحركي للطفل، مما يساعد الأطباء في وضع خطة علاجية دقيقة تشمل الجراحة أو إعادة التأهيل الفيزيائي عند الحاجة، ويُسهم التدخل المبكر في استعادة الشكل والوظيفة الطبيعية لليد أو القدم، ويُحسّن جودة حياة الطفل وقدرته على التطور الحركي الطبيعي.
ما هي تشوّهات الأصابع عند الأطفال؟
تشوّهات الأصابع والأطراف هي اضطرابات خلقية تصيب تكوّن اليدين أو القدمين عند الجنين، وينتج عنها تغيّر في الشكل أو العدد أو الوظيفة، قد تظهر هذه التشوهات على شكل التحام بين الأصابع، أو وجود أصابع إضافية، أو نقص في عدد الأصابع، أو حتى قصر أو اعوجاج في العظام والأطراف.
تنشأ هذه الحالات نتيجة خلل في نمو العظام أو الأنسجة أثناء المرحلة الجنينية، وغالبًا ما تكون مرتبطة بعوامل وراثية أو طفرات جينية، وقد تحدث أحيانًا دون سبب واضح، وتؤثر هذه التشوهات بدرجات متفاوتة على المظهر الجمالي والقدرة الحركية، وتُعد من أكثر الاضطرابات الخلقية التي تتطلب تدخلاً جراحيًا أو تأهيليًا مبكرًا لتحسين وظيفة اليد أو القدم وضمان نمو طبيعي للطفل.
الأنواع الشائعة تشوهات الأصابع عند الأطفال
من أبرز الأنواع الشائعة لتشوهات الأصابع عند الأطفال، الأصابع الملتقصة، والأصابع الإضافية وغيرها من التشوهات الأخرى.
الأصابع الملتصقة
تُعد الأصابع الملتصقة عيبًا خلقيًا يعني التحام إصبعين أو أكثر من أصابع اليد أو القدم معًا. وهي حالة شائعة نسبيًا وسهلة العلاج. في حال وجود تاريخ عائلي بيولوجي لحالات التصاق الأصابع أو أصابع القدم، يمكن التفكير في إجراء اختبار وراثي للكشف عن الطفرة الجينية المسؤولة عن هذه الحالة.
أنواع الأصابع الملتصقة
قد يستخدم الطبيب المعالج بعض المصطلحات لوصف حالة الأصابع أو أصابع القدم الملتحمة لدى الطفل، مثل:
- التحام بسيط: هو التحام الأصابع أو أصابع القدم بالجلد والأنسجة الرخوة فقط.
- التحام معقد: يعني أن عظام وأعصاب وأوعية الدم عند الطفل ملتحمة أيضًا، إضافة إلى الجلد والأنسجة الرخوة.
- التحام كامل: أي أن طول الإصبعين أو أصابع القدمين ملتحم بالكامل من القاعدة حتى نهاية الظفر.
- التحام غير كامل: أي أن الالتحام يمتد فقط على جزء من طول الإصبعين.

الأصابع الإضافية
تحدث الأصابع الإضافية عندما يُولد الطفل بعدد زائد من أصابع اليد أو القدم، وغالباً ما تظهر الزيادة في يد أو قدم واحدة فقط، ويكون الإصبع الزائد صغيراً وغير مكتمل النمو، وقد لا يؤدي وظيفة طبيعية كبقية الأصابع. وتُعرف هذه الحالة أيضاً باسم فرط الأصابع، وهي من أكثر التشوّهات الخِلقية شيوعاً في الأطراف. تُعدّ الأصابع الإضافية في اليد شكلاً من الاختلافات الخِلقية في تكوين اليد، بينما تُعدّ الأصابع الإضافية في القدم أكثر التشوّهات شيوعاً في الجزء الأمامي من القدم.
أنواع الأصابع الإضافية
يعتمد نوع الحالة على مكان الإصبع الإضافي، وتنقسم إلى ثلاثة أنواع رئيسية:
- الأصابع الإضافية ما بعد المحور: وهو النوع الأكثر شيوعًا، ويحدث في حوالي مولود واحد من كل 3,000، قد يكون الإصبع الإضافي هو:
- الخنصر الإضافي في اليد
- إصبع القدم الصغير الإضافي
- الأصابع الإضافية ما قبل المحور: يحدث في نحو مولود واحد من كل 7,000، وقد يظهر الإصبع الإضافي على شكل:
- إصبع قدم كبير إضافي
- إبهام إضافي في اليد
- الأصابع الإضافية المركزية: يكون فيها إصبع أو أكثر بين الإبهام والخنصر في اليد، أو بين إصبع القدم الكبير والصغير، ويُعد هذا النوع الأندر على الإطلاق.
وقدد تكون بعض الأصابع ملتحمة جزئيًا مما يعطي مظهرًا يشبه الغشاء بين الأصابع.
تشوّهات الأصابع عند الأطفال الأقل شيوعاً
هناك أيضاً تشوهات أقل شيوعاً وتتضمن:
- نقص عدد الأصابع: هو تشوّه خلقي يُولد فيه الطفل بعدد أصابع أقل من الطبيعي في اليد أو القدم، ويحدث نتيجة فشل تكوّن أحد الأصابع أثناء النمو الجنيني.
- التحام جزئي بين العظام أو المفاصل: هو التحام غير طبيعي بين عظام الأصابع أو مفاصلها يؤدي إلى تقييد حركة الإصبع، وقد يترافق أحيانًا مع التحام جلدي خارجي.
- انحراف أو التواء الأصابع: هو انحراف أو ميل أحد الأصابع إلى الداخل أو الخارج بسبب تشوّه في شكل العظام، وغالبًا ما يصيب الإصبع الصغير في اليد.
الأسباب والعوامل المؤدية لتشوهات الأصابع عند الأطفال
تبدأ عملية تكوّن اليدين والأصابع في الرحم تقريباً خلال الأسبوع الرابع من الحمل، حيث تبدأ الخلايا الجنينية بالتمايز لتشكيل العظام والأنسجة، وأي زيادة أو نقص في نشاط الجينات المسؤولة عن هذه العملية قد يؤدي إلى خلل في النمو، مما يسبب التحاماً بين الأصابع أو زيادة في عددها. يحدث ذلك نتيجة اضطراب جيني أثناء تطور الجنين، إذ إن الجينات تُعد الشفرة الوراثية التي تنقل الصفات من الأبوين إلى الأبناء وتتحكم في تكوين ونمو الخلايا، وأي خلل في عملها قد يؤدي إلى تشوهات خلقية متفاوتة في شدتها.
كما يمكن أن تتداخل العوامل الوراثية والبيئية أثناء الحمل، مثل بعض الأدوية أو العدوى أو الإشعاع، مع هذه الجينات وتؤثر على تكوين الأطراف. وفي بعض الحالات ترتبط تشوهات الأصابع بمتلازمات وراثية معروفة، بينما يبقى السبب في حالات أخرى غير محدد بدقة، ومن المتلازمات الوراثية المعروفة التي ترتبط بتشوهات الأصابع:
- تشوهات الجمجمة والوجه مثل متلازمة كاربنتر
- خلل التنسج الغضروفي الأديمي
- تضيق القفص الصدري الخانق
- متلازمة سميث-ليمل-أوبيتز
- متلازمة روبنشتاين-تايبي
- فقر الدم دايموند-بلاكفان
- متلازمة لورنس-مون
- فقر الدم فانكوني
- تثلث الصبغي 13
- ارتباط فاكترل
- متلازمة داون
وقد تلعب العوامل العرقية والجنس دورًا في ظهور الحالة:
- أن الذكور السود أكثر عرضة للإصابة بعشر مرات من الذكور البيض
- الحالة أكثر شيوعًا بـ22 مرة عند الإناث من ذوي البشرة السوداء مقارنة بالإناث البيض
طرق تشخيص تشوهات الأصابع عند الأطفال
يُكتشف الإصبع الإضافي في أغلب الحالات أثناء التصوير بالموجات فوق الصوتية قبل الولادة أو اختبار ماقبل الولادة غير الجراحي، حيث يمكن للطبيب ملاحظة وجود إصبع زائد في يد أو قدم الجنين. وفي حال لم يُرصد خلال الحمل، يكون واضحًا عند ولادة الطفل مباشرة من خلال الفحص السريري.
بعد الولادة، يُجرى للطفل تصوير بالأشعة السينية لتحديد كيفية اتصال الإصبع الإضافي بعظام اليد أو القدم، إذ تساعد هذه المعلومات في وضع خطة العلاج الجراحي المناسبة. كما قد يُطلب إجراء اختبار جيني عبر عينة دم للتحقق من وجود طفرات وراثية أو متلازمات خلقية قد تكون مرتبطة بالحالة، خاصة في حال وجود تاريخ عائلي مماثل أو تشوهات أخرى مصاحبة.
علاج تشوهات الأصابع عند الأطفال
يعتمد علاج تشوهات الأصابع على نوع الحالة وشدتها، ويهدف إلى استعادة الشكل الطبيعي والوظيفة الكاملة لليد أو القدم. ففي حالة الأصابع الملتصقة، يكون العلاج الجراحي هو الخيار الأساسي، إذ تُجرى العملية عادة عندما يبلغ الطفل نحو عام واحد من العمر. يقوم الجراح بإجراء شق على شكل حرف (Z) لفصل الأصابع الملتحمة، مع ترقيع جلدي مأخوذ من منطقة الرسغ أو الفخذ لتغطية المساحة المكشوفة بعد الفصل، لأن الجلد الأصلي لا يكفي بعد الانفصال. أما في الحالات البسيطة التي يقتصر فيها الالتحام على أصابع القدم ولا يؤثر في الحركة، فقد لا تكون الجراحة ضرورية.
أما في حالة الأصابع الإضافية، فيُعالج الطفل بإزالة الإصبع الزائد أو البنية المكرّرة، مع الحفاظ على الأنسجة المتبقية بشكل وظيفي وسليم. تختلف طريقة العلاج بحسب طبيعة الارتباط، وتشمل الأنواع التالية، وتتضمن أنواع العلاجات المستخدمة لعلاج تشوهات الأصابع عند الأطفال:
- الكيّ الكهربائي: يُستخدم لإزالة الأصابع الصغيرة غير المكتملة (عادةً في اليد)، يتلقى الطفل تخديرًا موضعيًا، ويستخدم الطبيب تيارًا كهربائيًا آمنًا عند قاعدة الإصبع الزائد لتدمير الأنسجة المتصلة به، ويساعد الكي أيضًا على غلق الأوعية الدموية وتقليل النزيف وتسريع التئام الجلد.
- الرباط: تُستخدم ربطة ضاغطة لقطع إمداد الدم عن الإصبع الإضافي، حيث يُجرى هذا الإجراء فقط إذا كان الإصبع لا يحتوي على عظم أو أنسجة ضامة، ولا يسبب هذا الإجراء ألمًا للطفل، ويسقط الإصبع الزائد عادة بعد نحو أسبوعين.
- الجراحة: في الحالات المعقدة التي تحتوي على عظام وأوعية دموية، يتم إجراء جراحة لإزالة الإصبع الإضافي. يعتمد نوع الجراحة على التركيب التشريحي الخاص بكل طفل، وقد يحتاج الطفل إلى جبيرة أو قالب جبسي بعد العملية أثناء التعافي.
- العلاج الفيزيائي والوظيفي: بعد الجراحة، قد يحتاج بعض الأطفال إلى جلسات علاج فيزيائي أو وظيفي أو علاج يدوي، وتساعد هذه الجلسات على تحسين حركة الأصابع وقوتها واستعادة الوظيفة الطبيعية لليد أو القدم.
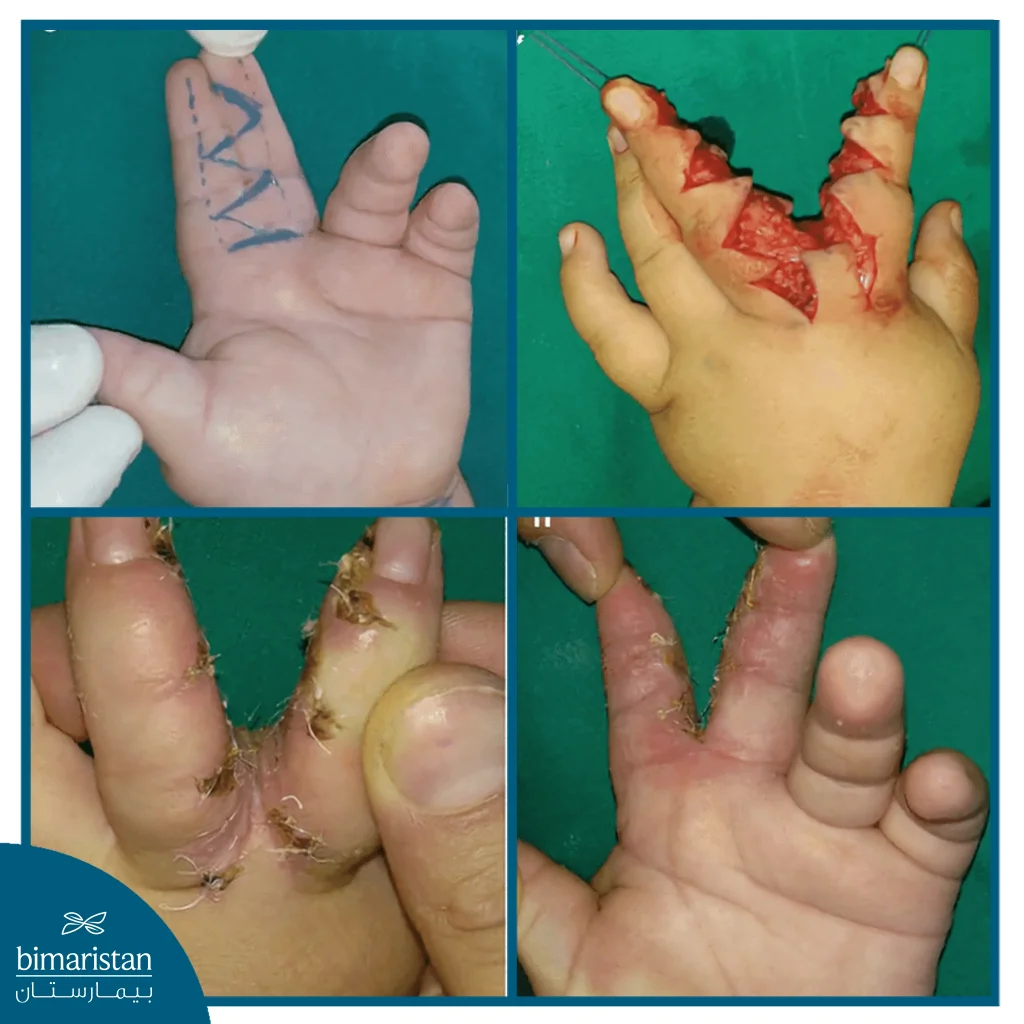
بعد أي من هذه الإجراءات، يُعدّ العلاج الوظيفي (العلاج المهني) جزءاً أساسياً من خطة التعافي، خصوصاً في حالات الأصابع الملتصقة، إذ يساعد الطفل على تحريك الأصابع بشكل منفصل واستعادة القوة والمرونة في كل إصبع على حدة. كما يمكن أن يُستخدم العلاج الفيزيائي لتحسين نطاق الحركة ومنع تيبّس المفاصل. وتُعد مشاركة الأهل في تنفيذ التمارين المنزلية خطوة مهمة جداً لضمان نتائج أفضل وتسريع الشفاء، مما يساعد الطفل على استعادة القدرة الكاملة على استخدام يده أو قدمه بشكل طبيعي ووظيفي.
نتائج تشوهات الأصابع عند الأطفال والمتابعة طويلة الأمد
تُظهر نتائج علاج تشوّهات الأصابع عادةً تحسناً كبيراً في المظهر والوظيفة الحركية بعد الجراحة، خصوصاً عند التدخل في مرحلة الطفولة المبكرة. يستطيع معظم الأطفال استخدام أيديهم أو أقدامهم بشكل طبيعي مع مرور الوقت، ويستعيدون القدرة على الإمساك والحركة الدقيقة تدريجياً، ورغم نجاح الجراحة في أغلب الحالات، فقد تظهر في بعض الأحيان حاجة لإجراء جراحة إضافية تصحيحية، خصوصاً في الحالات المعقدة أو عند وجود التحام عظمي عميق. لذا، يُعدّ الالتزام بالمتابعة الدورية مع جراح التجميل أو جراح العظام أمراً ضرورياً لتقييم نمو الأصابع ووظائفها وضمان عدم عودة أي تشوه أو تقييد في الحركة.
الوقاية من تشوهات الأصابع عند الأطفال والتشخيص المبكر
لا يمكن الوقاية من جميع حالات تشوهات الأصابع، لكنها قد تُكتشف مبكراً من خلال الفحوص الجينية قبل الزواج أو أثناء الحمل، والتي تساعد في تحديد احتمال انتقال الطفرات الوراثية المسببة للتشوه. كما يُنصح النساء الحوامل، خاصة اللواتي لديهن تاريخ عائلي لمثل هذه الحالات، بإجراء متابعة دورية بالموجات فوق الصوتية خلال الحمل للكشف المبكر عن أي اختلاف في تكوين الأطراف. ويساهم الاكتشاف المبكر في تخطيط العلاج الجراحي المناسب بعد الولادة وتحقيق نتائج وظيفية وجمالية أفضل للطفل.
ختاماً، إنّ تشوّهات الأصابع عند الأطفال من الحالات الخِلقية التي يمكن التعامل معها بنجاح كبير عند تشخيصها مبكراً ووضع خطة علاجية دقيقة تناسب طبيعة كل حالة. ويساعد التشخيص المبكر أثناء الحمل أو بعد الولادة مباشرة على التدخل في الوقت المناسب وتجنّب المضاعفات الوظيفية أو الجمالية لاحقاً.
ولقد أثبتت الأساليب الجراحية الحديثة والتقنيات الدقيقة في جراحة اليد والأطراف قدرتها على استعادة الشكل الطبيعي والوظيفة الحركية في معظم الحالات، مما يمكّن الأطفال من النمو والاعتماد على أنفسهم دون أي قيود تُذكر. وتبقى المتابعة المنتظمة والعلاج التأهيلي ركيزة أساسية لضمان أفضل النتائج وتحقيق حياة طبيعية خالية من العوائق الحركية.
المصادر:
- Hinkley, J. R., & Fallahi, A.-K. M. (2022, September 18). * Syndactyly.* In StatPearls . Treasure Island (FL): StatPearls Publishing. Available from
- Ma, C. B. (2024, August 27). Repair of webbed fingers – series — Indications. MedlinePlus.
