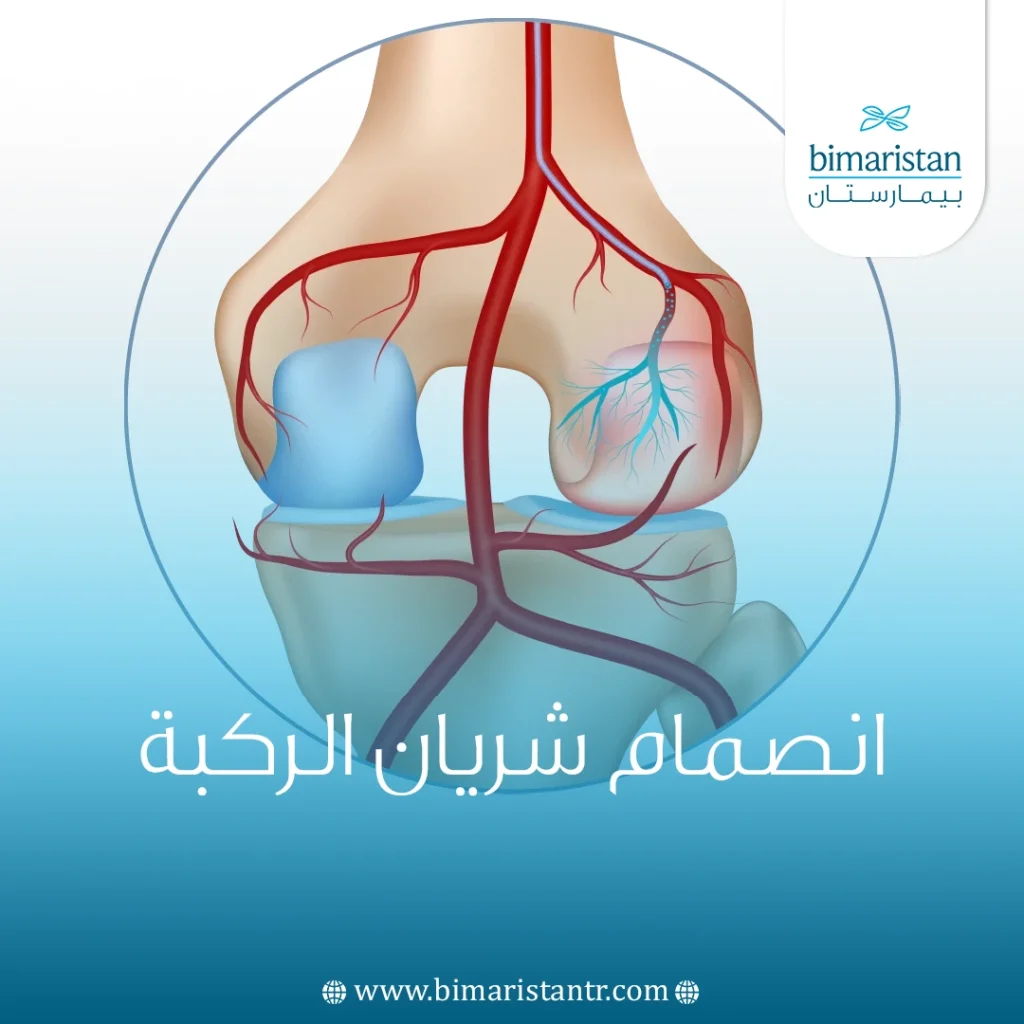
يُعد انصمام شريان الركبة من الحالات الوعائية الخطيرة التي تستدعي تشخيصاً سريعاً وتدخلاً علاجياً دقيقاً، نظراً لدوره الحيوي في تروية الطرف السفلي. يحدث الانصمام عندما يتكوّن خثرة دموية أو ينفصل جزء منها من مكان آخر في الجسم، ثم ينتقل عبر مجرى الدم ليعلق في أحد فروع الشريان المأبضي المسؤول عن تغذية أنسجة الساق والقدم. يؤدي هذا الانسداد إلى تراجع تدفق الدم بشكل مفاجئ، ما يسبب ألماً حاداً، برودة في الطرف، شحوباً، وضعفاً في النبض. وقد يتطور الأمر سريعاً إلى نقص تروية حرِج يهدد وظيفة الطرف وحياة المريض إذا لم يُعالج فوراً. مع تطور تقنيات التشخيص مثل الدوبلر والأشعة المقطعية الوعائية، أصبحت القدرة على اكتشاف الانسداد أسرع وأكثر دقة، مما يساهم في تحسين فرص نجاح العلاج المحافظ أو التدخلي.
مشكلة آلام الركبة التالية لالتهاب المفاصل التنكسي
يُعد ألم الركبة المزمن المرافق لالتهاب المفاصل التنكسي (الفصال العظمي) سببًا رئيسيًا لضعف الحركة لدى الأفراد الذين تزيد أعمارهم عن 50 عامًا، مع انتشار يتراوح بين 25–30%. ويتطلّب هذا الألم مجموعة واسعة من الأساليب العلاجية تبدأ من التدبير غير الدوائي للأعراض وصولًا إلى استبدال مفصل الركبة بالكامل، كما يؤدي إلى انخفاض ملحوظ في جودة الحياة العامة.
يشمل العلاج الأولي لألم الركبة المرتبط بالفصال العظمي تدابير محافظة، مثل العلاج الفيزيائي، واستخدام دعامات الركبة، والأدوية المسكنة والمضادة للالتهاب، ومع تفاقم شدة الألم تُستخدم الحقن داخل المفصل بالكورتيكوستيرويدات أو مشتقات حمض الهيالورونيك، وفي حال استمرار الألم وتأثيره الواضح على الحركة بالرغم من الإجراءات المحافظة، يمكن اللجوء إلى التدخلات الجراحية، بما في ذلك الاستبدال الجزئي أو الكلي للمفصل.
ينتج الألم في التهاب مفصل الركبة التنكسي عن تآكل الغضروف المفصلي، مما يؤدي إلى احتكاك عظيمات الفخذ والساق والرضفة ببعضها البعض، وتشير مقترحات حديثة إلى أن الألم قد يكون أقل ارتباطًا بالعوامل الميكانيكية وأكثر صلة بحالة التهابية مزمنة داخل المفصل، يؤدي تنكس الغضروف إلى سلسلة من التفاعلات الالتهابية في النسيج الزليلي، وتُحفَّز هذه الاستجابات على تكوين أوعية دموية وأعصاب جديدة داخل الغشاء الزليلي، ويؤدي تهيّج هذه الأعصاب في النهاية إلى الإحساس بالألم العميق المميز لالتهاب المفاصل التنكسي في الركبة.
ما هو انصمام شريان الركبة؟
يُعد انصمام شريان الركبة إجراءً حديثاً يُستخدم كخيار إضافي – وغالباً ما يكون مكملاً – لعلاج التهاب مفصل الركبة التنكسي بدرجتيه الخفيفة والمتوسطة. وقد أظهرت الدراسات الأولية نتائج مشجعة مع حدوث مضاعفات طفيفة وعابرة في معظم الحالات بعد الإجراء.
لا يُعد انصمام الشرايين داخل مفصل الركبة مفهوماً جديداً بالكامل، إذ توجد تقارير عديدة حول استخدام الانصمام لعلاج الانصباب الدموي داخل المفصل، وهو أحد المضاعفات الشائعة بعد استبدال مفصل الركبة الكامل. وقد بينت هذه التقارير أن انسداد الشرايين الركبية باستخدام جسيمات خاصة أو لفائف معدنية إجراء آمن ولا يسبب انصماماً غير مستهدف قد يؤدي إلى اضطرابات وعائية في الأطراف السفلية البعيدة أو إلى احتشاء العظام.
أثبت الجراح أوكونو (Okuno) وزملاؤه في اليابان فعالية انصمام النسيج الزليلي داخل المفصل مفرط التروية في تخفيف الألم للمرة الأولى عام 2014. ففي دراسة شملت 14 مريضاً، أدى انصمام شريان الركبة إلى انخفاض الألم وتحسن الوظيفة لمدة وصلت إلى 19 شهراً بعد الإجراء. وفي دراسة لاحقة أجريت عام 2017 على مجموعة تضم 72 مريضاً (95 ركبة)، أفاد 86% من المرضى بتراجع الألم بنسبة لا تقل عن 50% خلال الأشهر التالية للعلاج، كما تبين أن تأثير الإجراء قد يستمر لمدة تصل إلى عامين لدى بعض المرضى.
ومن النتائج اللافتة أن معظم المرضى الذين كانوا يعتمدون بانتظام على المسكنات القوية (الأفيونية) والمضادات غير الستيرويدية قبل الإجراء لم يعودوا بحاجة لاستخدامها بعد مرور ستة أشهر على انصمام شريان الركبة.
طريقة إجراء إنصمام شريان الركبة
يتم إجراء انصمام شريان الركبة وفق الخطوات التالية:
معايير اختيار المرضى
- عمر المريض 18 سنة أو أكثر
- استمرار آلام الركبة لمدة لا تقل عن 6 أشهر
- عدم كفاية الاستجابة للعلاج المحافظ لمدة لا تقل عن 6 أشهر
- وجود علامات شعاعية تدل على التهاب المفاصل التنكسي في الركبة
- حدوث ألم بدرجة تتراوح بين 4–8 على مقياس الألم خلال نصف أيام الشهر السابق على الأقل
تشريح الأوعية الدموية للركبة
يمثل الإلمام بتشريح الركبة أهمية أساسية لتحديد الأوعية الدموية المستهدفة والانصمام المطلوب بشكل آمن وفعّال. ففي التهاب المفاصل التنكسي يكون تأثير المرض على القسم الإنسي من المفصل أكبر بمعدل يتراوح بين 5 إلى 10 مرات مقارنة بالقسم الوحشي، لذلك غالبًا ما تكون الفروع الإنسية والنازلة للشرايين الركبية هي الهدف الرئيسي للانصمام. وعادةً ما يُستهدف اثنان إلى ثلاثة من الأوعية الدموية مفرطة التروية في كل ركبة مع ضرورة الحفاظ على جزء من الإمداد الدموي للمحفظة المفصلية.
يُعتبر الشريان الركبي الأوسط (الناصف) المغذي الرئيسي للرباطين الصليبيين الأمامي والخلفي، بينما تؤمّن الشرايين الركبية الإنسية والوحشية السفلية التغذية الدموية للرضفة والوتر الرضفي. كما تقوم الفروع الجلدية الصادرة عن الجزء القريب من الشرايين الركبية بتزويد بنى الركبة الأساسية بالدم.
التقنيات التصويرية المتقدمة أثناء الإجراء (CBCT)
أصبحت تقنية التصوير المقطعي المخروطي (Cone-Beam CT – CBCT) جزءاً أساسياً من إجراءات انصمام شريان الركبة، لكونها توفر صورة ثلاثية الأبعاد دقيقة لبنية الأوعية الدموية داخل المفصل. تسمح CBCT بتحديد الشرايين مفرطة التروية بدقة عالية، والتي غالباً ما تكون صغيرة الحجم ويصعب تمييزها باستخدام التصوير الظليل التقليدي فقط.
كما تساعد هذه التقنية على توجيه القثاطير الدقيقة نحو الفروع المستهدفة وتحديد عمق القثطرة وموقعها الحقيقي أثناء الإجراء، مما يقلل من خطر الوصول إلى أوعية غير مرغوبة. وبالإضافة إلى ذلك، يمكّن CBCT الفريق الطبي من تقييم نجاح الانصمام أثناء الإجراء نفسه عبر مقارنة صور ما قبل وما بعد الحقن، وهو ما يرفع من فعالية العملية ويقلل من احتمال الحاجة إلى إعادة العلاج لاحقاً.
خطوات عملية انصمام شريان الركبة
تتم العملية وفق الخطوات التالية:
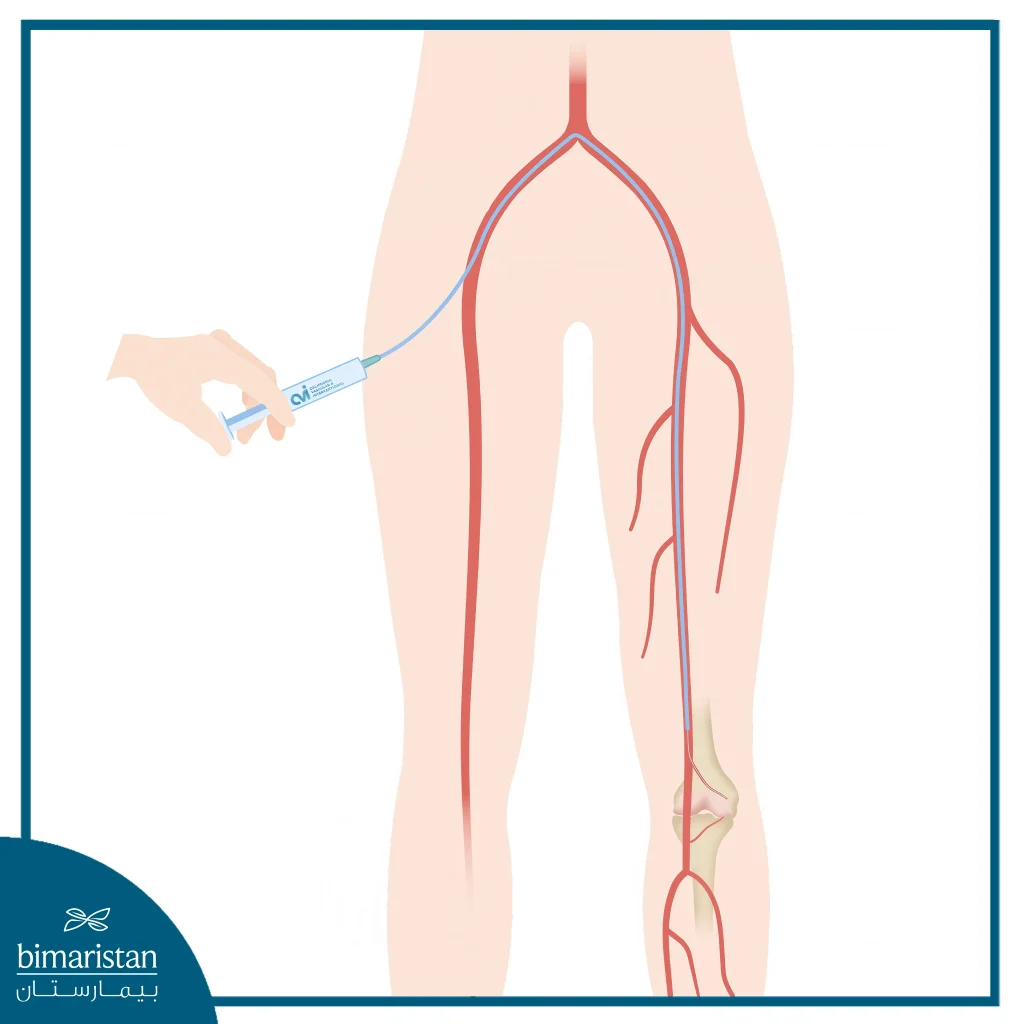
- تُجرى عملية انصمام شريان الركبة تحت تهدئة متوسطة في جناح الأشعة التداخلية داخل المستشفى. ويتم تحديد مناطق الألم التي أفاد بها المريض باستخدام مادة ظليلة مباشرة قبل الإجراء، ثم يُعطى مخدر موضعي (ليدوكائين 1%) للدخول عبر الفخذ.
- يُجرى الوصول إلى الشريان الفخذي المشترك المماثل باستخدام إبرة قياس 21، ثم يُستبدل ذلك بقثطرة وعائية قياس 3F. وفي المرضى الذين لديهم مؤشر كتلة جسم مرتفع، يتم الدخول عبر الشريان الفخذي المقابل ومن ثم تمرير قثطرة 6F فوق تشعب الشريان الحرقفي وصولًا إلى الشريان الفخذي المشترك للطرف المستهدف.
- يُجرى تصوير ظليل للشرايين الفخذية السطحية والشرايين المأبضية عبر القثطرة، ويتبعه تصوير مقطعي محوسب للركبة للحصول على تقييم ثلاثي الأبعاد للتروية الدموية.
- بعد ذلك، تُقثطر الشرايين الركبية المستهدفة باستخدام قثاطير دقيقة بقياس 1.7–2.4F.
- ويُجرى الانصمام بجزيئات إمبوزين بحجم 100 ميكرون حتى يتم انسداد التشعبات الوعائية البعيدة المراد علاجها، مع الحفاظ على جريان الدم الطبيعي في الشريان الأساسي.
- بعد الانتهاء، تتم إزالة القثطرة والضغط على موضع الثقب لمدة لا تقل عن 10 دقائق، ويُمنع المريض من الحركة لمدة 3 ساعات على الأقل.
- تستغرق العملية عادة بين ساعة إلى ساعتين، ويُسمح بخروج المريض من المستشفى بعد نحو 4 ساعات من انتهائها.
تقنية رسم الطريق الوعائي (Road-Mapping)
تُعد تقنية الـ Road-Mapping من أهم خطوات التوجيه خلال انصمام شريان الركبة، وتهدف إلى إنشاء مسار بصري واضح للقثاطير الدقيقة داخل الشريان. تعمل هذه التقنية على عرض صورة ثابتة للأوعية الدموية بعد حقن المادة الظليلة، مع إبقائها على الشاشة أثناء تحريك القثاطير، مما يسمح برؤية مستمرة لمسار الأوعية دون الحاجة لإعادة التصوير في كل خطوة.
يساهم ذلك في تقليل زمن الإجراء، وتجنب إصابة الأوعية الجانبية أو المرور في مسارات خاطئة، خصوصاً لدى المرضى الذين يعانون من تشريح وعائي معقّد أو تكلسات شديدة. وبفضل هذه التقنية، يصبح الوصول إلى الفروع الدقيقة داخل الغشاء الزليلي أكثر أماناً وسلاسة، مما يحسّن جودة الانصمام ويحد من المخاطر المحتملة.
المواد المستخدمة في إجراء الانصمام
.أثبت Okuno وزملاؤه (2013–2014) فعالية مادة IPM-CS كعامل انصمام في تخفيف الألم الناتج عن فرط التروية في أمراض عضلية هيكلية مقاومة للعلاج.
بناءً على تلك النتائج، طُبِّق انصمام شريان الركبة لأول مرة لعلاج التهاب مفصل الركبة التنكسي باستخدام IPM-CS بجرعة 0.5 غرام مذابة في 5–10 مل مادة ظليلة.
تُعد IPM-CS مادة انصمام مؤقتة بحجم جزيئي 10–70 ميكرون، وهي الأكثر استخدامًا خارج الولايات المتحدة بسبب فعاليتها وأمانها، وفي حالات الحساسية لمادة IPM-CS، تُستخدم مواد انصمام دائمة تشمل:
- جزيئات Embozene (75–100 ميكرون)
- جزيئات Embospheres (100–300 ميكرون)
- كحول عديد الفينيل PVA (10–70 ميكرون)
أثبتت الدراسات أن هذه المواد قادرة على تقليل التروية المرضية داخل المفصل وبالتالي تقليل الألم وتحسين الوظيفة لفترات طويلة تصل إلى عامين.
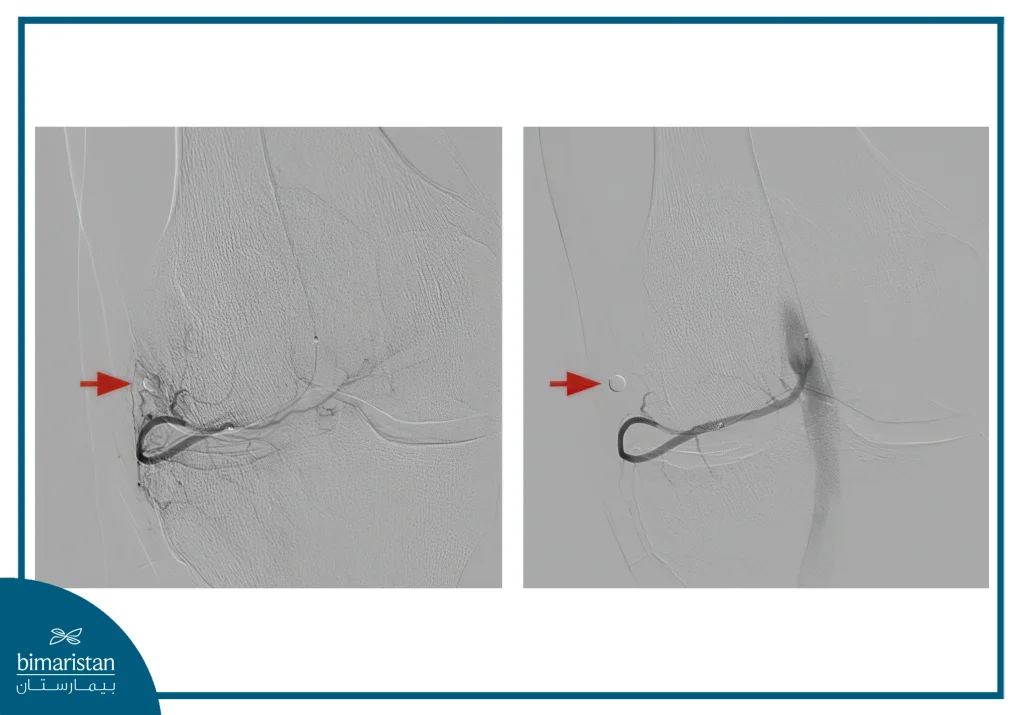
الفرق بين مواد الانصمام المؤقتة والدائمة
تختلف مواد الانصمام المستخدمة في انصمام شريان الركبة بين مؤقتة ودائمة، ولكل منها خصائص خاصة تؤثر في سلامة الإجراء وفعاليته. تُعد المواد المؤقتة مثل IPM-CS الخيار المفضل في معظم الحالات، لأنها تمتلك القدرة على تقليل التروية المرضية مؤقتاً دون التأثير الدائم على الشرايين المغذية للمفصل. يساهم ذلك في تخفيف الألم وتحسين الوظيفة مع الحفاظ على الأنسجة السليمة ومنع حدوث نخر أو ضعف في التروية الطبيعية.
أما المواد الدائمة مثل Embozene وEmbospheres وPVA، فتستمر داخل الوعاء لفترة طويلة وقد توفر نتائج علاجية أطول، لكنها ترتبط بنسبة أعلى من المضاعفات، مثل احمرار الجلد الممتد أو الألم الارتكاسي أو الانصمام غير المستهدف، مقارنة بالمواد المؤقتة. لذلك يعتمد اختيار المادة على تقييم المريض وحالته السريرية والهدف من العلاج.
أدوات اختيارية لتحسين دقة الإجراء(التصوير داخل الأوعية (IVUS))
يُستخدم التصوير داخل الأوعية (Intravascular Ultrasound – IVUS) في حالات محددة لتقديم رؤية داخلية دقيقة لبنية جدار الشريان ومساره، خصوصاً عند وجود تكلسات شديدة أو تشريح غير مألوف. يعتمد IVUS على إدخال مسبار صغير داخل الوعاء، ليطلق موجات صوتية ترسم صورة مقطعية عالية الدقة للشريان من الداخل.
يساعد هذا النوع من التصوير على تقييم درجة التضيق، وتحديد الفروع الدقيقة، وضبط موقع القثطرة قبل بدء الانصمام، مما يزيد من أمان الإجراء وفعاليته. وعلى الرغم من أن IVUS لا يُستخدم روتينياً في جميع الحالات، إلا أنّه يمثل أداة قيمة في الحالات المعقدة التي يصعب فيها الاعتماد على التصوير الظليل وحده.
الآثار الجانبية لعملية انصمام شريان الركبة
تُعد الآثار الجانبية والمضاعفات الناتجة عن انصمام شريان الركبة في حالات التهاب مفصل الركبة التنكسي خفيفة وعابرة غالبًا، وترتبط عادةً بنوع مادة الانصمام المستخدمة. ويُعد الاحمرار الجلدي العابر أكثر المضاعفات شيوعًا، ويظهر لدى حوالي 12% من المرضى. وقد تبين أن نسبة ومدة الاحمرار كانت أعلى بشكل ملحوظ عند استخدام مواد الانصمام الدائم (63% لمدة تتراوح بين 1–3 أشهر) مقارنة بالانصمام المؤقت (2.5% لمدة تقارب ثلاثة أسابيع).
كما شملت المضاعفات الأقل شيوعًا ما يلي:
- ورم دموي في موقع دخول إبرة القثطرة (10%)
- تنمّل حسي في باطن القدم (1.1%)
- حمى خفيفة عابرة (0.55%)
وجميع هذه المضاعفات تزول عادة خلال أسبوعين. ورغم أن المضاعفات عامةً كانت خفيفة ومحدودة، إلا أن البيانات تشير إلى زيادة حدوث الآثار الجانبية عند استخدام مواد الانصمام الدائمة مقارنة بالمواد المؤقتة.
تقييم الدور العلاجي لانصمام شريان الركبة
نظرًا لاعتبار انصمام شريان الركبة علاجًا يستهدف السيطرة على الألم، فإن تحديد مدى تفوق تأثيره العلاجي على تأثير العلاج الوهمي يُعد أمرًا بالغ الأهمية. وقد أبرزت النتائج المقدمة خلال الاجتماع السنوي لجمعية الأشعة التداخلية لعام 2020 أن انصمام شريان الركبة أكثر فعالية بشكل واضح من تصوير الأوعية الوهمي في تقليل الألم وتحسين الوظيفة، وذلك بعد مرور شهر واحد على الإجراء.
ختاماً، إن عملية انصمام شريان الركبة هي تقنية مبتكرة يتم تقييمها كطريقة إضافية -غالباً ما تكون تكميلية- لتخفيف الآلام المزمنة التالية لالتهاب مفصل الركبة التنكسي. في الوقت الحالي، يبدو أن البيانات المتاحة تشير إلى أن عملية انصمام شريان الركبة هو خيار إضافي معقول وآمن لتخفيف الألم وتقليل استخدام الأدوية المسكنة وعلاجات الحقن وتحسين الحالة الوظيفية، ويمكن من الناحية النظرية للمرضى الذين خضعوا لهذه العملية القيام باستبدال مفصل الركبة في سن أكبر مقارنة بالمرضى الآخرين، وهي فائدة كبيرة محتملة تتطلب متابعة طويلة الأجل لفهم أفضل.
المصادر:
- Taslakian, B., Miller, L. E., Mabud, T. S., Macaulay, W., Samuels, J., Attur, M., Alaia, E. F., Kijowski, R., Hickey, R., Sista, A. K., & … (2023). Genicular artery embolization for treatment of knee osteoarthritis pain: Systematic review and meta-analysis. Osteoarthritis and Cartilage Open.
- Tyagi, R., et al. (2022). Genicular artery embolization for primary knee osteoarthritis.