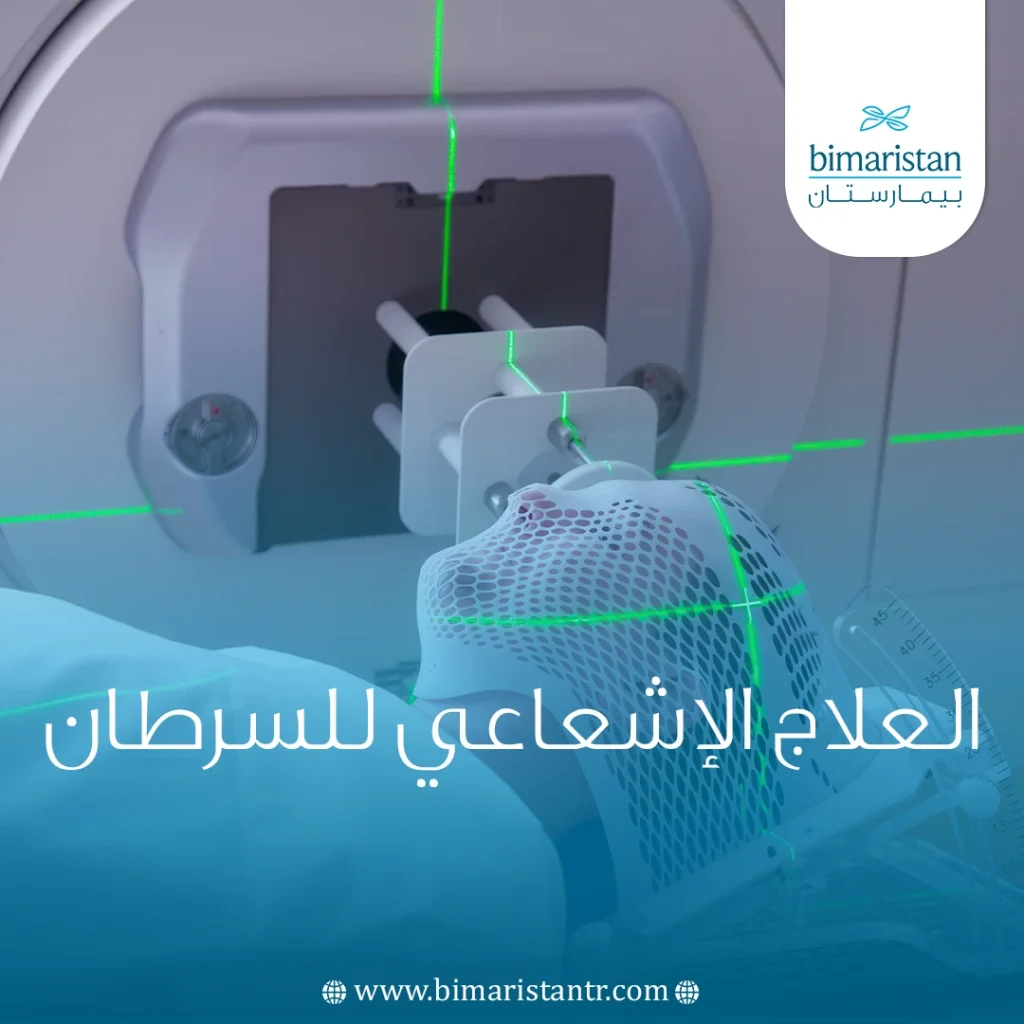
يُعتبر العلاج الإشعاعي للسرطان أحد الأساليب الأساسية في معالجة السرطان حيث يُفيد نحو 60% من جميع حالات السرطان. مع التطورات المستمرة في تقنيات العلاج والتحديثات المتعلقة بجرعات الإشعاع، شهد العلاج الإشعاعي للسرطان تطوراً كبيراً في دقته وفعاليته مما دفع أطباء الأورام إلى الاعتماد عليه في خطط العلاج بشكل كبير.
ما هو العلاج الإشعاعي للسرطان؟
يُعتبر العلاج الإشعاعي للسرطان تقنية طبية متقدمة تعتمد على استخدام جرعات عالية من الإشعاع، غالباً ما تكون من الأشعة السينية، بهدف قتل خلايا السرطان وتقليص الأورام. تُستخدم الجرعات المنخفضة من الأشعة السينية في التصوير الطبي مثل تصوير الأسنان أو العظام المكسورة لتوفير رؤية داخل الجسم.
تعمل الجرعات العالية من العلاج الإشعاعي على إتلاف الحمض النووي لخلايا السرطان مما يؤدي إلى توقفها عن الانقسام وموتها. إن تأثير العلاج لا يظهر على الفور بل يحتاج إلى أيام أو حتى أسابيع لتحقيق التأثير المطلوب. تستمر خلايا السرطان في الموت لأسابيع أو أشهر بعد انتهاء جلسات العلاج.
استخدامات العلاج الإشعاعي للسرطان
يُستخدم العلاج الإشعاعي لعلاج جميع أنواع السرطان تقريباً حيث يتلقى أكثر من نصف مرضى السرطان هذا العلاج كجزء من خطط علاجهم، كما يمكن استخدامه لعلاج بعض الحالات غير السرطانية مثل الأورام الحميدة.
قد يكون العلاج الإشعاعي للسرطان هو الحل الوحيد لبعض المرضى، ولكن قد يتم دمج العلاج الإشعاعي مع مجموعة من العلاجات الأخرى مثل الجراحة والعلاج الكيميائي والعلاج المناعي، يُستخدم العلاج الإشعاعي إما قبل أو أثناء أو بعد هذه العلاجات لتعزيز فعالية العلاج وزيادة فرص النجاح. يعتمد توقيت العلاج الإشعاعي على نوع السرطان المستهدف وما إذا كان الهدف هو القضاء على المرض أو تخفيف الأعراض، ويمكن استخدام العلاج الإشعاعي للسرطان في عدة حالات مثل:
- علاج وحيد: يُعرف بالعلاج الأساسي.
- قبل الجراحة: لتقليص حجم الورم ويُسمى العلاج المساعد.
- بعد الجراحة: لوقف نمو أي خلايا سرطانية متبقية ويُعرف بالعلاج المساعد.
- مع علاجات أخرى: مثل العلاج الكيميائي لتدمير خلايا السرطان بشكل أكثر فعالية.
- لتخفيف الأعراض: الناتجة عن السرطان المتقدم.
فوائد العلاج الإشعاعي للسرطان
تشمل فوائد استخدام العلاج الإشعاعي للسرطان ما يلي:
- فعالية عالية في قتل معظم خلايا السرطان داخل الورم: قد يكون العلاج الإشعاعي للسرطان هو الوحيد المطلوب للأورام الصغيرة والسرطانات في مراحلها المبكرة.
- قتل خلايا السرطان المعزولة التي لا يمكن اكتشافها بواسطة الجراحة
- تقليص حجم الأورام لجعل إزالة الجراحة أكثر فعالية
- مستوى عالي من أمان المرضى
- العلاج الإشعاعي للسرطان غير مؤلم
- عند دمج العلاج الإشعاعي للسرطان مع علاجات أخرى مثل العلاج الكيميائي يصبح العلاج الإشعاعي أكثر نجاحاً ويزيد من فعالية العلاج الكيميائي مقارنة باستخدام أي منهما بمفرده
- الحد من أعراض السرطان
قد يحفز العلاج الإشعاعي الجسم لتطوير استجابة مناعية تجاه الورم ولكن هذه الاستجابة لاتزال تحت الدراسة
أنواع العلاج الإشعاعي للسرطان
هناك نوعان رئيسيان من العلاج الإشعاعي للسرطان وهما العلاج الإشعاعي الخارجي والداخلي، يعتمد نوع العلاج الإشعاعي الذي يتم اللجوء إليه على عدة عوامل، نذكر منها:
- العمر
- نوع السرطان
- موقع الورم في الجسم
- وجود حالات طبية أخرى
- صحة المريض العامة وتاريخه الطبي
- مدى قرب الورم من الأنسجة السليمة الحساسة للإشعاع
- الحاجة إلى تلقي أنواع أخرى من علاجات السرطان
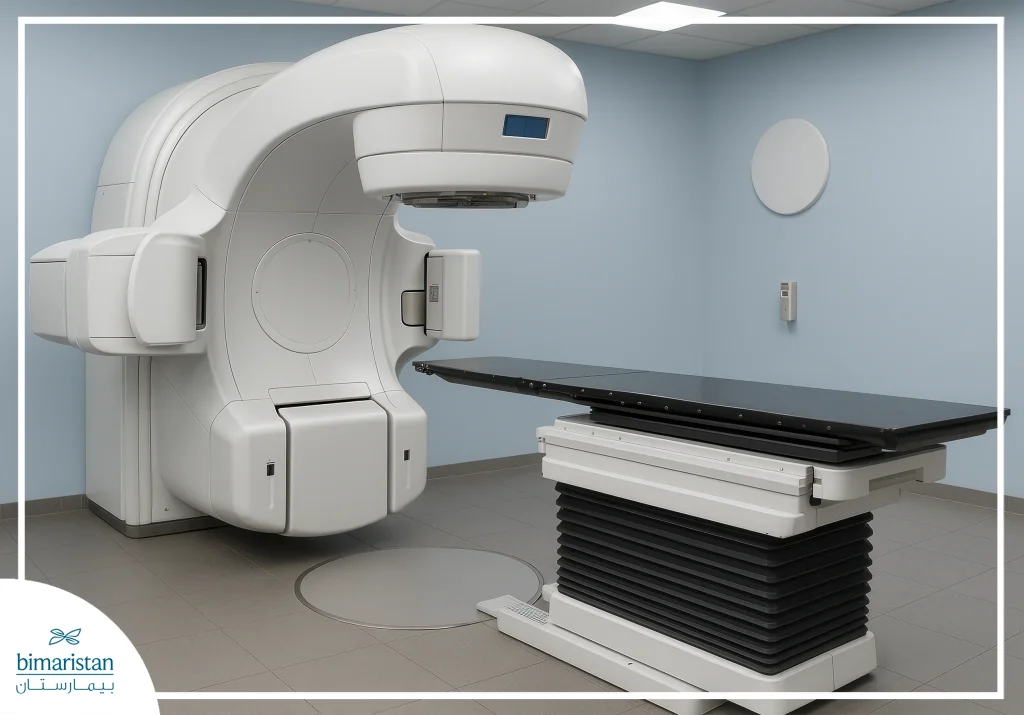
العلاج الإشعاعي الخارجي
يعتمد على جهاز متطور يُعرف بالمسرع الخطي الذي يوجه الأشعة عالية الطاقة بدقة نحو الورم مع الحرص على حماية الأنسجة السليمة المحيطة، هذا الجهاز لا يلامس الجسم ولكنه يتحرك حوله فيرسل الإشعاع إلى جزء من الجسم من عدة اتجاهات.
العلاج الإشعاعي الداخلي
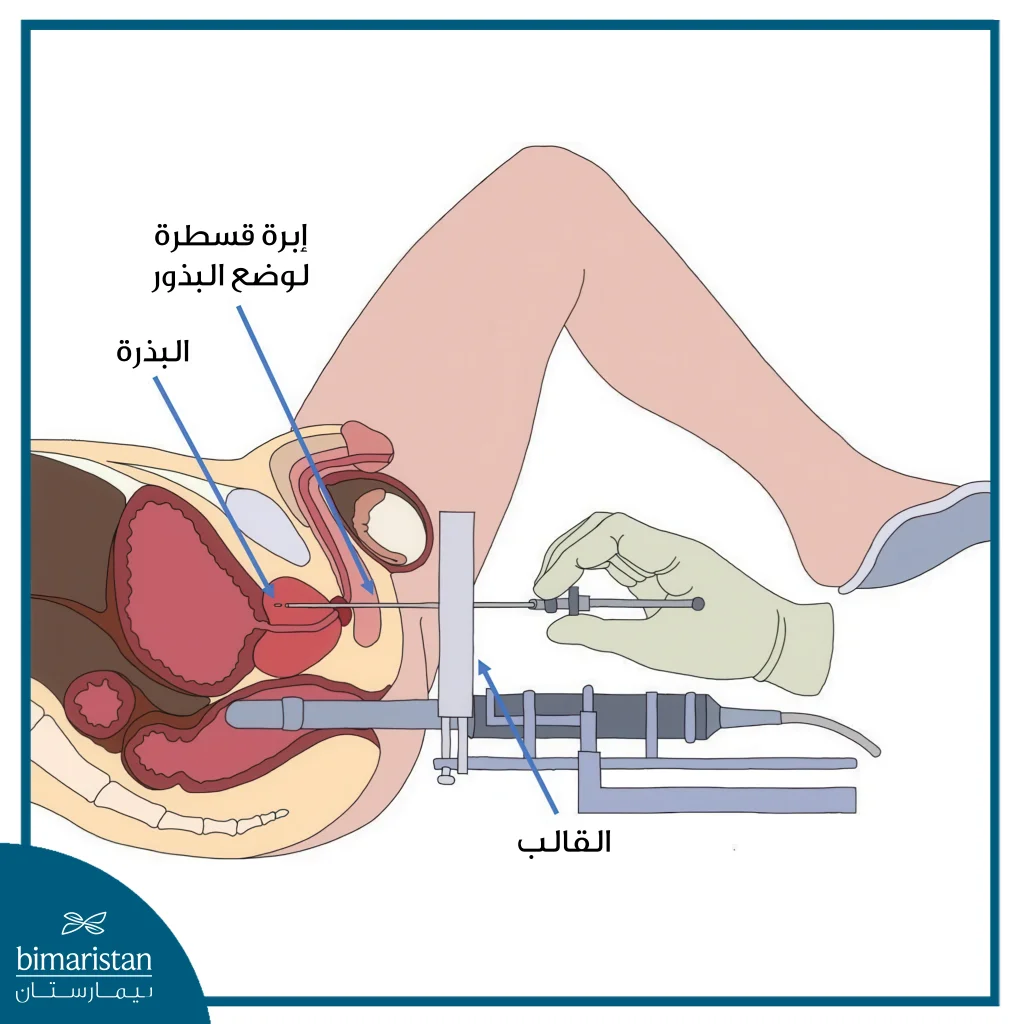
العلاج الإشعاعي الداخلي يسمى أيضاً Brachytherapy هو علاج يتم فيه وضع مصدر الإشعاع داخل الجسم. إن العلاج الإشعاعي الداخلي ليس علاجاً دائماً في حد ذاته بل هو وسيلة فعالة لعلاج السرطان وقد تختلف النتائج من مريض لآخر حيث يمكن أن يكون مصدر الإشعاع صلباً أو سائلاً.
- العلاج الإشعاعي الداخلي بمصدر صلب: في هذا النوع من العلاج يتم وضع بذور أو شرائط أو كبسولات تحتوي على مصدر إشعاع في الجسم بالقرب من الورم، يُعتبر العلاج الإشعاعي الداخلي بمصدر صلب علاجاً موضعياً كما في العلاج الإشعاعي الخارجي.
- العلاج الإشعاعي الداخلي بمصدر سائل: يُعرف بالعلاج الجهازي أي أن العلاج ينتقل في الدم إلى الأنسجة في جميع أنحاء الجسم ليستهدف الخلايا السرطانية، ويتم تلقي العلاج الإشعاعي الجهازي عن طريق البلع أو عبر الوريد من خلال خط IV أو من خلال حقن. مع العلاج الإشعاعي الجهازي ستقوم سوائل الجسم، مثل البول والعرق واللعاب، بإصدار الإشعاع لفترة من الوقت.
التقنيات الحديثة في العلاج الإشعاعي للسرطان
شهد العلاج الإشعاعي تطوراً كبيراً خلال السنوات الأخيرة بفضل ظهور تقنيات تضمن دقة أعلى وتقلل من الآثار الجانبية عبر تحسين استهداف الورم. من أبرز هذه التقنيات:
العلاج الإشعاعي المُكثَّف ثلاثي الأبعاد (IMRT)
يُعد IMRT من أكثر تقنيات العلاج الإشعاعي تطوراً وانتشاراً، إذ يعتمد على تعديل شدة الإشعاع في كل حزمة لتتوافق مع شكل الورم بدقة ثلاثية الأبعاد. يسمح هذا بتوجيه جرعات عالية إلى الورم مع تقليل وصول الإشعاع إلى الأنسجة السليمة المجاورة، مما يقلل الآثار الجانبية بشكل كبير.
تُستخدم هذه التقنية بشكل واسع في سرطانات الرأس والعنق والبروستات والحوض نظرًا لقدرتها على حماية الأعضاء الحساسة المحيطة بالورم.
العلاج الإشعاعي الموجّه بالتصوير (IGRT)
تعتمد هذه التقنية على التصوير المتكرر أثناء الجلسة لضبط وضعية الورم في كل يوم علاج. بما أن الأورام قد تتغير في الحجم أو تتحرك بسبب التنفس أو امتلاء الأعضاء المجاورة، فإن IGRT يساعد على تصحيح هذه التغيرات لحظياً لضمان دقة عالية في توجيه الإشعاع.
يسهم IGRT في تحسين النتائج وتقليل الحاجة إلى توسيع هامش العلاج حول الورم، ويستخدم عادة مع IMRT لتحقيق أعلى مستوى من الأمان والدقة.
العلاج الإشعاعي التجسيمي للجسم (SBRT)
يُعد SBRT خياراً فعالاً للأورام الصغيرة والمحدودة، وخاصة في الرئة والكبد والعمود الفقري. تعتمد هذه التقنية على إعطاء جرعات عالية جداً من الإشعاع في عدد قليل من الجلسات يتراوح بين 3 إلى 5 جلسات فقط.
يتميز هذا النوع بدقة ملليمترية تسمح باستهداف الورم من اتجاهات متعددة مع حماية الأنسجة السليمة. ويعتبر بديلاً مناسباً للمرضى غير القادرين على الخضوع للجراحة.
الجراحة الإشعاعية للدماغ (SRS)
على الرغم من اسمها، إلا أن SRS ليست عملية جراحية، بل تقنية إشعاعية متقدمة تُعطي جرعة عالية جداً من الإشعاع في جلسة واحدة أو جلستين فقط. تُستخدم غالباً في علاج الأورام الدماغية الصغيرة، والنقائل الدماغية، وتشوهات الأوعية الدموية مثل AVM.
تتميز SRS بدقة فائقة تصل إلى مستوى الميليمتر، ما يجعلها بديلاً آمناً وفعالاً للجراحة التقليدية في العديد من الحالات.
العلاج بالبروتونات (Proton Therapy)
يُعد العلاج بالبروتونات من أحدث التقنيات الإشعاعية وأكثرها دقة، إذ تعتمد على استخدام جسيمات البروتون التي تطلق طاقتها مباشرة داخل الورم دون أن تمر بالأنسجة السليمة بجرعات عالية كما في الأشعة السينية التقليدية، حيث يسمح هذا بتقليل الآثار الجانبية بشكل ملحوظ ويُستخدم بشكل خاص في علاج أورام الدماغ لدى الأطفال، والأورام المجاورة للأنسجة الحساسة مثل جذع الدماغ والعين.
عملية العلاج الإشعاعي للسرطان
عملية العلاج الإشعاعي للسرطان تتم وفق الخطوات والتسسلسل التالي:
ماذا يحدث قبل العلاج الإشعاعي للسرطان؟
بالنسبة للعلاج الإشعاعي للسرطان داخلياً قد يحتاج المريض إلى إجراء فحص بدني وتصوير. سيقوم الطبيب بشرح كيفية التحضير ليوم الإجراء بناءً على طريقة تلقيه للإشعاع، يشمل العلاج الإشعاعي للسرطان خارجياً موعد تخطيط يُعرف بمحاكاة العلاج، ويشمل:
- تحديد الوضعية: يتم وضع المريض على طاولة تماماً كما سيكون أثناء جلسات العلاج الإشعاعي للسرطان. قد يستخدم فريق العلاج الإشعاعي قالباً أو قناعاً لتثبيت جسم المريض في مكانه وسيتأكدون من صحة المحاذاة. قد يحصل المريض على علامات مؤقتة أو دائمة (نقاط صغيرة) توضح الأجزاء التي يجب أن تتلقى الإشعاع.
- الحصول على المسح: يحصل المريض على مسح بالأشعة المقطعية (CT) أو التصوير بالرنين المغناطيسي (MRI) الذي يظهر موقع الورم، ستساعد هذه المعلومات الطبيب في تخصيص الأشعة السينية التي تستهدف الورم مع حماية الأنسجة السليمة. تسمح المحاكاة بتحديد جرعة الإشعاع وكيفية تلقيها.
ماذا يحدث أثناء العلاج الإشعاعي للسرطان؟
يحدث العلاج الإشعاعي الداخلي عادةً في غرفة علاج خاصة للمرضى الخارجيين أو في المستشفى. قد يقوم الطبيب بإدخال زرع الإشعاع باستخدام أنبوب مرن صغير يُعرف بالقسطرة، أما في الشكل الجهازي للعلاج الإشعاعي للسرطان داخلياً فسيتلقى المريض سائلاً مشعاً عبر الوريد.خلال العلاج سيحصل المريض على تخدير حتى لا يشعر بالألم أو الانزعاج أثناء العلاج الإشعاعي للسرطان.
في العلاج الإشعاعي للسرطان خارجياً سيستلقي المريض على الطاولة في نفس الوضعية التي كانت أثناء المحاكاة. تتحرك آلة الإشعاع حوله ولكنها لا تلمسه أبداً، ثم يقوم معالج الإشعاع بتشغيل الآلة من غرفة منفصلة ويمكن التواصل في أي وقت باستخدام نظام الاتصال الداخلي، توجّه الآلة جرعات دقيقة من الإشعاع نحو الورم أثناء تغيير وضعياتها. لن يشعر المريض بأي شيء أثناء العلاج.
ماذا يحدث بعد العلاج؟
مع العلاج الإشعاعي للسرطان داخلياً عادةً ما يمكن للمريض العودة إلى المنزل بعد فترة قصيرة من التعافي في نفس اليوم، أما في بعض الأحيان قد يحتاج المريض إلى البقاء في المستشفى بينما يتخلص جسمه من كميات ضئيلة من الإشعاع. بعد العلاج الإشعاعي الجهازي (IV) قد يفرز المريض كميات صغيرة من الإشعاع عبر سوائل الجسم مثل العرق والبول والدم.
إذا تلقى المريض العلاج الإشعاعي الداخلي عبر الوريد أو بشكل دائم فهناك خطر صغير من تعريض الآخرين للإشعاع. يجب اتباع توجيهات فريق العلاج الإشعاعي بشأن مقدار الاتصال المسموح به مع الآخرين بعد العلاج، ويجب أن يكون المريض قادراً على ممارسة أنشطته اليومية العادية قبل وبعد العلاج الإشعاعي الخارجي حيث لا يوجد خطر من تعريض الآخرين للإشعاع.
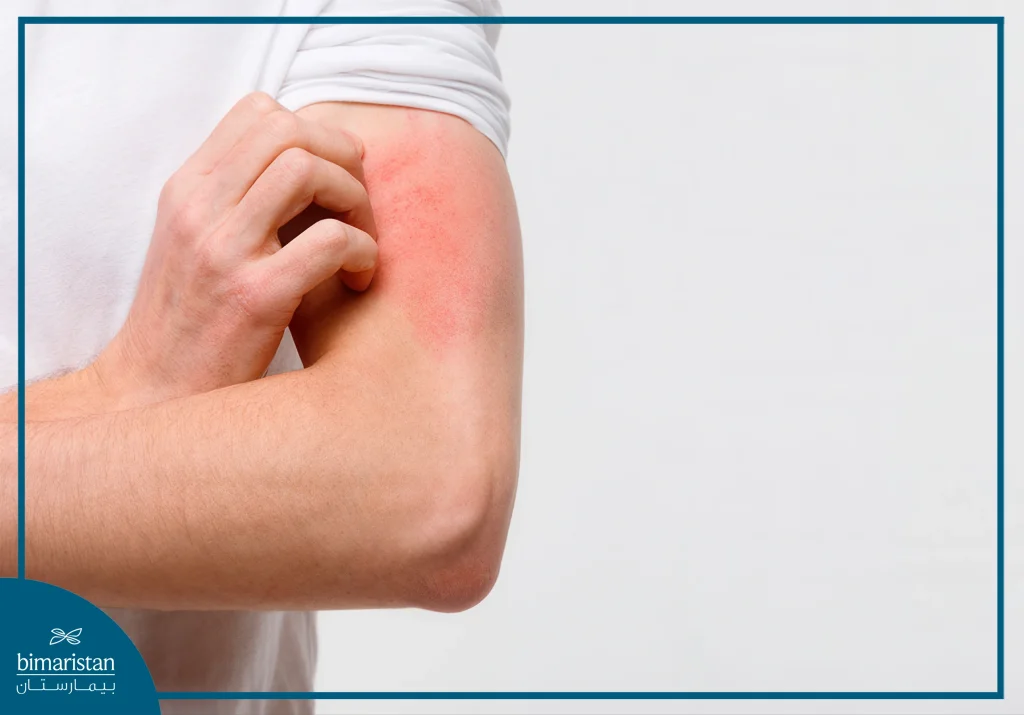
الآثار الجانبية للعلاج الإشعاعي للسرطان
يمكن أن يتسبب العلاج الإشعاعي في تلف الخلايا السليمة في المنطقة المعالجة في أثناء قتله للخلايا السرطانية مما قد يؤدي إلى بعض الآثار الجانبية، مثل:
- تهيج الجلد: قد يصبح الجلد مؤلماً ويتغير لونه إلى الأحمر أو يصبح أفتح أو أغمق من لون البشرة الطبيعي.
- الشعور بالتعب
- فقدان الشعر في المنطقة المعالجة
- الشعور بالغثيان
- فقدان الشهية
- ألم في الفم
- إسهال
يمكن علاج أو الوقاية من العديد من هذه الآثار الجانبية ومعظمها سيختفي بعد انتهاء العلاج.
متى يعود المريض إلى أنشطته اليومية؟
بعض الأشخاص الذين يتلقون العلاج الإشعاعي للسرطان يستمرون في أنشطتهم اليومية دون مشاكل. بينما يشعر آخرون بمرض شديد يتطلب منهم أخذ وقت للراحة. الكثير من الناس لا يشعرون بالآثار الجانبية حتى عدة أسابيع بعد بدء العلاج، أي عندما تموت المزيد من الخلايا.
متى يجب الاتصال بالطبيب؟
يجب أن يكون الطبيب الخاص بك على علم بأي آثار جانبية تعاني منها، خاصة تلك التي تؤثر على جودة حياتك. بناءً على استجابة العلاج لديك قد يحتاج الطبيب إلى تعديل الجرعة أو تغيير جدول العلاج أو تجربة نوع مختلف من العلاج.
يُعد العلاج الإشعاعي خياراً فعالاً في مكافحة السرطان مع إمكانية دمجه مع علاجات أخرى لتعزيز النتائج العلاجية، ومع ذلك يجب على المرضى أن يكونوا على دراية كاملة بالآثار الجانبية المحتملة وأن يتواصلوا بشكل مستمر مع الطبيب لتعديل خطط العلاج حسب الحاجة. إن الفهم الجيد للعلاج الإشعاعي يمكن أن يسهم في تحسين جودة حياة المرضى وزيادة فرص نجاح العلاج.
المصادر:
- Di Minno, M. N. D., Ambrosino, P., Calcaterra, I., & Di Minno, G. (2019). COVID-19 and venous thromboembolism: A meta-analysis of literature studies. Seminars in Thrombosis and Hemostasis, 45(4), 401–409
- NHS. (n.d.). Radiotherapy. National Health Service (UK). Retrieved May 30, 2025, from