يُعدّ عيب الحاجز الأذيني من اضطرابات القلب الخِلقية التي قد تمر دون ملاحظة لفترة طويلة، خاصة في الحالات التي لا تُسبب أعراضاً واضحة في البداية، ومع مرور الوقت يمكن أن يؤثر هذا العيب على كفاءة عمل القلب إذا لم يتم تشخيصه ومتابعته بالشكل المناسب. قد ساهم التقدم الطبي في توفير خيارات علاجية حديثة، من أبرزها الإغلاق بالقسطرة، الذي أتاح علاج العديد من الحالات بطريقة أقل تدخلاً وأكثر أماناً، مع تزايد الإقبال على إجرائه في تركيا.
ما هو عيب الحاجز الأذيني؟
عيب الحاجز الأذيني هو عيب قلبي خلقي يولد به الإنسان، يتمثل بوجود فتحة غير طبيعية في الجدار الذي يفصل بين الحجرتين العلويتين للقلب، أي الأذينين. تؤدي هذه الفتحة إلى حدوث مسار غير طبيعي لجريان الدم، حيث ينتقل جزء من الدم الغني بالأكسجين من الأذين الأيسر إلى الأذين الأيمن بدلاً من انتقاله إلى باقي الجسم، ونتيجة لذلك يزداد مقدار الدم المتجه إلى الرئتين، ما قد يؤثر مع الوقت على وظيفة القلب والرئتين. قد تكون هذه الفتحة صغيرة ولا تسبب أي مشكلات تُذكر، وقد تُكتشف مصادفة أو تُغلق تلقائياً في مراحل مبكرة من الحياة، بينما يمكن أن تكون كبيرة وتستمر لفترة طويلة، ما يستدعي التقييم والعلاج لتجنب المضاعفات.
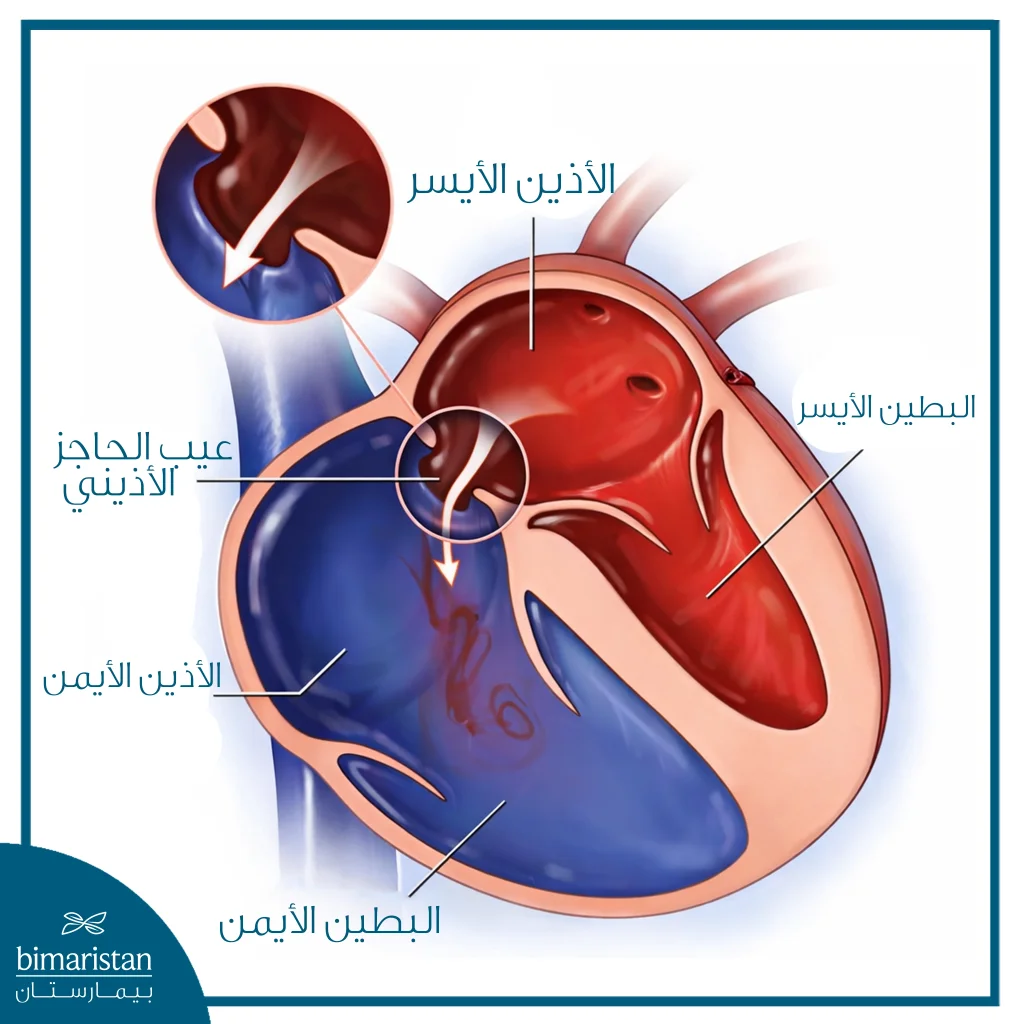
أنواع عيب الحاجز الأذيني
تختلف أنواع عيب الحاجز الأذيني باختلاف موقع الفتحة في الحاجز الأذيني وطبيعة التغيرات البنيوية المرافقة لها، ويُسهم هذا التصنيف في تحديد طريقة المتابعة وخيارات العلاج المناسبة لكل حالة.
عيب الحاجز الأذيني من النوع الثانوي (Secundum ASD)
يُعد هذا النوع الأكثر شيوعاً من عيوب الحاجز الأذيني، ويقع في الجزء الأوسط من الحاجز الأذيني الذي يفصل بين الأذينين. يشكل النسبة الأكبر من الحالات، وغالباً ما يكون مناسباً للعلاج بوسائل غير جراحية في عدد كبير من المرضى.
عيب الحاجز الأذيني من النوع الأولي (Primum ASD)
يحدث هذا النوع في الجزء السفلي من الحاجز الأذيني، بالقرب من الصمامات التي تفصل بين الأذينين والبطينين. وقد يترافق مع عيوب قلبية خِلقية أخرى، مثل اضطرابات في الصمامات أو وجود مشكلات إضافية في بنية القلب.
عيب الحاجز الأذيني من نوع الجيب الوريدي (Sinus Venosus ASD)
يُعد من الأنواع النادرة، ويقع عادة في الجزء العلوي أو الخلفي من الحاجز الأذيني، غالباً ما يرتبط بتغيرات خِلقية أخرى في بنية القلب أو في الأوعية الدموية الكبيرة المسؤولة عن عودة الدم إلى القلب.
عيب الجيب التاجي غير المغطّى (Coronary Sinus ASD)
يُعد هذا النوع الأندر بين أنواع عيب الحاجز الأذيني، وينتج عن غياب أو عدم اكتمال الجدار الفاصل بين الجيب التاجي والأذين الأيسر، حيث يُعد الجيب التاجي جزءاً من الجهاز الوريدي المسؤول عن تصريف الدم من عضلة القلب، وغالباً ما يرتبط هذا النوع بعيوب قلبية خلقية أكثر تعقيداً.
أعراض عيب الحاجز الأذيني
قد يولد الطفل المصاب بعيب الحاجز الأذيني من دون أي أعراض واضحة، وقد لا تظهر العلامات إلا في مراحل متقدمة من العمر. تعتمد الأعراض بشكل أساسي على حجم الفتحة وموقعها ومدى تأثيرها على القلب والرئتين، إذ إن العيوب الصغيرة قد لا تُسبب أي مشكلات تُذكر، بينما تكون الأعراض أكثر وضوحاً في الحالات الأكبر أو غير المعالجة.
الأعراض عند الأطفال
غالبية الأطفال المصابين بعيب الحاجز الأذيني، خاصة في الحالات الخفيفة، يبدون بصحة جيدة وينمون بشكل طبيعي. إلا أن بعض الأطفال قد تظهر لديهم أعراض تشمل:
- ضعف الشهية
- تأخر النمو أو نقص الوزن مقارنة بالعمر
- التعب الشديد أو الإرهاق غير المعتاد
- صعوبة أو ضيق في التنفس
- تكرار التهابات الجهاز التنفسي أو الالتهابات الرئوية
الأعراض عند البالغين
قد لا تظهر أعراض عيب الحاجز الأذيني عند البالغين إلا في مراحل متقدمة من العمر، وغالباً بعد أن يبدأ العيب بالتأثير على وظيفة القلب والرئتين. وتشمل الأعراض المحتملة:
- الشعور بالتعب والإرهاق
- ضيق النفس أثناء النشاط البدني
- خفقان القلب أو الإحساس بتسارع أو عدم انتظام ضرباته
- تورم الأطراف أو منطقة البطن
- تغيّر لون الجلد إلى الأزرق في الحالات المتقدمة
لماذا قد تكون الأعراض خفيفة أو متأخرة في الظهور؟
تكون الأعراض خفيفة أو غائبة في كثير من الأحيان عندما يكون عيب الحاجز الأذيني صغير الحجم، إذ لا يُسبب ضغطاً كبيراً على القلب أو الرئتين. مع مرور الوقت، ومع استمرار تدفق الدم غير الطبيعي، قد يبدأ تأثير العيب بالظهور تدريجياً، ما يفسر تأخر ظهور الأعراض لدى بعض المرضى حتى مرحلة البلوغ.
متى يصبح عيب الحاجز الأذيني خطيراً؟
لا يُسبب عيب الحاجز الأذيني الصغير عادةً تأثيراً كبيراً على الجسم، لكن العيوب الأكبر أو غير المعالجة قد تصبح خطيرة مع مرور الوقت، إذ يؤدي تدفق الدم الزائد إلى إجهاد الجانب الأيمن من القلب، نتيجة اضطراره إلى ضخ كمية أكبر من الدم نحو الرئتين، ما قد يُسبب توسع القلب الأيمن وتراجع كفاءته تدريجياً، وقد يصل في الحالات الطويلة الأمد إلى فشل قلبي.
كما يزيد عيب الحاجز الأذيني الكبير من خطر حدوث اضطرابات نظم القلب، خاصة لدى البالغين، مثل الرجفان الأذيني أو الرفرفة الأذينية، ومع التقدم في العمر قد يزداد خطر تشكل جلطات دموية يمكن أن تنتقل إلى الدماغ وتؤدي إلى السكتة الدماغية. إضافة إلى ذلك، قد يؤدي الضغط المستمر على الأوعية الدموية الرئوية إلى ارتفاع ضغط الشريان الرئوي، وهو من المضاعفات الخطيرة التي تؤثر على القلب والرئتين معاً. في الحالات المتقدمة، قد يتطور ما يُعرف بمتلازمة آيزنمنغر، وهي حالة ناتجة عن ارتفاع شديد في ضغط الدم الرئوي وتغير اتجاه تدفق الدم داخل القلب.
كيف يتم تشخيص عيب الحاجز الأذيني؟
قد يتم اكتشاف عيب الحاجز الأذيني قبل الولادة أو في مرحلة الطفولة المبكرة، إلا أن العيوب الصغيرة قد لا تُكتشف إلا في وقت لاحق من الحياة. في بعض الحالات، يشتبه الطبيب بوجود العيب أثناء الفحص السريري عند سماع نفخة قلبية غير طبيعية باستخدام السماعة الطبية، لكن غياب هذه العلامة لا ينفي وجود العيب. يعتمد التشخيص بشكل أساسي على مجموعة من الفحوصات التي تقيّم بنية القلب ووظيفته.
تشمل الفحوصات المستخدمة في تشخيص عيب الحاجز الأذيني ما يلي:
- تخطيط صدى القلب (الإيكو): يُعد الفحص الأساسي لتشخيص عيب الحاجز الأذيني، حيث يُظهر حجرات القلب وصماماته، ويقيّم حركة الدم داخل القلب ووجود التحويل غير الطبيعي للدم بين الأذينين.
- تخطيط صدى القلب عبر جدار الصدر(TTE): يُستخدم لتقييم تأثير العيب على القلب والرئتين، بما في ذلك التحويل من الأذين الأيسر إلى الأيمن.
- تخطيط صدى القلب عبر المريء (TEE): يساعد في تحديد حجم الفتحة وشكلها وموقعها بدقة أكبر، إضافة إلى تقييم الصمامات القلبية.
- تخطيط كهربائية القلب (ECG): يُسجل النشاط الكهربائي للقلب، وقد يكشف وجود اضطرابات في نظم القلب.
- تصوير الصدر بالأشعة السينية: قد يُظهر تضخماً في الجانب الأيمن من القلب أو تغيرات في الأوعية الدموية الرئوية.
- التصوير بالرنين المغناطيسي القلبي أو التصوير الطبقي المحوري: يُستخدم في الحالات التي لا تعطي فيها الفحوصات الأخرى معلومات كافية، خاصة في الأنواع غير الشائعة أو عند وجود عيوب قلبية مرافقة.
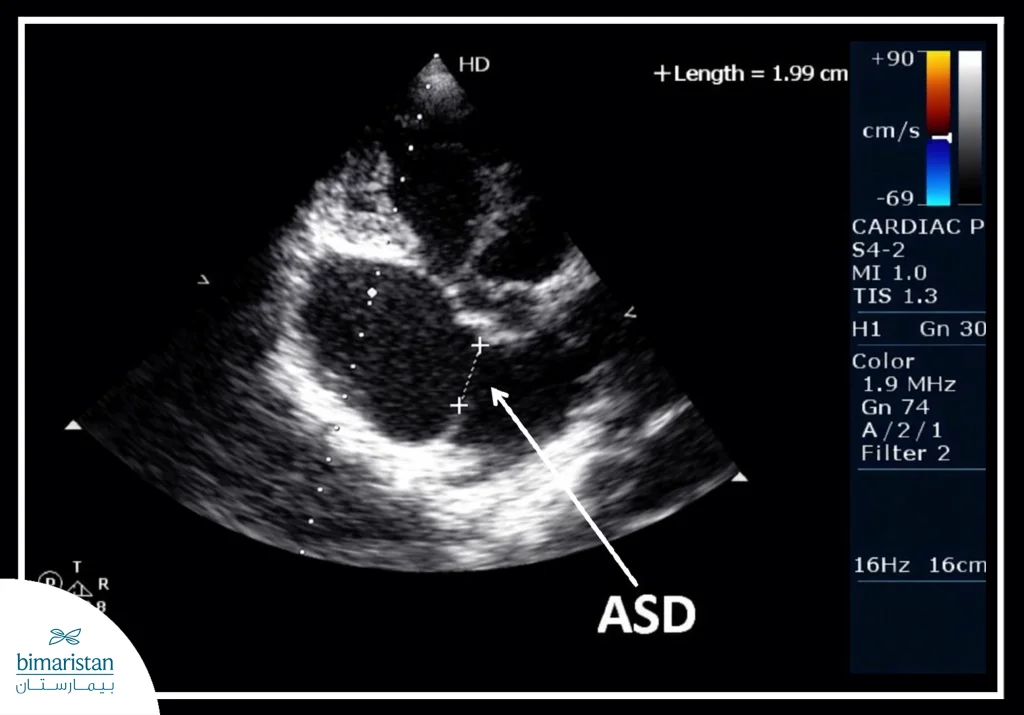
متى يحتاج عيب الحاجز الأذيني إلى علاج؟
لا تحتاج جميع الحالات إلى تدخل علاجي فوري، إذ يعتمد قرار العلاج على تقييم طبي شامل يوازن بين خصائص العيب وحالة المريض العامة. يُؤخذ بعين الاعتبار حجم الفتحة ومدى تأثيرها الوظيفي على القلب، إضافة إلى وجود دلائل على زيادة العبء القلبي أو تغيرات في أداء حجرات القلب. كما يلعب عمر المريض دوراً مهماً في اتخاذ القرار، إلى جانب القدرة على تحمّل الإجراء العلاجي والحالة الصحية العامة. في الحالات التي يُظهر فيها التقييم القلبي أن العيب قد يؤثر مستقبلاً على وظيفة القلب أو يعرّض المريض لمضاعفات، يُنصح بالتدخل العلاجي في الوقت المناسب حتى في حال كانت الأعراض محدودة أو غير واضحة.
طرق علاج عيب الحاجز الأذيني
لا تحتاج جميع حالات عيب الحاجز الأذيني إلى تدخل علاجي مباشر، إذ قد تكتفي بعض الحالات الصغيرة بالمتابعة الطبية الدورية دون علاج، خاصة عندما لا تُسبب الفتحة أعراضاً أو تأثيراً واضحاً على وظيفة القلب، ولكن في الحالات التي يكون فيها العيب متوسطاً أو كبيراً، أو عند وجود تأثير قلبي أو خطر مضاعفات مستقبلية، يصبح التدخل العلاجي ضرورياً.
العلاج الدوائي
لا تُستخدم الأدوية لإغلاق عيب الحاجز الأذيني، لكنها قد تُوصف للمساعدة في السيطرة على بعض الأعراض أو تقليل خطر المضاعفات، وقد تشمل هذه الأدوية علاجات لتنظيم ضربات القلب، تقليل احتباس السوائل، أو خفض خطر تشكل الجلطات الدموية، وذلك بحسب تقييم الحالة السريرية لكل مريض.
العلاج الجراحي (الجراحة القلبية المفتوحة)
يُعد العلاج الجراحي خياراً أساسياً في حالات معينة من عيب الحاجز الأذيني، خاصة عندما يكون العيب كبير الحجم أو من الأنواع التي لا يمكن إغلاقها بالقسطرة، مثل بعض حالات العيب الأولي، عيوب الجيب الوريدي، أو عيب الجيب التاجي. يتم في هذه الحالات إجراء جراحة القلب المفتوح، حيث يتم الوصول إلى القلب عبر فتح الصدر لإغلاق العيب بشكل مباشر باستخدام خيوط جراحية أو رقعة خاصة تُثبت على الحاجز الأذيني.
يُجرى هذا النوع من العمليات تحت التخدير العام، ويتطلب استخدام جهاز القلب والرئة الصناعي أثناء الإجراء، وعلى الرغم من أن الجراحة أكثر تدخلاً مقارنة بالقسطرة، فإنها تُعد حلاً علاجياً فعالاً ونهائياً للحالات غير المناسبة للعلاج غير الجراحي. بعد العملية، يحتاج المريض إلى فترة تعافٍ أطول وإقامة لعدة أيام في المستشفى، مع متابعة طبية منتظمة لضمان شفاء القلب وعودة الوظيفة القلبية بشكل مستقر.
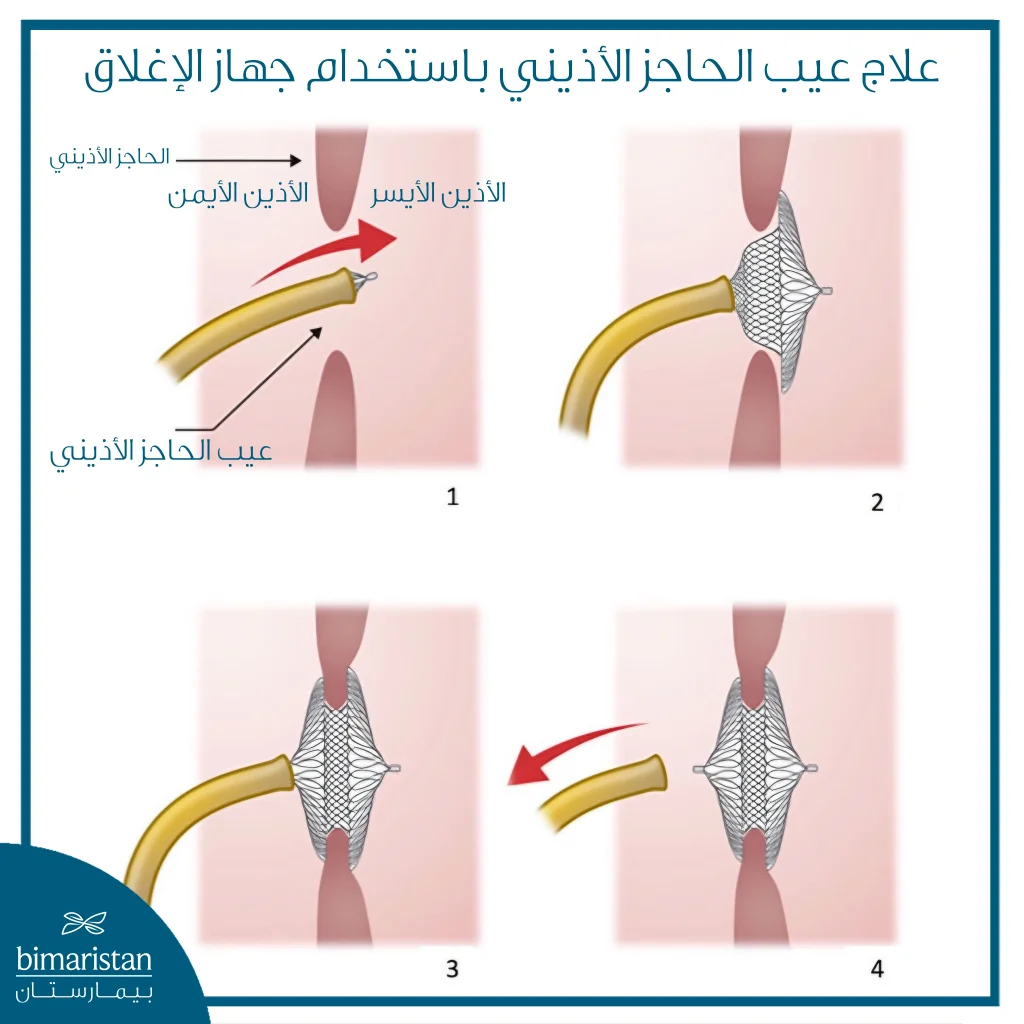
إغلاق عيب الحاجز الأذيني بالقسطرة
يُعتبر الإغلاق بالقسطرة أحد الخيارات العلاجية الحديثة والأقل تدخلاً في الحالات المناسبة، خاصة في بعض أنواع العيوب. يتم الإجراء دون جراحة مفتوحة، ويتميز بسرعة التعافي وقصر مدة الإقامة في المستشفى، ما جعله خياراً مفضلاً لدى العديد من المرضى عند توافر الشروط الطبية المناسبة.
كيفية إغلاق عيب الحاجز الأذيني بالقسطرة
يُعد إغلاق عيب الحاجز الأذيني بالقسطرة من الخيارات العلاجية الحديثة والأقل تدخلاً في الحالات المناسبة، ويُجرى هذا الإجراء في تركيا ضمن مراكز متخصصة في أمراض القلب، ما يساهم في تقليل الألم وتسريع التعافي مقارنة بالجراحة المفتوحة. تمر عملية إغلاق عيب الحاجز الأذيني بالقسطرة بعدة خطوات رئيسية، تشمل:
- التحضير والتخدير: يُجرى الإجراء عادةً تحت التخدير العام أو باستخدام أدوية مهدئة، بحسب حالة المريض وتقييم الفريق الطبي.
- إدخال القسطرة: يتم إدخال أنبوب رفيع ومرن عبر أحد الأوعية الدموية، غالباً من منطقة الفخذ، ثم يُوجَّه بدقة نحو القلب باستخدام تقنيات تصوير متقدمة.
- الوصول إلى موقع العيب: تُنقل القسطرة إلى موقع الفتحة في الحاجز الأذيني، مع تقييم حجمها وموقعها أثناء الإجراء.
- تثبيت جهاز الإغلاق: يتم وضع جهاز مخصص لإغلاق الفتحة داخل الحاجز الأذيني، حيث يُثبت في مكانه بشكل آمن ليغلق العيب.
- إنهاء الإجراء والمتابعة الأولية: بعد التأكد من ثبات جهاز الإغلاق، تُزال القسطرة، ويُراقَب المريض لفترة قصيرة داخل المستشفى.
غالباً ما تستغرق العملية وقتاً قصيراً، ولا تتطلب سوى إقامة محدودة في المستشفى قد تكون ليوم واحد فقط في كثير من الحالات، مع إمكانية العودة التدريجية إلى الأنشطة اليومية خلال فترة قصيرة.
نتائج إغلاق عيب الحاجز الأذيني بالقسطرة والمتابعة بعد العلاج
تختلف فترة التعافي بعد إغلاق عيب الحاجز الأذيني بحسب طريقة العلاج المستخدمة، إلا أن معظم المرضى يمرون بفترة تعافٍ سلسة مع الالتزام بالتعليمات الطبية والمتابعة المنتظمة. بعد الإغلاق بالقسطرة يكون التعافي أسرع مقارنة بالجراحة، ويُسمح عادةً بالعودة إلى النشاطات اليومية خلال فترة قصيرة.
فترة التعافي والعودة للنشاط
بعد الإغلاق بالقسطرة، يمكن لمعظم المرضى استئناف نشاطهم الطبيعي خلال نحو أسبوع واحد، مع تجنّب الجهد البدني الشديد في الأيام الأولى. أما في حال الإغلاق الجراحي، فقد تستغرق فترة التعافي وقتاً أطول، وقد يُنصح بتقييد النشاط البدني لعدة أسابيع.
الأدوية بعد الإجراء
بعد الإغلاق بالقسطرة، قد يُطلب من المريض تناول أدوية لمنع تشكل الجلطات الدموية لمدة تصل إلى ستة أشهر. كما قد تُوصف مضادات حيوية، خاصة قبل إجراءات طبية أو سنية، خلال الأشهر الأولى بعد الإجراء للوقاية من الالتهابات القلبية.
المتابعة الطبية بعد العلاج
تُعد المتابعة المنتظمة جزءاً أساسياً من نجاح العلاج، حيث يُجري الطبيب فحوصات دورية للتأكد من فعالية الإجراء وسلامة القلب، وقد تشمل هذه الفحوصات:
- تخطيط صدى القلب (إيكو القلب)
- تخطيط كهربائية القلب (ECG)
- أجهزة مراقبة نظم القلب المتنقلة
- اختبارات الجهد عند الحاجة
المتابعة بعد الإجراء لدى الأطفال
بعد إغلاق عيب الحاجز الأذيني بالقسطرة لدى الأطفال، يبقى الطفل في غرفة المراقبة لعدة ساعات بعد الإجراء، مع متابعة العلامات الحيوية مثل معدل ضربات القلب والتنفس. قد يُطلب من الطفل الاستلقاء دون ثني الساقين لبضع ساعات للحد من خطر النزف. غالباً ما يحتاج الطفل إلى البقاء في المستشفى لمدة يوم واحد على الأقل، مع إجراء فحوصات متابعة قبل الخروج.
في المنزل، يُنصح بتجنب النشاطات المجهدة مؤقتاً، والالتزام بالأدوية الموصوفة، مع متابعة الزيارات الطبية المنتظمة، وفي حال ظهور أعراض غير طبيعية مثل زيادة التورم أو النزف أو الحمى، يجب التواصل مع الطبيب فوراً، وعلى المدى القصير يحتاج الطفل إلى متابعة منتظمة من طبيب القلب، ثم تصبح المتابعة لاحقاً على فترات متباعدة.
في الختام، يُعد عيب الحاجز الأذيني من الحالات القلبية التي يمكن علاجها بفعالية عند تشخيصها في الوقت المناسب خاصة مع تطور تقنيات الإغلاق بالقسطرة، وقد ساهم هذا التقدم في تحسين نتائج العلاج وتقليل فترة التعافي لدى المرضى المؤهلين، ويساهم مركز بيمارستان الطبي في مساعدة المرضى على الوصول إلى التقييم الطبي المتخصص وخيارات العلاج المناسبة ضمن مراكز قلبية متقدمة.
المصادر:
- British Heart Foundation. (2023, December 14). Atrial septal defect. British Heart Foundation.
- Johns Hopkins Medicine. (n.d.). Atrial septal defect transcatheter repair for children. Johns Hopkins Medicine.