يُعد مرض الفقار اللاصق أحد الأمراض الروماتيزمية الالتهابية المزمنة التي تصيب العمود الفقري والمفاصل العجزية الحرقفية بصورة رئيسية، ويؤدي بشكل تدريجي إلى الألم المزمن والتيبّس وتراجع القدرة الوظيفية مما ينعكس بشكل سلبي على جودة حياة المريض وأدائه اليومي.
تتراوح نسبة انتشاره عالمياً بين 0.1% إلى 1% من السكان ويظهر غالباً في مرحلة الشباب وبداية البلوغ ويُعد من أكثر أسباب آلام أسفل الظهر الالتهابية شيوعاً لدى البالغين صغار السن. وعلى الرغم من التقدم الكبير في وسائل التشخيص والعلاج، لا يزال المرض يُشخص بشكل متأخر في كثير من الحالات بسبب بطء تطور الأعراض وتشابهها مع اضطرابات ميكانيكية أخرى للظهر.
ما هو مرض الفقار اللاصق؟
التهاب الفقار اللاصق هو مرض التهابي مناعي مزمن ينتمي إلى مجموعة اعتلالات الفقار الالتهابية ويصيب بصورة أساسية العمود الفقري والمفاصل العجزية الحرقفية وأماكن ارتكاز الأربطة والأوتار بالعظام. ومع استمرار الالتهاب المزمن، يحدث تكون عظمي جديد غير طبيعي يؤدي إلى التحام الفقرات مع بعضها بشكل تدريجي مما يسبب فقدان مرونة العمود الفقري وظهور ما يعرف شعاعياً بالعمود الخيزراني في المراحل المتقدمة.
الآلية المرضية لمرض الفقار اللاصق
تُعد الآلية المرضية للفقار اللاصق معقدة ومتعددة العوامل وتشمل تفاعلاً وثيقاً بين الاستعداد الوراثي والجهاز المناعي والعوامل البيئية.
الاستعداد الوراثي
يرتبط المرض بقوة بوجود المستضد الوراثي HLA-B27، إذ يوجد لدى نسبة كبيرة من المرضى. يُعتقد أن هذا الجين:
- يغير طريقة عرض المستضدات المناعية
- يسبب تنشيط مفرط للخلايا التائية
- يؤدي إلى خلل في طي البروتين داخل الخلية مما يحفز الاستجابة الالتهابية
إن وجود الجين وحده لا يكفي لحدوث المرض مما يدل على ضرورة تداخل عوامل أخرى.
الالتهاب المناعي المزمن
تحدث الاستجابة الالتهابية بشكل رئيسي في أماكن ارتكاز الأوتار والأربطة وهي السمة المميزة لاعتلالات الفقار. يتم تفعيل عدة مسارات التهابية (TNF-α وIL-17 وIL-23)، هذه السيتوكينات تؤدي إلى:
- جذب الخلايا الالتهابية
- تورم الأنسجة
- ألم موضعي
- تآكل عظمي أولي
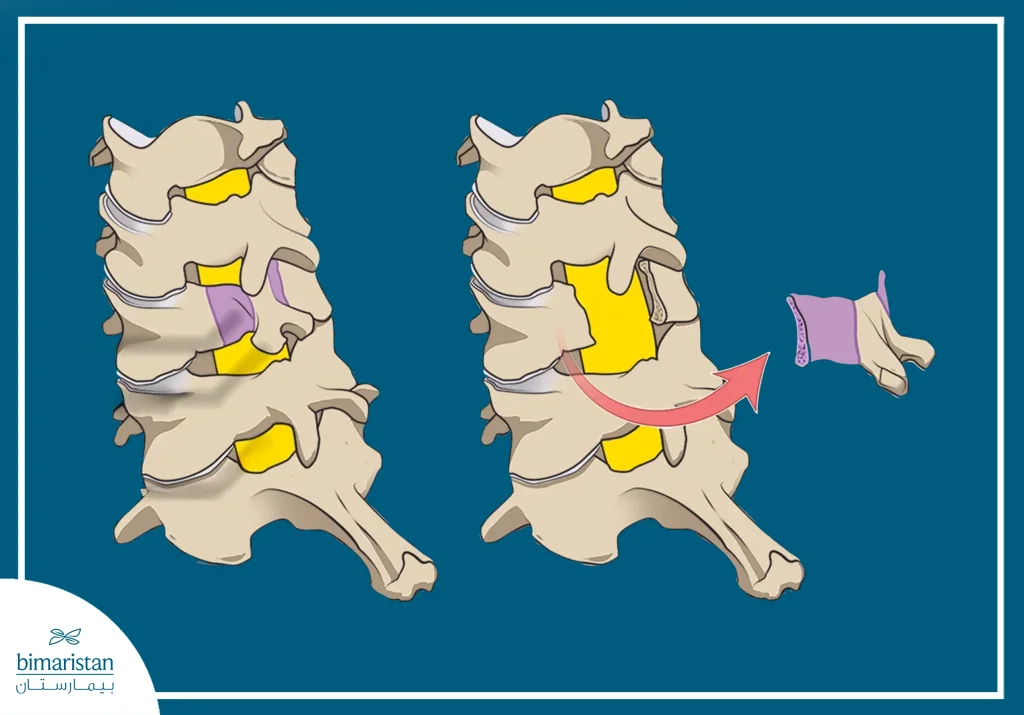
التحول من الالتهاب إلى التصلب
على عكس كثير من أمراض المفاصل التي تؤدي إلى تآكل المفصل فقط، يتميز الفقار اللاصق بمرحلتين متتاليتين هما الالتهاب والتخريب العظمي ثم تكون عظمي جديد تعويضي، ينتج عن ذلك:
- تشكل نتوءات عظمية
- التحام الفقرات
- فقدان المرونة
- تيبّس دائم
أنواع مرض الفقار اللاصق
يتم تصنيف مرض الفقار اللاصق اعتماداً على توضع الإصابة ونتائج التصوير الطبي إلى الأنواع التالية:
- التهاب الفقار اللاصق المحوري:
- يكون الالتهاب متمركز في الهيكل العظمي المحوري (العمود الفقري والمفاصل العجزية الحرقفية)، ويتميز بوجود تغيرات شعاعية واضحة على الأشعة السينية
- التهاب الفقار اللاصق غير الشعاعي:
- يتشابه سريرياً مع التهاب الفقار اللاصق المحوري ولكن دون وجود تغيرات واضحة في الأشعة السينية ويُشخص غالباً باستخدام التصوير بالرنين المغناطيسي في المراحل المبكرة
- التهاب الفقار اللاصق المحيطي:
- يؤثر بشكل أساسي على المفاصل الطرفية مثل الركبتين والكاحلين والكتفين مع غياب أو محدودية إصابة العمود الفقري
عوامل خطر الإصابة بمرض الفقار اللاصق
يمكن أن يصيب المرض أي شخص، إلا أن بعض العوامل تزيد من احتمالية الإصابة، ومنها:
- العمر: يبدأ غالباً بين 20 و40 عام، وقد تظهر الأعراض في سن أبكر.
- الاستعداد الوراثي: يزداد الخطر عند وجود إصابة لدى أقارب الدرجة الأولى.
- الأمراض الالتهابية المرافقة: مثل التهاب القولون التقرحي وداء كرون والصدفية.
- الجنس: يصيب الرجال بمعدل أعلى من النساء (حوالي ثلاثة أضعاف).
- العرق: لوحظ ارتفاع معدل الإصابة لدى بعض الأعراق، بما فيها العرق الأسود.
أعراض التهاب الفقار اللاصق
تتفاوت شدة الأعراض بين المرضى، وقد تظهر بشكل تدريجي، وتشمل:
- ألم وتيبس أسفل الظهر يزداد صباحا بسبب تراكم الالتهاب أثناء الراحة، ويتحسّن بالحركة لأن النشاط يقلل الوسائط الالتهابية
- صعوبة في التنفس العميق ونقص سعة الصدر نتيجة إصابة مفاصل الأضلاع
- تيبّس وألم في الرقبة والكتفين والوركين والركبتين والقدمين
- التهاب القزحية مع ألم واحمرار وتشوش الرؤية
- التعب المزمن وفقدان الشهية ونقص الوزن
- آلام بطنية أو إسهال في حال ترافقه مع أمراض معوية
- هشاشة العظام وزيادة خطر الكسور
- طفح جلدي في الحالات المترافقة مع الصدفية
تشخيص مرض الفقار اللاصق
يُعد تشخيص مرض الفقار اللاصق المبكر أمراً بالغ الأهمية لتقليل التشوهات والمضاعفات. يتضمن التقييم كل مما يلي:
- القصة المرضية والفحص السريري:
- يشمل تقييم الألم والتيبّس الصباحي والحركة ومرونة العمود الفقري وفحص التنفس العميق
- الفحوصات المخبرية:
- لا يوجد اختبار دم نوعي قاطع
- يمكن الكشف عن HLA-B27 كعامل داعم للتشخيص
- الفحوصات الشعاعية:
- الأشعة السينية: مفيدة في المراحل المتقدمة ومتابعة تطور المرض.
- الرنين المغناطيسي: الأكثر حساسية للكشف المبكر عن الالتهاب قبل التغيرات العظمية.
مضاعفات مرض الفقار اللاصق
نظراً لأن التهاب الفقار اللاصق يعد مرض مناعي التهابي جهازي وليس اضطراب موضعي يقتصر على العمود الفقري، فإن تأثيراته قد تمتد إلى أجهزة متعددة في الجسم. ومع استمرار النشاط الالتهابي المزمن أو في حال تأخر التشخيص والعلاج المناسب تزداد احتمالية حدوث المضاعفات، نذكر أهم المضاعفات:
المضاعفات القلبية والوعائية
يمكن للالتهاب المزمن في مرض الفقار اللاصق أن يصيب الأوعية الكبيرة والعضلة القلبية، وتعد إصابة جذر الشريان الأبهر من أكثر المظاهر القلبية ارتباطاً بالمرض، حيث قد يحدث:
- التهاب الأبهر
- توسع جذر الأبهر
- قصور الصمام الأبهري نتيجة ارتخاء الحلقة الصمامية
- اضطرابات نظم القلب أو اضطرابات التوصيل القلبي
- خفقان وضيق نفس وتعب سريع وألم صدري
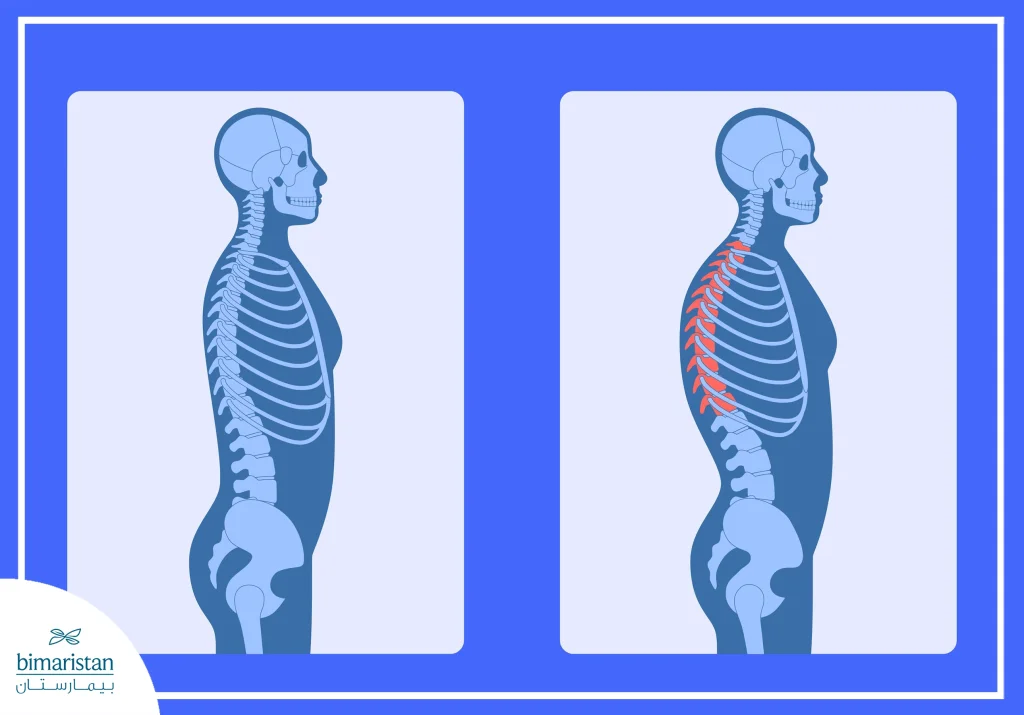
اندماج الفقرات وتشوهات العمود الفقري
يمثل الاندماج العظمي التدريجي للفقرات النتيجة النهائية للعملية الالتهابية المزمنة. إذ يؤدي تكون العظم الجديد إلى:
- التحام الفقرات
- فقدان المرونة
- تيبّس دائم
- تحدّب صدري واضح
- انحناء الرأس للأمام وصعوبة الحفاظ على الوضعية المستقيمة
هذه التشوهات لا تؤثر جمالياً فقط، بل تسبب صعوبة في المشي والنظر للأمام وإجهاد عضلي مزمن، وفي المراحل المتقدمة قد يصبح المريض عاجزاص عن القيام بالأنشطة اليومية دون مساعدة.
متلازمة ذيل الفرس
تُعد من المضاعفات العصبية النادرة ولكن الخطيرة، وتنجم عن:
- تضيق القناة الشوكية
- أو ضغط الجذور العصبية القطنية السفلية
وتتظاهر بضعف أو خدر في الطرفين السفليين واضطراب التحكم بالمثانة أو الأمعاء وألم عصبي شديد وهي حالة إسعافية تستدعي تدخل جراحي عاجل لتجنب حدوث عجز عصبي دائم.
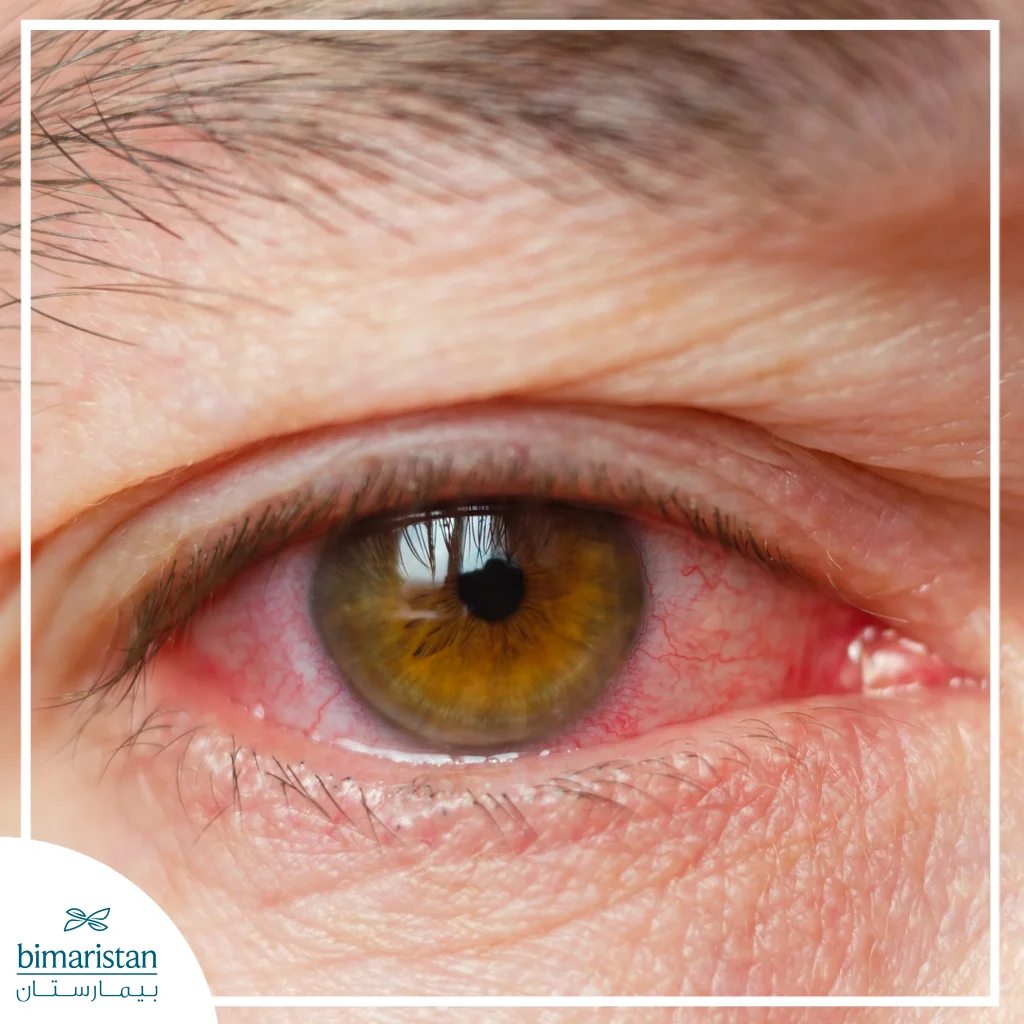
المضاعفات العينية (التهاب القزحية الأمامي)
يُعد التهاب القزحية الأمامي الحاد من أكثر المضاعفات خارج المفصل شيوعاً وقد يتكرر على شكل نوبات. تشمل الأعراض:
- ألم شديد في العين
- احمرار
- حساسية للضوء
- تشوش الرؤية
وفي حال عدم العلاج السريع، قد يؤدي إلى التصاقات داخل العين وارتفاع ضغط العين وضعف دائم في البصر، لذلك يجب توجيه المريض إلى مراجعة طبيب العيون فور ظهور أي أعراض عينية.
هشاشة العظام وزيادة خطر الكسور
على الرغم من تشكل عظم جديد في بعض مناطق العمود الفقري إلا أن الالتهاب المزمن وقلة الحركة يؤديان إلى:
- انخفاض الكثافة العظمية
- هشاشة العظام
وبسبب تيبّس العمود الفقري، تصبح الكسور أكثر سهولة وخطوة ويصعب السيطرة عليها، حتى الرضوض البسيطة قد تُحدث كسوراً فقرية خطيرة قد تهدد النخاع الشوكي.
اضطرابات المفصل الفكي الصدغي
قد يصيب الالتهاب المفصل الفكي الصدغي مؤدياً إلى:
- ألم أثناء المضغ
- صعوبة فتح الفم
- طقطقة المفصل
- ضعف التغذية في الحالات الشديدة
مضاعفات جهازية أخرى محتملة
نظراً للطبيعة المناعية الجهازية للمرض، قد تظهر:
- أمراض الأمعاء الالتهابية (إسهال مزمن أو ألم بطني)
- التعب المزمن والإرهاق
- الاكتئاب واضطرابات النوم
- انخفاض اللياقة القلبية التنفسية بسبب نقص حركة الصدر
علاج مرض الفقار اللاصق
نظراً لأن التهاب الفقار اللاصق هو مرض التهابي مناعي مزمن، لا يتوافر حتى الآن علاج شافي يقضي عليه بشكل نهائي، إلا أن الاستراتيجيات العلاجية الحديثة تركز على السيطرة المبكرة على الالتهاب وتخفيف الألم والحفاظ على مرونة العمود الفقري ومنع الاندماج العظمي وتقليل المضاعفات الجهازية.
العلاج الدوائي لمرض الفقار اللاصق
يمثل العلاج الدوائي حجر الأساس في ضبط النشاط الالتهابي ويتم اختيار الدواء المناسب حسب شدة المرض وموضع الإصابة (محورية أو محيطية) ووجود مضاعفات خارج المفصل.
مضادات الالتهاب غير الستيروئيدية (NSAIDs)
تُعد الخط العلاجي الأول لمعظم المرضى وتشمل أدوية مثل الإيبوبروفين والنابروكسين وديكلوفيناك وإندوميتاسين، نعمل مضادات الالتهاب غير الستيروئيدية على تثبيط إنزيمات COX المسؤولة عن تصنيع البروستاغلاندينات، مما يؤدي إلى:
- تقليل الالتهاب
- تخفيف الألم
- تقليل التيبّس الصباحي
قد تكفي وحدها في الحالات الخفيفة، وهي تُستخدم بجرعات منتظمة وليس عند اللزوم فقط ويجب الحذر لدى مرضى المعدة والكلى والقلب.
الأدوية المعدلة لسير المرض
مثل السلفاسالازين والميثوتريكسات، هذه الأدوية لا تعمل كالمسكنات التقليدية التي تخفف الألم بشكل مؤقت، بل تتدخل في الآلية المناعية المسببة للالتهاب، تفيد بشكل أساسي في:
- إصابة المفاصل الطرفية
- الحالات المترافقة مع التهاب مفاصل محيطي
تأثيرها محدود على إصابة العمود الفقري المحورية، لذلك لا تُعد الخيار الأمثل للحالات المحورية الصرفة.
العلاج البيولوجي لمرض الفقار اللاصق
يمثل نقلة نوعية في علاج الفقار اللاصق المتوسط إلى الشديد، ويُستخدم عند:
- فشل مضادات الالتهاب
- استمرار النشاط المرضي
- وجود مضاعفات جهازية
يعتمد على استهداف مسارات التهابية محددة بدقة.
مثبطات عامل النخر الورمي
مثل أداليموماب وإيتانرسبت التي تؤدي إلى:
- تقليل الالتهاب بشكل ملحوظ
- تحسن سريع بالألم والحركة
- إبطاء التلف البنيوي
مثبطات إنترلوكين 17
مثل سيكوكنوماب وإيكسيكيزوماب التي تُعد فعالة خاصة لدى المرضى الذين لم يستجيبوا لمثبطات عامل النخر الورمي.
العلاج بالحقن الموضعي لمرض الفقار اللاصق
تشمل الستيروئيدات القشرية الموضعية التي تُحقن داخل أو حول المفاصل الملتهبة أو أماكن الارتكاز. تعمل على:
- تخفيف سريع للألم
- تقليل التورم
- تحسين الحركة بشكل مؤقت
تستخدم في النوبات الحادة وعند إصابة مفصل واحد أو عدد محدود من المفاصل، ليست حل طويل الأمد ولا تغني عن العلاج الجهازي.
العلاج الفيزيائي والتأهيل الحركي لمرض الفقار اللاصق
يُعد العلاج الفيزيائي جزء أساسي لا يقل أهمية عن الدواء، كما أن إهماله يؤدي إلى تسارع التيبس وفقدان الحركة حتى مع العلاج الدوائي الجيد. يعمل العلاج الفيزيائي على:
- الحفاظ على مرونة العمود الفقري
- منع التحدّب والتشوهات
- تقوية العضلات الداعمة
- تحسين سعة الرئتين
تشمل برامج العلاج الفيزيائي على التمارين الهوائية (المشي والسباحة وركوب الدراجة) وتمارين التمدد والمرونة اليومية وتقوية عضلات الظهر والبطن وتمارين التوازن وتمارين توسيع القفص الصدري والتنفس العميق والتدريب على الوضعية الصحيحة للجسم، يتم توصية المريض بممارسة التمارين يومياً والنوم على سطح صلب نسبياً وتجنب الجلوس لفترات طويلة.
العلاج الجراحي لمرض الفقار اللاصق
يُستخدم في حالات محدودة عندما تفشل الوسائل التحفظية أو تظهر مضاعفات بنيوية شديدة. تتضمن الاستطبابات الشائعة:
- الضغط على الأعصاب أو النخاع الشوكي
- تحدب شديد يعيق الرؤية أو الحركة
- كسور فقرية غير مستقرة
- تخرب مفصل الورك المتقدم (قد يحتاج تبديل مفصل)
تشمل الإجراءات الجراحية استئصال الصفيحة الفقرية لتخفيف الضغط العصبي وقطع عظمي تصحيحي لإعادة استقامة العمود وتثبيت الفقرات بالمسامير والصفائح وجراحة استبدال المفصل
التعايش مع مرض الفقار اللاصق
يُعد التعايش اليومي مع مرض الفقار اللاصق جزء أساسي من الخطة العلاجية، إذ يعتمد العلاج بدرجة كبيرة على نمط الحياة والسلوكيات الصحية التي تساعد في تقليل الالتهاب والحفاظ على الحركة والوقاية من التيبّس والتشوهات. ويُنصح المرضى بما يلي:
- اتباع نظام غذائي متوازن مضاد للالتهاب غني بالخضروات والفواكه والحبوب الكاملة وأحماض أوميغا-3، مع تقليل السكريات والدهون المشبع
- الحفاظ على وزن صحي لتخفيف الضغط على المفاصل والعمود الفقري وتحسين القدرة الحركية
- الإقلاع عن التدخين لأنه يزيد شدة الالتهاب ويضعف الاستجابة للعلاج ويؤثر بشكل سلبي في وظائف الرئة
- استخدام الوسائل المساعدة عند الحاجة مثل الدعامات أو العكازات لتقليل الألم ومنع الإجهاد المفصلي
- الاهتمام بالصحة النفسية وإدارة التوتر عبر النوم الجيد والدعم الاجتماعي وتقنيات الاسترخاء، لأن الألم المزمن قد يرتبط بالقلق والاكتئاب
يُعد الفقار اللاصق مرضاً التهابياً مزمناً يتطلب وعياً مبكراً وتشخيصاً سريعاً لتجنب المضاعفات الدائمة التي قد تؤثر على جودة الحياة. ويسهم التدخل العلاجي المبكر، سواء الدوائي أو الفيزيائي، في السيطرة على الالتهاب والحفاظ على مرونة العمود الفقري. كما يلعب نمط الحياة الصحي والالتزام بالتمارين دوراً محورياً في إبطاء تطور المرض وتقليل الألم. ومع التقدم الطبي الحديث، أصبحت الخيارات العلاجية أكثر فعالية وقدرة على تحسين الأداء الوظيفي للمريض. لذا فإن المتابعة المنتظمة مع الطبيب والتثقيف الصحي المستمر هما المفتاح للتعايش الآمن والناجح مع المرض.
المصادر:
- NHS. (2023, November 16). Ankylosing spondylitis. NHS.
- Wenker, K. J., & Quint, J. M. (2025). Ankylosing Spondylitis. In StatPearls. StatPearls Publishing
- Johns Hopkins Medicine. (n.d.). Ankylosing spondylitis. Johns Hopkins Medicine.
- Arthritis-UK. (n.d.). Axial spondyloarthritis (formerly ankylosing spondylitis). Arthritis-UK.